Туберкулез полости рта — причины, симптомы и лечение
Туберкулёз полости рта – это инфекционное заболевание, которое, как и другие разновидности туберкулёза, вызывается микобактериями. Данная патология относится к хроническим. Как правило, характерное туберкулёзу воспаление, задевающее оболочку рта и красную кайму вокруг губ, является вторичным: то есть возникает как последствие или наиболее характерное проявление других форм туберкулёза. Так, например, к ним относятся туберкулезные поражения лимфатических узлов и костей.
Слизистая оболочка ротовой полости – это далеко не самая благоприятная среда для развития и размножения микобактерий, вызывающих туберкулёз. Как правило, попадая в эту среду, микобактерии гибнут. Однако при наличии благоприятных обстоятельств (микротравмы, механические повреждения в ротовой полости, открывающие ворота для инфекции), бактерии проникают внутрь и провоцируют образование туберкулёзной язвы.
Туберкулез полости рта — относительно редкая форма туберкулёза, как правило, диагностируют её только у детей.
У грудного ребенка подобное заболевание может протекать чрезвычайно тяжело и включает в себе генерализацию туберкулёзной инфекции. Вторичная туберкулёзная инфекция начинает развиваться как туберкулёзная волчанка или милиарноязвенный туберкулёз.
Туберкулёз передается воздушно-капельным путем. Инкубационный период длится от восьми до тридцати дней, а после этого начинается формирование неровной, размытой язвы, обладающей выраженной болезненностью. Через несколько дней она начинает постепенно увеличиваться. Вместе с этим набухают прилегающие лимфоузлы. Другие признаки воспаления еще отсутствуют
Классификация разновидностей туберкулеза ротовой полости
Туберкулез ротовой полости – это заболевание, которое появляется и развивается преимущественно у пациентов со сниженным иммунитетом. Заболевание вызывается палочкой Коха. Очаг воспаления, расположенный в ротовой полости пациентов, в большинстве случаев является вторичным. Развивается он как итог распространения инфекции из основного очага, а распространяется через кровеносную или лимфатическую системы. В случае, когда пациент поражен легочной формой туберкулеза, инфекция распространяется на полость рта вследствие проникновения содержащихся в мокроте микобактерий.
Развивается он как итог распространения инфекции из основного очага, а распространяется через кровеносную или лимфатическую системы. В случае, когда пациент поражен легочной формой туберкулеза, инфекция распространяется на полость рта вследствие проникновения содержащихся в мокроте микобактерий.
Выделяют четыре формы туберкулёза ротовой полости. Среди них:
- Первичный туберкулёз ротовой полости. Передающийся респираторным или фекально-оральным путём, данный недуг практически никогда не встречается у взрослых. В основном пациенты с этим диагнозом – дети грудного возраста.
- Туберкулёзная волчанка. Именно волчаночная форма туберкулеза ротовой полости встречается в практике стоматологов чаще всего. Эрозивные элементы локализуются на слизистой оболочке дёсен. В случае, когда лечение не было начато вовремя, эти новообразования могут перейти в злокачественную форму.
- Милиарно-язвенная форма. Эта форма обычно развивается у пациентов, которые уже были ослаблены туберкулёзом.

- Скрофулодерма. Данная форма заболевания диагностируется в большинстве случаев у детей. Клинические признаки скрофулодермы несколько отличаются от признаков других форм туберкулеза ротовой полости. На первых этапах – появлением не бугорка, а узелка довольно крупного по размерам. После того, как происходит его размягчение и некроз, наступает этап образования свищевых ходов. Процесс заживления поверхности образовавшихся язвочек происходит достаточно долго, а после него образуются характерные бахромчатые рубцы.
Диагностика
Первичный туберкулёз ротовой полости диагностируется еще при внешнем осмотре. Так, ему свойственно наличие рваных ранок и язв в углах рта с желтыми, серыми и синеватыми наслоениями. Участки с язвами имеют тенденцию к постепенному увеличению.
В то же самое время начинают увеличиваться лимфоузлы.
Диагностика проводится на основе собранного анамнеза, а также с применением гистологических и бактериоскопических исследований. На слизистой оболочке во время обследования обнаруживаются плотные болезненные бугры или язвы – в зависимости от тяжести состояния.
Наличествует незначительное воспаление. Между лимфоузлами и окружающей их поверхностью начинается процесс образования спаек.
Лечение туберкулеза полости рта
Лечение данной формы, как и всех остальных, проводится в специализированных учреждениях – туберкулёзных диспансерах. В первую очередь производится лечение основного заболевания. Для того, чтобы бактериальная инфекция не распространялась дальше, назначаются ванночки с антисептиком
После того, как острое состояние купировано, необходимо позаботиться о своевременной и качественной санации ротовой полости. Важно своевременно обратиться к специалисту при первых симптомах: запущенный туберкулез ротовой полости приводит к тяжелым последствиям для здоровья пациента.
Туберкулез полости рта / Липецкая городская стоматологическая поликлиника №1
Туберкулез – хроническое инфекционное заболевание, возбудителем которого является микобактерия туберкулеза (палочка Коха). Микобактерии туберкулёза чрезвычайно устойчивы к факторам внешней среды, химическим и физическим воздействиям. Вне живого организма они остаются жизнеспособными в течение многих месяцев, особенно во влажных и тёмных помещениях. В настоящее время выделяют 4 основных разновидности туберкулеза, способных вызывать заболевания человека и теплокровных животных – человеческий, бычий, птичий и мышиный.
Человек восприимчив преимущественно к первым двум типам микобактерий туберкулеза. Заражение туберкулезом может быть вызвано микобактериями туберкулеза, выделяемыми не только с мокротой больного, но и с гноем, мочой, калом. В отдельных случаях заражение может произойти и от больных туберкулезом животных, в первую очередь от крупного рогатого скота. Возможное заражение туберкулезом зависит от многих причин: количества выделяемых больным микобактерий, тесноты и длительности контакта, соблюдение мер индивидуальной профилактики, предшествующего состояния здоровья, состояния защитных сил организма и др.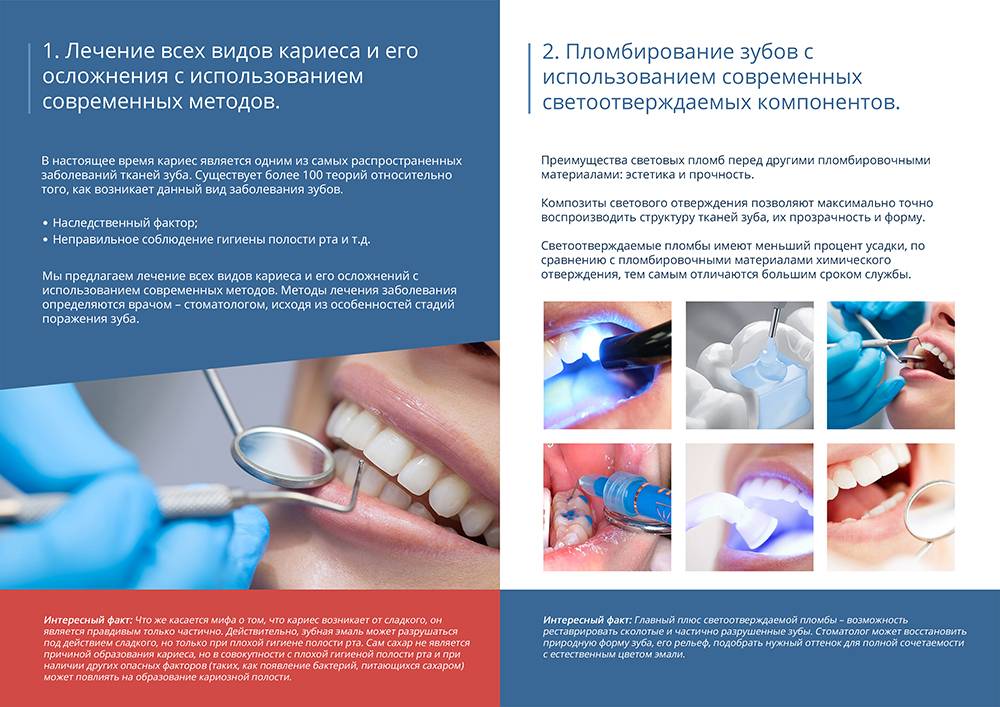 Антисанитарные бытовые привычки (употребление общей посуды, общей зубной щетки и других предметов личной гигиены) способствуют распространению туберкулезной инфекции.
Антисанитарные бытовые привычки (употребление общей посуды, общей зубной щетки и других предметов личной гигиены) способствуют распространению туберкулезной инфекции.
Туберкулез в полости рта – редкое заболевание, так как слизистая оболочка рта маловосприимчива к микобактериям туберкулеза (наблюдается у 0,3% взрослых стационарных больных активным туберкулезом легких). Первичный туберкулез (первичный туберкулезный комплекс) практически в полости рта взрослых людей не развивается. Вторичный туберкулез слизистой оболочки рта как следствие туберкулеза легких или кожи встречается главным образом в двух формах – туберкулезной волчанки и милиарно-язвенного туберкулеза. Чрезвычайно редко наблюдается колликвативный туберкулез (скрофулодерма).
Туберкулезная волчанка. Это наиболее частое туберкулезное заболевание слизистой оболочки рта возникает у людей с хорошей реактивностью по отношению к возбудителю. Оно поражает преимущественно кожу лица. Нередко процесс с кожи носа распространяется на кожу верхней губы, красную кайму губ и слизистую оболочку рта. Может быть и изолированное поражение красной каймы верхней губы. Волчаночный процесс только на слизистой оболочке рта встречается реже.
Может быть и изолированное поражение красной каймы верхней губы. Волчаночный процесс только на слизистой оболочке рта встречается реже.
Наиболее частая локализация туберкулезной волчанки в полости рта – верхняя губа, десна и альвеолярный отросток верхней челюсти в области фронтальных зубов, твердое и мягкое небо. Первичный элемент поражения — специфический туберкулезный бугорок (люпома), мягкий, красного или желто-красного цвета диаметром 1—3 мм. Бугорки располагаются группами. Они растут по периферии очага, а в центре его легко разрушаются приводя к появлению язв с мягкими малоболезненными отечными краями. Весь очаг поражения имеет вид поверхностной язвы, покрытой ярко-красными или желто-красными чистыми или с желтоватым налетом легко кровоточащими папилломатозными разрастаниями, напоминающими малину. Костная ткань межзубных перегородок разрушается, зубы становятся подвижными и выпадают. Пораженная губа сильно отекает, увеличивается в размере, покрывается обильными кровянисто-гнойными корками, после удаления которых обнажаются язвы. Возникают болезненные трещины на губах.
Возникают болезненные трещины на губах.
Характерны для туберкулезной волчанки симптом яблочного желе и проба с зондом. При надавливании предметным стеклом на кожу или красную кайму губ пораженная ткань бледнеет, становятся видимыми люпомы в виде желтовато-коричневых узелков, похожих по цвету на яблочное желе (симптом яблочного желе). При надавливании пуговчатый зонд легко проваливается в люпому (проба с зондом, феномен Поспелова).
Регионарные лимфатические узлы увеличиваются и уплотняются. Реакция Пирке в большинстве случаев положительна. В язвах бациллы Коха обнаруживаются очень редко даже при многократных исследованиях.
У больных с длительно текущим волчаночным процессом развиваются на месте поражения гладкие блестящие рубцы. При локализации на губе они сильно ее деформируют, что приводит к затруднению приема пищи, искажению речи. Без лечения процесс длится неопределенно долго, на рубцах могут возникнуть свежие бугорки. Очаги волчанки в полости рта нередко осложняются вторичной инфекцией (кокки, грибы Candida).
Озлокачествление волчаночных язв при локализации в полости рта или на губах возникает в 1—10% случаев.
Милиарно-язвенный туберкулез. На слизистой оболочке рта он развивается вторично в результате аутоинокуляции бацилл Коха из открытых очагов инфекции, чаще всего из легких при тяжелом прогрессирующем течении процесса. Реактивность к возбудителю у таких лиц понижена. Среди больных туберкулезом около 1% имеют туберкулезные поражения полости рта.
Микобактерии туберкулеза, выделяясь, в значительном количестве с мокротой, внедряются в слизистую оболочку в местах травм, развиваются типичные туберкулезные бугорки, после распада которых в центре очага образуется язва. Поэтому локализуются язвы в местах наибольшей травмы. Это чаще всего слизистая оболочка щек по линии смыкания зубов, спинка и боковые поверхности языка, мягкое небо. Количество язв обычно 1—3.
Вначале образуется небольшая, как правило, очень болезненная язва, которая растет по периферии, достигая иногда больших размеров. Язва обычно неглубокая, с неровными подрытыми мягкими краями. Дно ее и края имеют зернистое строение за счет нераспавшихся бугорков, покрыты желтовато-серым налетом. Окружающие ткани отечны, вокруг язвы иногда можно обнаружить мелкие абсцессы — так называемые зерна Треля. При длительном существовании язвы и вторичном инфицировании края и дно ее уплотняются. На языке или переходной складке язвы могут принимать щелевидную форму, когда дно язвы шире входного отверстия. Регионарные лимфатические узлы вначале могут не прощупываться, в дальнейшем пальпируются увеличенные, эластически плотные, болезненные.
Язва обычно неглубокая, с неровными подрытыми мягкими краями. Дно ее и края имеют зернистое строение за счет нераспавшихся бугорков, покрыты желтовато-серым налетом. Окружающие ткани отечны, вокруг язвы иногда можно обнаружить мелкие абсцессы — так называемые зерна Треля. При длительном существовании язвы и вторичном инфицировании края и дно ее уплотняются. На языке или переходной складке язвы могут принимать щелевидную форму, когда дно язвы шире входного отверстия. Регионарные лимфатические узлы вначале могут не прощупываться, в дальнейшем пальпируются увеличенные, эластически плотные, болезненные.
Внешний вид больного (исхудание, одышка, потливость), повышение температуры тела, изменения в анализе крови часто наводят на мысль о тяжелом общем заболевании. Реакция Пирке часто отрицательная. В соскобах с язв при цитологическом исследовании находят гигантские клетки Пирогова — Лангханса и эпителиоидные клетки, нередко удается обнаружить бациллы Коха.
К сожалению, больные, страдающие даже тяжелыми формами туберкулеза легких, иногда не знают о своем заболевании. Возникновение язв на слизистой оболочке полости рта приводит их к стоматологу. В подобных случаях главная задача стоматолога — поставить или предположить правильный диагноз и без промедления направить больного на обследование и лечение к фтизиатру. Лечение у врача-стоматолога направлено на обучение гигиеническому уходу за полостью рта, устранению травмирующих факторов, лечение зубов и пародонта. Применяются антисептическая обработка язв и всей полости рта против вторичной инфекции, обезболивающие аппликации и ротовые ванночки, мазевые повязки, противотуберкулезные препараты.
Возникновение язв на слизистой оболочке полости рта приводит их к стоматологу. В подобных случаях главная задача стоматолога — поставить или предположить правильный диагноз и без промедления направить больного на обследование и лечение к фтизиатру. Лечение у врача-стоматолога направлено на обучение гигиеническому уходу за полостью рта, устранению травмирующих факторов, лечение зубов и пародонта. Применяются антисептическая обработка язв и всей полости рта против вторичной инфекции, обезболивающие аппликации и ротовые ванночки, мазевые повязки, противотуберкулезные препараты.
Меры профилактики
Применяемые при стоматологическом лечении аэрозоли часто являются ключом к передаче туберкулеза, и человек может легко заразиться легочным туберкулезом при данном пути передачи инфекции. Предотвращение передачи туберкулеза включает меры по предотвращению вдыхания ингаляций зараженного воздушно-капельного материала, обычно зараженных капель, выдыхаемых или появляющихся при кашле больного (инфицированного).
Вне организма туберкулезная палочка может существовать недолго, в то время как точка термической смерти палочки при 60 °С — 15 минут: она может быть легко убита методом горячей дезинфекции (кипячение водой) или стерилизацией под давлением пара (автоклавирование). Пользование фаянсовой посудой, столовыми приборами и льняным постельным бельем туберкулезными больными не является фактором заражения: туберкулезные палочки убиваются при стирке в горячей воде с детергентами.
Отходы и белье должны храниться обычным способом, с необходимыми мерами предосторожности (указанными в универсальных и общих мерах по профилактике заражений). При сборе анамнестических данных у больных, обратившихся в стоматологическую поликлинику, надо обращать внимание на наличие заболеваний органов дыхания (ОРЗ, бронхиты, воспаление легких, плеврит), а до начала лечения направить больных на прохождение флюорографии, на обследование и диагностику в противотуберкулезный диспансер.
В качестве мер защиты можно рекомендовать пациентам при плановом посещении врача-стоматолога представление результатов флюорографического осмотра. Осмотр полости рта у больных активной формой туберкулеза и оказание им стоматологической помощи следует проводить не ранее чем через 2—4 месяца от начала специфической химиотерапии (отсутствует бактериовыделение) и по направлению врача-фтизиатра (после снятия симптомов интоксикации и при нормальной температуре тела).
Осмотр полости рта у больных активной формой туберкулеза и оказание им стоматологической помощи следует проводить не ранее чем через 2—4 месяца от начала специфической химиотерапии (отсутствует бактериовыделение) и по направлению врача-фтизиатра (после снятия симптомов интоксикации и при нормальной температуре тела).
Применение современных методов лечения туберкулеза является основным в профилактике туберкулезных поражений челюстно-лицевой области.
Туберкулез полости рта | British Dental Journal
Туберкулез полости рта
Скачать PDF
Ваша статья скачана
Слайдер с тремя статьями на слайде. Используйте кнопки «Назад» и «Далее» для перемещения по слайдам или кнопки контроллера слайдов в конце для перемещения по каждому слайду.
- Опубликовано:
Пероральная медицина
- ДП Фон Аркс 1 и
- А Хусейн 2
Британский стоматологический журнал том 190 , страницы 420–422 (2001 г.
7000 доступов
22 Цитаты
1 Альтметрика
Сведения о показателях
Ключевые точки
В Великобритании снова наблюдается рост заболеваемости туберкулезом
Появляются штаммы Mycobacterium tuberculosis с множественной лекарственной устойчивостью
Туберкулез всегда следует рассматривать как возможную причину хронических язв в полости рта
Abstract
Врачи и стоматологи, хотя и редко, должны знать о возможном возникновении туберкулезных поражений полости рта и учитывать их при дифференциальной диагностике подозрительных язв в полости рта.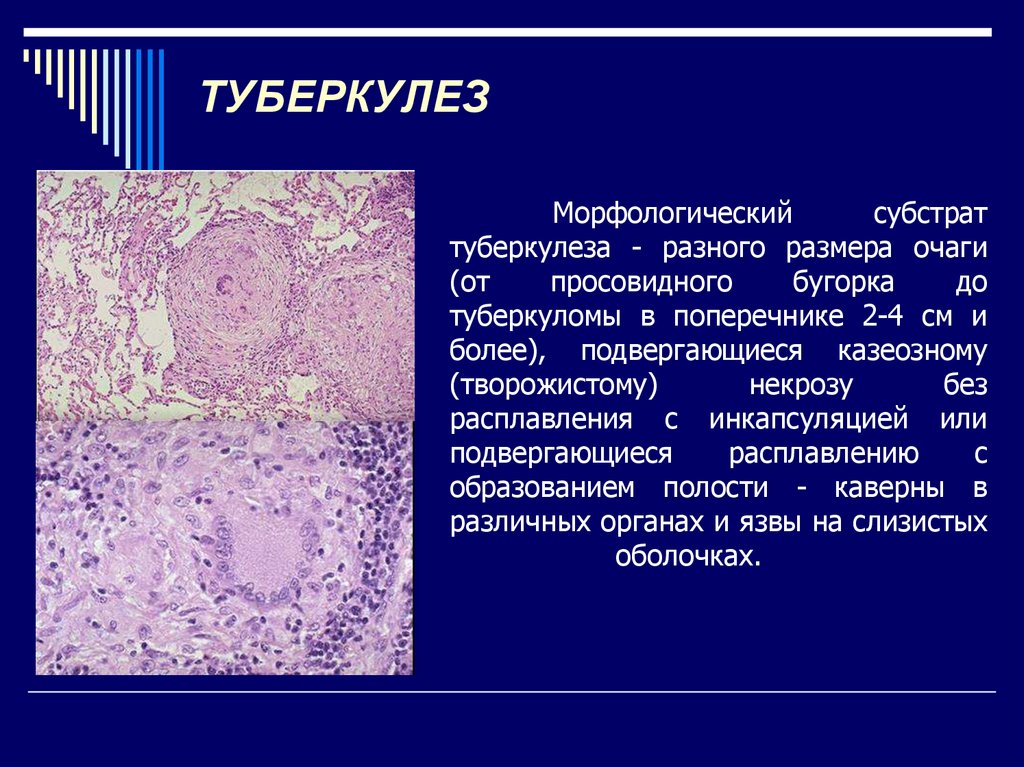
У вас есть полный доступ к этой статье через ваше учреждение.
Скачать PDF
Скачать PDF
Основной
Туберкулез является основной причиной плохого состояния здоровья и смерти во всем мире, но до недавнего времени его заболеваемость в промышленно развитых странах снижалась. Неуклонное снижение количества зарегистрированных случаев туберкулеза в Англии и Уэльсе прекратилось в середине XIX в.80-х годов, а рост наблюдался в конце 1980-х и начале 1990-х годов. 1
Клинические проявления туберкулеза могут принимать различные формы. Однако с уменьшением численности туберкулезные поражения полости рта стали настолько редкими, что их часто упускают из виду при дифференциальной диагностике поражений полости рта.
История болезни
36-летняя женщина была направлена в челюстно-лицевое отделение для оценки незаживающей язвы слизистой правой щеки.
Она впервые заметила поражение 4 месяца назад, и оно не зажило, несмотря на применение антибиотиков и других местных средств для полоскания рта. Она медленно увеличивалась и причиняла боль, что в конце концов привело ее к легкой диете. Она также заметила усиливающуюся охриплость голоса в течение последних 2 месяцев и в течение 2 лет чувствовала общее недомогание и вялость. В течение 10 месяцев страдала постоянным кашлем с выделением желтой мокроты. В течение этого периода она перенесла один эпизод кровохарканья, по поводу которого не обращалась за медицинской помощью, а также заметила некоторую потерю веса.
При осмотре она выглядела бледной и в целом нездоровой. У нее было изъязвленное поражение слизистой оболочки правой щеки у правой спайки рта (рис. 1). Он размером 3 см на 1 см с неглубоким изъязвленным основанием, окруженным закругленными краями. Также имелась поверхностная язва диаметром 0,5 см на мягком небе справа от средней линии. Также пальпировались несколько мелких шейных лимфатических узлов.
3 × 1 см 2 язва слизистой оболочки правой щеки
Изображение в натуральную величину
Считалось, что существует большая вероятность того, что поражение было злокачественным, возможно, плоскоклеточным раком, поэтому была выполнена срочная инцизионная биопсия под местной анестезией.
Гистологическое исследование показало воспаленные изъязвления слизистой оболочки щеки с несколькими гранулемами, поражающими подлежащую подслизистую ткань и мышцы. Некоторые гранулемы были саркоидными, и были идентифицированы многочисленные гигантские клетки, некоторые из клеток типа Лангханса. Это повысило вероятность гранулематозной инфекции, включая туберкулезную или грибковую инфекцию, или диагноз саркоид.
Последующие окраски на грибы (PAS и Grocott Silver) и бактерии (окраска по Граму) были отрицательными. Однако при окрашивании по Цилю-Нильсену было идентифицировано несколько кислотоустойчивых бацилл, расположенных внутри гранулем, что согласуется с туберкулезной гранулематозной инфекцией.
Анализы крови были в пределах нормы, за исключением повышенного количества лейкоцитов (12,3 × 10 9 ), повышенной скорости оседания эритроцитов (96 мм/ч) и повышенного уровня С-реактивного белка (77,6 мг/л). Уровень сывороточного ангиотензинпревращающего фермента не повышался (35 МЕ/л, нормальный диапазон 8-52). Ввиду этих результатов была сделана рентгенограмма грудной клетки, которая показала двустороннюю консолидацию верхней доли и полость, что соответствовало туберкулезу легких (рис. 2).
Рисунок 2Задне-передняя рентгенограмма грудной клетки, показывающая двустороннюю консолидацию верхней доли и кавитацию, что соответствует туберкулезу легких
Изображение в натуральную величину
Диагноз туберкулеза легких был подтвержден культурой Mycobacterium tuberculosis из образцов мокроты. Немедленно было начато медикаментозное лечение рифампицином, изониазидом и пиразинамидом, а дальнейшее лечение взял на себя врач-пульмонолог.
Ее состояние быстро улучшилось с полным исчезновением поражения ротовой полости, и ее голос вернулся к норме. Прямая ларингоскопия в это время подтвердила отсутствие туберкулезного поражения гортани. Ее продуктивный кашель и общее недомогание улучшились.
Дальнейшее изучение ее семейного анамнеза показало, что ее зять лечился от туберкулеза 15 лет назад, а его брат в настоящее время проходит лечение от того же заболевания. Казалось бы, зять был показательным случаем, так как больная не контактировала с братом в течение как минимум 10 лет. Отслеживание контактов ее семьи было предпринято в соответствии с протоколом, установленным Объединенным комитетом по туберкулезу Британского торакального общества. 2
Обсуждение
В течение большей части прошлого века заболеваемость туберкулезом в промышленно развитых странах неуклонно снижалась. Этому есть множество причин, в том числе улучшение общественного здравоохранения и состояния питания, широкое использование вакцины против бациллы Кальметта-Герена (БЦЖ) у школьников и улучшение противотуберкулезной химиотерапии.
Недавний рост заболеваемости туберкулезом в Соединенном Королевстве был связан с увеличением числа групп меньшинств, таких как иммигранты этнического происхождения с африканского и индийского субконтинентов, 3,4 , а не прирост коренного населения. Увеличение проблем с туберкулезом вполне может продолжаться из-за продолжающегося появления полирезистентных штаммов M. tuberculosis , 5 , которые представляют серьезную угрозу, особенно для людей с ВИЧ-инфекцией и СПИДом, у которых высок уровень смертности.
Кроме того, в период роста заболеваемости туберкулезом многие местные органы власти отменяют или рассматривают возможность отмены вакцины БЦЖ, которая ранее вводилась всем школьникам в Великобритании. В настоящее время также возникают проблемы с производителями, поставляющими вакцину, из-за неадекватных поставок производимой вакцины.
Хотя туберкулез полости рта хорошо задокументирован, туберкулезные поражения верхних отделов пищеварительного тракта стали редкими. Туберкулезные поражения рта могут быть как первичными, так и вторичными по отношению к туберкулезу легких, 6 , причем вторичные поражения встречаются чаще. Типичные поражения полости рта состоят из звездчатой язвы, чаще всего на спинке языка. Язва может иметь подрытые края и грануляционное дно, хотя клиническая картина вариабельна. Язва может быть рваной и затвердевшей и часто болезненной.
Туберкулезные поражения рта могут быть как первичными, так и вторичными по отношению к туберкулезу легких, 6 , причем вторичные поражения встречаются чаще. Типичные поражения полости рта состоят из звездчатой язвы, чаще всего на спинке языка. Язва может иметь подрытые края и грануляционное дно, хотя клиническая картина вариабельна. Язва может быть рваной и затвердевшей и часто болезненной.
Хотя язык является наиболее частым местом туберкулезных поражений ротовой полости, 7,8 они также могут возникать на деснах, дне рта, небе, губах и слизистой оболочке щек. 9 Туберкулез языка также проявлялся макроглоссией. 10 Он также может присутствовать в верхних отделах пищеварительного тракта в виде паротита, 11,12 внутрикостных поражений, 13,14 преаурикулярного отека и тризма, 15 трахеита 16 и ларингит (как в случае сообщается).
Дифференциальный диагноз туберкулезной язвы полости рта включает афтозные язвы, травматические язвы, сифилитические язвы и злокачественные новообразования, включая первичный плоскоклеточный рак, лимфому и метастазы. Как сообщается здесь, наиболее вероятным клиническим диагнозом является плоскоклеточная карцинома, и в этом случае обязательна биопсия. Наиболее вероятно, что туберкулез рассматривается только тогда, когда в гистологическом образце выявляется гранулематозное поражение. Затем это привело бы к рассмотрению других оро-фациальных гранулематозных состояний, таких как саркоид, болезнь Крона, глубокие микозы, болезнь кошачьей царапины, реакции на инородное тело, третичный сифилис и синдром Мелькерссона-Розенталя.
Как сообщается здесь, наиболее вероятным клиническим диагнозом является плоскоклеточная карцинома, и в этом случае обязательна биопсия. Наиболее вероятно, что туберкулез рассматривается только тогда, когда в гистологическом образце выявляется гранулематозное поражение. Затем это привело бы к рассмотрению других оро-фациальных гранулематозных состояний, таких как саркоид, болезнь Крона, глубокие микозы, болезнь кошачьей царапины, реакции на инородное тело, третичный сифилис и синдром Мелькерссона-Розенталя.
Диагноз туберкулеза подтверждается наличием кислотоустойчивых бацилл в образце или, что более вероятно, культурой туберкулезных бацилл. Поскольку туберкулез полости рта почти всегда является вторичным по отношению к туберкулезу легких, необходимо также провести посев мокроты. Необходимо также искать рентгенологические признаки туберкулеза.
Как указано, отслеживание контактов осуществляется в соответствии с протоколом Объединенного комитета по туберкулезу Британского торакального общества.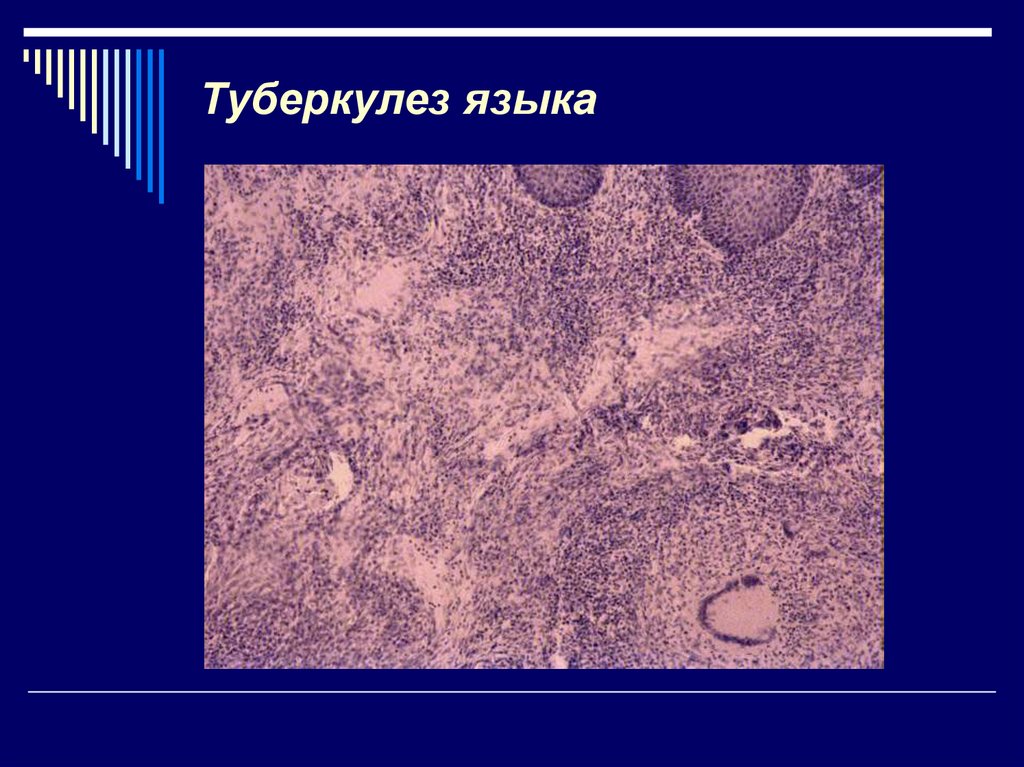 Для больных туберкулезом легких тесные контакты — это те, кто живет в одном доме и подвержен наибольшему риску. Иногда контакт на работе достаточно близок, чтобы быть эквивалентным домашнему контакту. Случайные контакты чаще всего относятся к профессиональным контактам, и их необходимо обследовать только в том случае, если они необычайно восприимчивы к инфекции, например, взрослые с ослабленным иммунитетом. Обследование контактов может включать тест Хифа и рентгенографию грудной клетки.
Для больных туберкулезом легких тесные контакты — это те, кто живет в одном доме и подвержен наибольшему риску. Иногда контакт на работе достаточно близок, чтобы быть эквивалентным домашнему контакту. Случайные контакты чаще всего относятся к профессиональным контактам, и их необходимо обследовать только в том случае, если они необычайно восприимчивы к инфекции, например, взрослые с ослабленным иммунитетом. Обследование контактов может включать тест Хифа и рентгенографию грудной клетки.
Весь персонал, постоянно контактирующий с больными, подвержен потенциальному риску заражения туберкулезом. Однако данные 1980-х годов свидетельствуют о том, что заболеваемость туберкулезом среди медицинских работников не выше, чем среди населения в целом. 17 Все медицинские работники, находящиеся в группе риска, должны быть защищены вакцинацией БЦЖ. Перед приемом на работу следует провести скрининг с подробной информацией о предыдущей вакцинации БЦЖ и отметить наличие или отсутствие рубца от БЦЖ. Тест Хифа необходим только при отсутствии рубца от БЦЖ.
Тест Хифа необходим только при отсутствии рубца от БЦЖ.
Хотя профессиональное заражение встречается редко, сообщалось о вспышке туберкулеза полости рта после стоматологического лечения в двух клиниках. 18 У стоматолога, работавшего в обеих поликлиниках, был обнаружен туберкулез легких, и, предположительно, он был источником инфекции.
Таким образом, туберкулез полости рта встречается относительно редко и в значительной степени стал забытым диагнозом поражений полости рта. Однако в связи с недавним обращением вспять заболеваемости туберкулезом его всегда следует включать в дифференциальную диагностику язв в полости рта, так как задержка в диагностике может иметь серьезные последствия.
Ссылки
Анонимный . Национальное обследование туберкулеза в Англии и Уэльсе, 1998 г. Отчет об инфекционных заболеваниях. CDR Еженедельно 1998 г.; 8 : 209–212.
Google Scholar
Объединенный комитет по туберкулезу Британского торакального общества.

Kumar D, Watson JM, Charlett A, Nicholas S, Darbyshire JH (от имени Лабораторной службы общественного здравоохранения/Британского торакального общества/Коллаборативной группы Министерства здравоохранения). Туберкулез в Англии и Уэльсе в 1993 г.: результаты национального обследования. Грудная клетка 1997; 52 : 1060–1067.
Артикул Google Scholar
Ормерод П., Чарлетт А., Гилхэм С., Дарбишир Дж. Х., Уотсон Дж. . Географическое распределение случаев регистрации туберкулеза в национальных обследованиях Англии и Уэльса в 1988 и 1993: отчет Лабораторной службы общественного здравоохранения / Британского торакального общества / Совместной группы Министерства здравоохранения. Грудная клетка 1998; 53 : 176–181.

Артикул Google Scholar
Снайдер Д.Э., Кастро К.Г. Глобальная угроза лекарственно-устойчивого туберкулеза. Новая Англия J Med 1998; 338 : 1689–1690.
Артикул Google Scholar
Eng H L, Lu S Y, Yang CH, Chen W J . Туберкулёз ротовой полости. Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия 1996; 81 : 415–420.
Артикул Google Scholar
Джавад Дж., Эль-Зуэби Ф. Первичный туберкулез языка: история болезни. Ж Ларынгол Отол 1996; 110 : 177–178.
Артикул Google Scholar
Гупта А., Шинде К.Дж., Бхардвадж И. Первичный туберкулез языка: история болезни. Ж Ларынгол Отол 1998; 112 : 86–87.

ПабМед Google Scholar
Хатирам Б.Т., Гревал Д.С., Ирани Д.К., Танвал П.М., Патанкар М. . Туберкулема щеки: клинический случай. Первичный туберкулез языка: история болезни. Ж Ларынгол Отол 1997; 111 : 872–873.
Артикул Google Scholar
Рамеш В. . Туберкулома языка в виде макроглоссии. Cutis 1997; 60 : 201–202.
ПабМед Google Scholar
Бхат Н.А., Стэнсби Дж.М. Туберкулезный паротит: история болезни. Ж Ларынгол Отол 1996; 110 : 976–977.
ПабМед Google Scholar
Суоглу Й., Эрдамар Б., Катирджиоглу О.С., Чевикбаш У. . Туберкулез околоушной железы. Ж Ларынгол Отол 1998; 112 : 588–591.

Артикул Google Scholar
Котари П., Бартелла Л., Картер Дж., Чан О., Пайпер К. . Туберкулез нижней челюсти у ребенка. Ж Ларынгол Отол 1998; 112 : 585–587.
Артикул Google Scholar
Гал Г., Каплан И., Кальдерон С., Карлсон Э.Р. Большой перимандибулярный отек. J Oral Maxillofac Surg 1997; 55 : 1134–1143.
Артикул Google Scholar
Руджеро С.Л., Хилтон Э., Браун Т.В. Тризм и преаурикулярный отек у 20-летней чернокожей женщины. J Oral Maxillofac Surg 1996; 54 : 1234–1239.
Артикул Google Scholar
Тонг Ф.М., Чоу С.К. Первичный туберкулезный трахеит. Ж Ларынгол Отол 1998; 112 : 579–580.

Артикул Google Scholar
Ланн Дж. А., Майхо В. . Заболеваемость туберкулезом легких по профессиям сотрудников больниц Национальной службы здравоохранения Англии и Уэльса, 1980-84 гг. J Общество медицины труда 1989; 39 : 30–32.
Артикул Google Scholar
Smith WHR, Davis D, Mason KD, Onions JP. Внутриротовой и легочный туберкулез после стоматологических манипуляций. Ланцет 1982; 1 : 842–843.
Артикул Google Scholar
Скачать ссылки
Благодарности
Авторы хотели бы поблагодарить г-на Н. Брэдли, консультанта челюстно-лицевого хирурга, за разрешение сообщить об этом случае.
Информация об авторе
Авторы и аффилированные лица
Специалист регистратор челюстно-лицевого отделения, больница Кент и Кентербери, Этельберт Роуд, Кентербери, CT1 3NG, Кент
D P Von Arx
Старший врач челюстно-лицевого отделения больницы Кент и Кентербери, Ethelbert Road, Canterbury, CT1 3NG, Kent
A Husain
Авторы
- D P Von Arx
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- A Husain
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
Автор, ответственный за переписку
ДП фон Аркс.
Дополнительная информация
Рецензированная бумага
Права и разрешения
Перепечатка и разрешения
Об этой статье
Эта статья цитируется
История болезни язвы языка как первого признака скрытого туберкулеза.
- Со-Ён Ким
- Джин-Сок Бён
- Джэ-Кван Чон
BMC Oral Health (2019)
Серия случаев внелегочного туберкулеза, проявляющегося отеком лица
- Э.
 Картер
Картер - П. Чандарана
- К. Бридл
Британский стоматологический журнал (2015)
- Э.
Туберкулезная язва: имитация плоскоклеточного рака слизистой оболочки щеки
- Хари Рам
- Сантош Кумар
- Шадаб Мохоммад
Журнал челюстно-лицевой и челюстно-лицевой хирургии (2012)
14-й Международный конгресс IAOP/AAOMP Clinical Pathology Conference Case 6
- Уилсон А.
 Дельгадо
Дельгадо - Элиас Ромеро де Леон
Патология головы и шеи (2008)
- Уилсон А.
Orale Manifestation einer miliaren Tuberkulose
- Г. Хейгис
- М. Криммель
- С. Рейнерт
Mund-, Kiefer- und Gesichtschirurgie (2005)
У вас есть полный доступ к этой статье через ваше учреждение.
Скачать PDF
Скачать PDF
Редкое проявление диссеминированного заболевания у пациента с дерматомиозитом, принимающего хронические кортикостероиды несмотря на достижения в диагностических тестах и медикаментозном лечении.
 Он обычно поражает легкие, но сообщалось об отдельных внелегочных клинических проявлениях. Туберкулез полости рта встречается крайне редко. Мы представляем случай пациента с дерматомиозитом, получающего хроническую стероидную терапию, у которого туберкулез с поражением языка был единственным клиническим проявлением диссеминированного заболевания. Врачи должны быть осведомлены о внелегочных проявлениях туберкулеза у больных из группы риска, чтобы избежать задержек в диагностике и лечении и предотвратить дальнейшее заражение.
Он обычно поражает легкие, но сообщалось об отдельных внелегочных клинических проявлениях. Туберкулез полости рта встречается крайне редко. Мы представляем случай пациента с дерматомиозитом, получающего хроническую стероидную терапию, у которого туберкулез с поражением языка был единственным клиническим проявлением диссеминированного заболевания. Врачи должны быть осведомлены о внелегочных проявлениях туберкулеза у больных из группы риска, чтобы избежать задержек в диагностике и лечении и предотвратить дальнейшее заражение.1. Введение
Туберкулез является второй по значимости глобальной причиной смерти от одного инфекционного агента, Mycobacterium tuberculosis . Всемирная организация здравоохранения сообщила о заболеваемости туберкулезом в 9,6 миллиона случаев в мире в 2014 году, поразившим в основном страны Юго-Восточной Азии и Западной части Тихого океана [1]. В Соединенных Штатах туберкулез обычно возникает из-за реактивации латентного заболевания у лиц, родившихся за границей, и недавних иммигрантов [2]. Кроме того, врачи должны поддерживать высокий индекс подозрения на туберкулез у конкретных групп пациентов с повышенным риском заболевания туберкулезом, таких как ВИЧ-инфицированные и лица с ослабленным иммунитетом. Туберкулез обычно поражает легкие; однако заболевание может поражать многие органы и вначале может проявляться внелегочными симптомами.
Кроме того, врачи должны поддерживать высокий индекс подозрения на туберкулез у конкретных групп пациентов с повышенным риском заболевания туберкулезом, таких как ВИЧ-инфицированные и лица с ослабленным иммунитетом. Туберкулез обычно поражает легкие; однако заболевание может поражать многие органы и вначале может проявляться внелегочными симптомами.
Туберкулез полости рта — крайне редкое проявление заболевания с частотой 0,5–1,5% [3]. Мы сообщаем о случае родившегося на Гаити пациента с дерматомиозитом, получавшего хроническую стероидную терапию, у которого заболевание языка было единственным симптомом диссеминированного туберкулеза. Врачам важно знать о внелегочных проявлениях туберкулеза у пациентов из группы риска, чтобы избежать задержек в диагностике и лечении и ограничить дальнейшее заражение.
2. Представление клинического случая
59-летняя женщина из Гаити с подтвержденным биопсией дерматомиозита в анамнезе (первоначально у нее была слабость в нижних конечностях и уровень креатининкиназы 6547 ЕД/л) на хронической стероидной терапии (преднизолон 30 мг в день) в течение шесть месяцев, поступил в отделение неотложной помощи с болезненным поражением языка в течение двух месяцев и болью в правом плече. Пациент описал четырехмесячный анамнез прогрессирующей боли в правом плече, усиливающейся при движении. Рентгеновский снимок плеча за четвертый месяц до этого был ничем не примечательным; однако недавняя амбулаторная магнитно-резонансная томография (МРТ) правого плеча показала подозрение на септический артрит правого акромиально-ключичного сустава, что послужило поводом для текущей госпитализации. Кроме того, она сообщила о язве языка, которая началась после прикусывания языка и увеличилась в размерах в течение двух месяцев. Ее лечили полным курсом перорального ацикловира, а затем фамцикловиром, но без улучшения. В ее истории путешествий был визит на Гаити годом ранее. Больной отрицал конституциональные симптомы лихорадки, озноба, ночной потливости или потери веса. У нее не было кашля, одышки, кровохарканья, болей в груди, болей в суставах или спине. Она отрицала какие-либо жалобы со стороны желудочно-кишечного тракта, мочеполовой системы или неврологические расстройства.
Пациент описал четырехмесячный анамнез прогрессирующей боли в правом плече, усиливающейся при движении. Рентгеновский снимок плеча за четвертый месяц до этого был ничем не примечательным; однако недавняя амбулаторная магнитно-резонансная томография (МРТ) правого плеча показала подозрение на септический артрит правого акромиально-ключичного сустава, что послужило поводом для текущей госпитализации. Кроме того, она сообщила о язве языка, которая началась после прикусывания языка и увеличилась в размерах в течение двух месяцев. Ее лечили полным курсом перорального ацикловира, а затем фамцикловиром, но без улучшения. В ее истории путешествий был визит на Гаити годом ранее. Больной отрицал конституциональные симптомы лихорадки, озноба, ночной потливости или потери веса. У нее не было кашля, одышки, кровохарканья, болей в груди, болей в суставах или спине. Она отрицала какие-либо жалобы со стороны желудочно-кишечного тракта, мочеполовой системы или неврологические расстройства.
При осмотре: температура 100,3° по Фаренгейту, частота сердечных сокращений 120 ударов в минуту, артериальное давление 135/65 мм рт. ст., частота дыхания 18 в минуту, сатурация кислорода 98%. в окружающем воздухе. У нее была гелиотропная сыпь, симптом шали и папулы Готтрона, характерные для дерматомиозита. Обследование головы и шеи выявило мягкую и подвижную левую переднюю шейную лимфаденопатию с самым большим узлом размером около 1 см. На языке было болезненное, три на три сантиметра грибовидно-язвенное поражение с левой стороны, с неровными уплотненными краями и дурно пахнущим белым экссудатом (рис. 1). Легкие чистые при аускультации. Костно-мышечное исследование показало ограниченный диапазон движений в правом плече из-за боли, связанной с нежностью, теплом и легким выпотом. Химия сыворотки была нормальной. Количество лейкоцитов было 7 × 10 3 / µ л с 86% нейтрофилов и 10% лимфоцитов, но в остальном общий анализ крови был нормальным. У нее была гипергликемия с HbA1c 11,1% (вновь диагностированный стероидный диабет). Она была ВИЧ-отрицательной.
ст., частота дыхания 18 в минуту, сатурация кислорода 98%. в окружающем воздухе. У нее была гелиотропная сыпь, симптом шали и папулы Готтрона, характерные для дерматомиозита. Обследование головы и шеи выявило мягкую и подвижную левую переднюю шейную лимфаденопатию с самым большим узлом размером около 1 см. На языке было болезненное, три на три сантиметра грибовидно-язвенное поражение с левой стороны, с неровными уплотненными краями и дурно пахнущим белым экссудатом (рис. 1). Легкие чистые при аускультации. Костно-мышечное исследование показало ограниченный диапазон движений в правом плече из-за боли, связанной с нежностью, теплом и легким выпотом. Химия сыворотки была нормальной. Количество лейкоцитов было 7 × 10 3 / µ л с 86% нейтрофилов и 10% лимфоцитов, но в остальном общий анализ крови был нормальным. У нее была гипергликемия с HbA1c 11,1% (вновь диагностированный стероидный диабет). Она была ВИЧ-отрицательной.
При наличии известного дерматомиозита незаживающая язва в полости рта вызывала подозрение на малигнизацию. Поэтому биопсию пораженного участка языка проводили под местной анестезией. Патология биопсии языка была отрицательной для карциномы и демонстрировала обширное изъязвление с грануляционной тканью и неказеозными гранулемами; Окрашивание КУМ, проведенное на ткани, дало положительный результат на микобактерии. Окрашивание периодической кислотой по Шиффу было отрицательным для других микроорганизмов.
Поэтому биопсию пораженного участка языка проводили под местной анестезией. Патология биопсии языка была отрицательной для карциномы и демонстрировала обширное изъязвление с грануляционной тканью и неказеозными гранулемами; Окрашивание КУМ, проведенное на ткани, дало положительный результат на микобактерии. Окрашивание периодической кислотой по Шиффу было отрицательным для других микроорганизмов.
Учитывая положительную окраску КУМ, мы рассмотрели обычную рентгенограмму грудной клетки, полученную в отделении неотложной помощи, и на ней были обнаружены диффузные микронодулярные уплотнения (рис. 2). Напротив, рентгенограмма грудной клетки пациента, полученная за четыре месяца до этого, не выявила консолидаций или поражений. Пациент был переведен на воздушно-капельные меры предосторожности, и были получены три образца индуцированной мокроты. Образцы индуцированной мокроты оказались положительными на кислотоустойчивые бациллы (КУБ), а культура показала M. tuberculosis .
При дальнейшей оценке ее легочного заболевания была проведена компьютерная томография (КТ) грудной клетки, которая показала диффузные милиарные узелки и случайную находку фокальных центральных склеротических поражений по всему грудному отделу тел позвонков (рис. 3). Поэтому были также получены компьютерные томограммы шейного, грудного и поясничного отделов позвоночника, которые соответствовали внутрикостному туберкулезу. Результаты МРТ правого плеча предположительно связаны с туберкулезным артритом; повторная совместная аспирация была недостаточной для микробиологического подтверждения.
3). Поэтому были также получены компьютерные томограммы шейного, грудного и поясничного отделов позвоночника, которые соответствовали внутрикостному туберкулезу. Результаты МРТ правого плеча предположительно связаны с туберкулезным артритом; повторная совместная аспирация была недостаточной для микробиологического подтверждения.
Уменьшена доза преднизолона у пациента. Эмпирически начата четырехкомпонентная противотуберкулезная терапия (рифампин, изониазид, пиразинамид, этамбутол с добавлением пиридоксина). Культуральная чувствительность выявила панчувствительный штамм Mycobacterium tuberculosis ; поэтому этамбутол был прекращен. После того, как пациентка завершила начальную фазу лечения, она продолжала принимать изониазид и рифампицин в течение 12 месяцев. При последующем посещении через пять месяцев было отмечено, что поражение языка полностью исчезло, и повторная визуализация ее правого плеча показала улучшение. Последующая рентгенограмма грудной клетки в конце 12-месячного лечения показала полное исчезновение ранее описанных милиарных узелков в паренхиме легких (рис. 4).
4).
3. Обсуждение
Туберкулез является основной инфекционной причиной глобальной заболеваемости и смертности, которая в первую очередь поражает легкие. Задокументировано много случаев внелегочного туберкулеза; однако инфекция ротовой полости встречается крайне редко [3, 4]. Полость рта является маловероятным местом для инокуляции M.tuberculosis из-за ингибирующих свойств слюны в отношении микобактерий [5]. Кроме того, эпителий слизистой оболочки полости рта служит естественным барьером для инфекции. Таким образом, туберкулез полости рта редко возникает как первичное заболевание и часто возникает вторично по отношению к инфицированным выделениям из дыхательных путей или гематогенной диссеминации из-за поражения легких [4-7]. Травма, как сообщил пациент в данном случае, или воспаление участка ротовой полости из-за курения могут служить предрасполагающим фактором как к первичному, так и к вторичному заболеванию [4]. Считается, что у нашей пациентки была гематогенная диссеминация из-за поражения легких, так как у нее были другие предполагаемые участки поражения правого плечевого сустава и позвонков.
Наиболее частой локализацией туберкулеза полости рта является язык, и типичным проявлением является болезненное язвенное поражение, как было продемонстрировано у нашего пациента. Одинофагия, дисфония, неприятный запах изо рта и чрезмерное слюноотделение являются другими распространенными симптомами туберкулеза полости рта [3, 4]. Также могут присутствовать системные симптомы потери веса, анорексии, лихорадки и ночной потливости.
Туберкулез полости рта представляет собой диагностическую проблему из-за его редкости и способности имитировать появление многих различных состояний, таких как злокачественные новообразования, гранулематоз с полиангиитом (ранее Вегенера), актиномикоз, микотические инфекции, сифилис, саркоидоз, болезнь Крона, язык микозы и болезнь кошачьих царапин [3, 4]. Диагноз основывается на сочетании гистологии ткани, микробного окрашивания и посева или полимеразной цепной реакции. Биопсия необходима для исключения злокачественных новообразований и других причин гранулематозных поражений, как это было у нашего пациента. Поверхностной биопсии может быть недостаточно, также сообщалось о случаях рака, сосуществующего с туберкулезом [4]. Туберкулиновая кожная проба может дать ложноотрицательный результат, если туберкулез изолирован в ротовой полости. Учитывая гематогенное распространение в большинстве случаев туберкулеза полости рта, необходимо дальнейшее исследование других очагов инфекции, особенно легких.
Поверхностной биопсии может быть недостаточно, также сообщалось о случаях рака, сосуществующего с туберкулезом [4]. Туберкулиновая кожная проба может дать ложноотрицательный результат, если туберкулез изолирован в ротовой полости. Учитывая гематогенное распространение в большинстве случаев туберкулеза полости рта, необходимо дальнейшее исследование других очагов инфекции, особенно легких.
Врачи должны распознавать туберкулез как часть дифференциальной диагностики поражений полости рта, особенно в случаях, когда поражения полости рта не реагируют на терапию. Высокий индекс подозрения оправдан у пациентов с поражениями полости рта и факторами риска туберкулеза. Пациенты с вирусом иммунодефицита человека (ВИЧ), дефицитом витамина D, силикозом, терминальной стадией почечной недостаточности, диабетики, курильщики, алкоголики и пациенты, получающие терапию антагонистами ФНО или кортикостероидами, относятся к группе повышенного риска [8]. Важно проводить скрининг ревматологических больных до начала лечения кортикостероидами, противоревматическими препаратами и биологическими агентами, модифицирующими заболевание, поскольку риск туберкулеза у этой группы пациентов удваивается [9]. , 10]. Скрининг с помощью туберкулиновой кожной пробы или анализа высвобождения гамма-интерферона (IGRA) и исключение активного заболевания с помощью рентгенограммы грудной клетки имеют важное значение. Пациентов с латентной формой туберкулеза следует лечить до начала любой иммуносупрессивной терапии. Также важно пройти тестирование на ВИЧ, поскольку это может иметь последствия для лечения [11].
, 10]. Скрининг с помощью туберкулиновой кожной пробы или анализа высвобождения гамма-интерферона (IGRA) и исключение активного заболевания с помощью рентгенограммы грудной клетки имеют важное значение. Пациентов с латентной формой туберкулеза следует лечить до начала любой иммуносупрессивной терапии. Также важно пройти тестирование на ВИЧ, поскольку это может иметь последствия для лечения [11].
Поражения полости рта хорошо реагируют на противотуберкулезное лечение, но для полного исчезновения поражений могут потребоваться месяцы. Два месяца терапии рифампином, изониазидом, пиразинамидом и этамбутолом (RIPE) с последующими четырьмя или семью месяцами изониазида и рифампина являются стандартом лечения [12]. Во время лечения пациентов необходимо изолировать до тех пор, пока мазки мокроты на КУМ не станут отрицательными [3, 4].
В этом отчете о клиническом случае подчеркивается необходимость для врачей помнить о редких проявлениях туберкулеза, особенно у пациентов с ослабленным иммунитетом.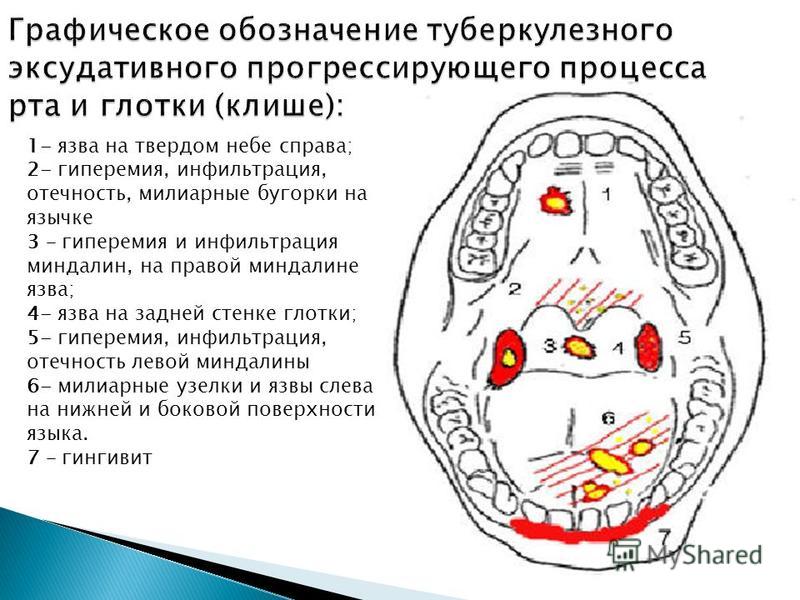 Признание возможности туберкулеза в рамках дифференциальной диагностики хронических поражений полости рта может привести к более ранней диагностике и вмешательству и предотвратить дальнейшую передачу болезни.
Признание возможности туберкулеза в рамках дифференциальной диагностики хронических поражений полости рта может привести к более ранней диагностике и вмешательству и предотвратить дальнейшую передачу болезни.
Раскрытие информации
Более ранняя версия этой рукописи была представлена в виде плаката на Международной конференции Американского торакального общества 2014 года, состоявшейся в Сан-Диего 18 мая 2014 года.
Конкурирующие интересы
Дина Хатиб, DO, не имеет конфликта интересов, о котором следует сообщать. Мохлин Канг, доктор медицинских наук, не имеет конфликта интересов, который следует раскрывать. Эудженио Капитле, доктор медицинских наук, не имеет конфликта интересов, который следует раскрывать. Мирела Фёрдин, MD FACP, не имеет конфликта интересов, о котором следует сообщать. Авторы хотели бы подтвердить, что не существует известного конфликта интересов, связанного с этой публикацией, и не было оказано существенной финансовой поддержки этой работе, которая могла бы повлиять на ее результаты.
Вклад авторов
Все перечисленные авторы внесли достаточный вклад в проект, чтобы быть включенными в качестве авторов, и все те, кто имеет право быть авторами, перечислены в подписи авторов.
Ссылки
Всемирная организация здравоохранения, «Глобальный отчет по туберкулезу, 2015 г.», Всемирная организация здравоохранения, 2015 г., http://www.who.int/tb/publications/global_report/en/.
Посмотреть по адресу:
Google Scholar
Хилл А. Н., Бесерра Дж. Э. и Кастро К. Г., «Моделирование тенденций в области туберкулеза в США», стр. 9.0061 Эпидемиология и инфекции , том. 140, нет. 10, стр. 1862–1872, 2012.
Посмотреть по адресу:
Сайт издателя | Google Scholar
E. Krawiecka and E. Szponar, «Туберкулез полости рта: необычная, но все еще актуальная проблема», Postepy Dermatologii i Alergologii , vol.
 32, нет. 4, pp. 302–306, 2015.
32, нет. 4, pp. 302–306, 2015.Посмотреть по адресу:
Google Scholar
Какиси О.К., Кечагия А.С., Какисис И.К., Рафаилидис П.И., Фалагас М.Е., Tubercul оз полости рта: систематический обзор, Европейский журнал устных наук , том. 118, нет. 2, стр. 103–109, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
E. Piasecka-Zeyland and J. Zeyland, «Об ингибирующем влиянии человеческой слюны на рост туберкулезных бацилл», Tubercle , vol. 19, нет. 1, стр. 24–27, 1937.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. D. Mignogna, L. Muzio, G. Favia et al., «Туберкулез полости рта: клиническая оценка 42 случаев», стр. Болезни полости рта , vol. 6, нет. 1, pp. 25–30, 2000.

Посмотреть по адресу:
Google Scholar
С. Кумар, Р. Сен, А. Равал, Р. С. Дахия, Н. Далал и С. Кошик, «Основные языковые туберкулёз у иммунокомпетентного пациента: история болезни», Патология головы и шеи , том. 4, нет. 2, стр. 178–180, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Д. Лоун и А. И. Зумла, «Туберкулез», The Lancet , том. 378, нет. 9785, стр. 57–72, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
П.-Х. Ву, Ю.-Т. Лин, Ю.-Х. Ян, Ю.-К. Лин и Ю.-К. Лин, «Повышенный риск заболевания активным туберкулезом у пациентов с дерматомиозитом — общенациональное ретроспективное когортное исследование», Scientific Reports , vol. 5, статья 16303, 2015.

