Пиелонефрит у детей — Клиника СОВА
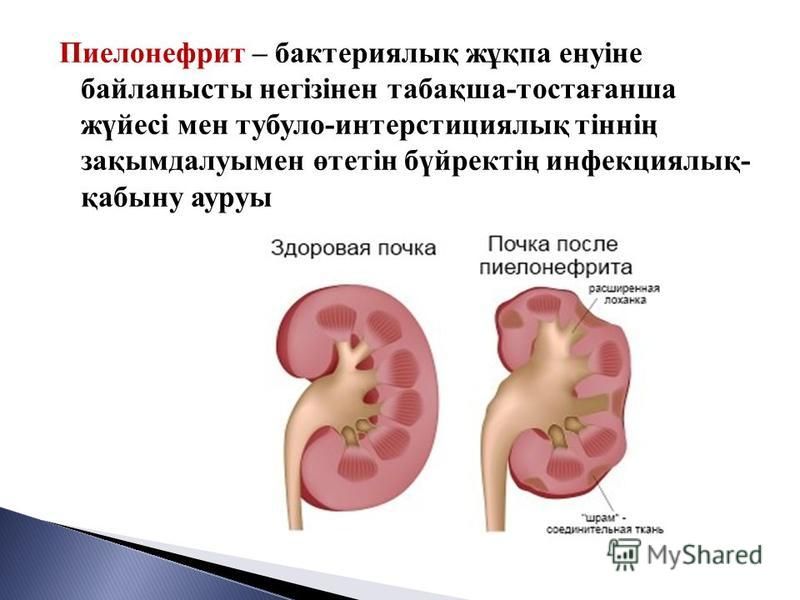
Пиелонефритом называют микробно-воспалительное заболевание почек. При этом происходит поражение чашечек, лоханок и непосредственно почечной ткани. Пиелонефрит может протекать в острой и хронической (дольше 1 года) форме. Если не проводить лечение, со временем он способен привести к серьезным осложнениям, включая тяжелую почечную недостаточность.Почему у детей развивается пиелонефрит?
Основная причина заболевания – бактерии, которые находятся в мочевом пузыре и поднимаются вверх по мочеточникам. Иногда возбудители проникают в почки с током лимфы при острых или хронических инфекциях в других органах, таких как вульвовагиниты у девочек, кариес зубов, хронический холецистит, тонзиллит, колит.
Если объяснять очень коротко и упрощенно, то бактерии попадают в почки, вызывают в них воспаление, начинает вырабатываться больше мочи, возникает риск обезвоживания. Внешне это проявляется некоторыми симптомами.
Развитию пиелонефрита у детей способствуют некоторые факторы:
- Нарушение оттока мочи и ее обратный заброс: из мочевого пузыря – в мочеточники, из мочеточников – в почечные лоханки. Известно более сотни разных причин этого расстройства. Это могут быть различные препятствия на пути оттока мочи (неправильное расположение мочеточников и сосудов, сужение просвета мочеточников, камни, опухоли), нейрогенный мочевой пузырь и пр.
- Заболевания, при которых ребенку приходится устанавливать в мочевой пузырь катетер. При этом повышается риск проникновения инфекции.
- Поражение ткани почек в результате нарушения обмена веществ, применения некоторых лекарств (гипервитаминоз D), инфекций (в том числе тех, которые будущая мама перенесла во время беременности).

- Нарушение работы иммунитета.
Симптомы пиелонефрита у ребенка
Типичные проявления острого пиелонефрита выглядят следующим образом:
- Тупые, напоминающие чувство напряжения, натяжения, боли в животе или пояснице. Они усиливаются, когда ребенок наклоняется, прыгает, резко меняет положение тела, стихают, если приложить на поясницу теплую грелку.
- Внезапные сильные позывы к мочеиспусканию. Ребенку нужно помочиться прямо сейчас, у него начинает подтекать моча.
- Частые болезненные мочеиспускания.
- Ребенок часто просыпается в туалет по ночам.
- Недержание мочи.
- Жжение, зуд во время мочеиспускания.
- Озноб, повышение температуры тела.
- Слабость, вялость.
- Бледность.
- Головные боли.
- Ухудшение аппетита.
- Мутная моча с неприятным запахом.
При хроническом пиелонефрите проблемы с мочеиспусканиями отходят на второй план и зачастую вообще отсутствуют.
Если делать поправку на разные возрастные группы, то в общем преобладающие симптомы пиелонефрита будут выглядеть так:
У новорожденных | Обычно температура не повышена, но ребенок плохо ест, и его часто рвет. |
У детей до 2 лет | Как правило, температура повышена (но не всегда), снижен аппетит, рвота, жидкий стул. |
У детей старше 2 лет | Боль в животе или в области поясницы, проблемы с мочеиспусканиями, ухудшение аппетита |
Возможные осложнения
Функция почки при пиелонефрите может пострадать настолько сильно, что возникает тяжелая почечная недостаточность. Состояние ребенка ухудшается, потому что вещества, которые в норме должны выводиться с мочой, остаются в его крови и отравляют организм. Повышается артериальное давление.
Состояние ребенка ухудшается, потому что вещества, которые в норме должны выводиться с мочой, остаются в его крови и отравляют организм. Повышается артериальное давление.
Иногда развивается апостематозный нефрит – в почках возникает множество гнойников. При этом сильно повышается температура тела, ухудшается состояние ребенка, его беспокоит тошнота, рвота, возникают судороги, кожа становится сухой, бледной.
Другое возможное осложнение – паранефрит, состояние, при котором воспаление распространяется на окружающую почки жировую ткань. Усиливаются боли в пояснице, повышается температура тела. В общем анализе мочи обнаруживают много лейкоцитов.
Если в моче появились примеси крови, это говорит о том, что часть почечной ткани погибла – развился некроз почечных сосочков
Все эти осложнения требуют немедленной помощи врача.
Если у ребенка, особенно младше двух лет, появились признаки мочевой инфекции и повысилась температура тела, нужно незамедлительно обратиться к педиатру. |
Методы диагностики
При остром пиелонефрите установить правильный диагноз относительно легко. Врач может это сделать на основании оценки симптомов и результатов общего анализа мочи. Дополнительно могут быть назначены такие методы диагностики, как УЗИ почек, бакпосевы мочи, функциональные пробы для оценки работы почек, биохимический анализ крови, рентгенологические исследования, радиоизотопное сканирование, цистоскопия.
Лечение пиелонефрита у детей
При остром пиелонефрите и обострении хронического заболевания ребенка нужно госпитализировать в стационар. Он должен находиться на постельном режиме в течение всего времени, пока у него повышена температура тела. Назначают обильное питье, мочегонные средства по показаниям, спазмолитики для борьбы с болью, антибиотики, фитопрепараты.
Применяют физиопроцедуры: ультразвук, СВЧ-терапию, электрофорез с лекарственными препаратами, синусоидальные модулированные токи.
Необходимо устранить все очаги хронического воспаления в организме, которые могли привести к пиелонефриту.
После лечения в стационаре ребенок должен находиться на диспансерном учете: при остром пиелонефрите 3 года, при обострении хронического – пока не перейдет во взрослую поликлинику. До 6 месяцев после стихания острого заболевания и до 1 года после обострения хронического проводят профилактическое лечение уросептиками, фитопрепаратами. Ребенок должен придерживаться специальной диеты. Нельзя есть колбасу, маринады, консервы, копчености, пищу, в которой много специй. Умеренная физическая активность не противопоказана.
Если у ребенка возникли симптомы, напоминающие проявления мочевой инфекции – запишитесь на прием к опытному врачу-педиатру в клинике «СОВА». Наш доктор проведет осмотр, назначит обследование, эффективное лечение, при необходимости направит ребенка в стационар. Не затягивайте с визитом к специалисту: это грозит осложнениями.
Пиелонефрит у детей: как обнаружить и лечить
Пиелонефрит — это бактериальная инфекция почек. Чаще всего заболевание вызывает кишечная палочка — бактерия, которая живет в кишечнике, но иногда попадает в уретру (мочеиспускательный канал), например если неаккуратно вытираться после дефекации. Затем она поднимается выше в мочевой пузырь — это состояние называется «цистит», а из мочевого пузыря попадает в почки, вызывая пиелонефрит. Реже бактерия попадает в почки другим способом, без цистита. Как правило, это происходит у людей с ослабленной иммунной системой, диабетом и состояниями, когда что-то препятствует оттоку мочи из почек, как, например, при мочекаменной болезни.
Чаще всего заболевание вызывает кишечная палочка — бактерия, которая живет в кишечнике, но иногда попадает в уретру (мочеиспускательный канал), например если неаккуратно вытираться после дефекации. Затем она поднимается выше в мочевой пузырь — это состояние называется «цистит», а из мочевого пузыря попадает в почки, вызывая пиелонефрит. Реже бактерия попадает в почки другим способом, без цистита. Как правило, это происходит у людей с ослабленной иммунной системой, диабетом и состояниями, когда что-то препятствует оттоку мочи из почек, как, например, при мочекаменной болезни.
Пиелонефрит может появиться в любом возрасте, даже у детей до года. Выше риск заболеть у детей с заболеваниями мочевыделительной системы — врожденными или приобретенными. У девочек пиелонефрит встречается чаще, чем у мальчиков, потому что у девочек уретра короче и находится ближе к анусу, поэтому бактерии проще до нее добраться.
Как я узнаю, что у ребенка пиелонефрит?
Заподозрить инфекцию можно по симптомам, которые проявляются по-разному в зависимости от возраста ребенка. Дети младше двух лет не всегда могут объяснить, что они чувствуют, поэтому стоит насторожиться, если у ребенка высокая температура (часто это единственный симптом у детей до двух лет), он суетится, выглядит обеспокоенным, у него рвота или плохой аппетит.
Дети младше двух лет не всегда могут объяснить, что они чувствуют, поэтому стоит насторожиться, если у ребенка высокая температура (часто это единственный симптом у детей до двух лет), он суетится, выглядит обеспокоенным, у него рвота или плохой аппетит.
У детей старше двух лет могут быть и другие симптомы, такие как:
Нужно ли сдавать какие-нибудь анализы?
Да, врач расспросит вас о симптомах, узнает историю болезни и назначит анализ мочи. В редких случаях врач может взять образец мочи прямо из мочевого пузыря. Один из способов это сделать — вставить тонкую трубку в мочеиспускательный канал.
Как лечат пиелонефрит?
Если вам кажется, что у ребенка может быть инфекция почек, обратитесь к врачу как можно скорее. Некоторых детей с почечной инфекцией могут положить в больницу, а иногда вылечиться можно дома.
Лечат пиелонефрит с помощью антибиотиков — они убивают бактерию, которая вызвала инфекцию. Ребенку должно стать легче в первые дни приема лекарств, но это не значит, что можно заканчивать курс лечения. Антибиотики нужно пропить до конца, иначе вы рискуете избавиться от бактерии не полностью и болезнь вернется через какое-то время.
Ребенку должно стать легче в первые дни приема лекарств, но это не значит, что можно заканчивать курс лечения. Антибиотики нужно пропить до конца, иначе вы рискуете избавиться от бактерии не полностью и болезнь вернется через какое-то время.
Пусть ребенок больше отдыхает и пьет много жидкости — столько, чтобы моча была практически прозрачной. Это поможет вывести бактерии из организма.
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
– С первых дней жизни нередко проявляются наследственные и генетически обусловленные заболевания. Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
У мальчиков внимательная мама заметит ослабление струи мочи. Причиной этого считают наличие врожденных клапанов мочеиспускательного канала или нарушение его нервной регуляции. Благодаря появлению новых эффективных лекарств, совершенствованию хирургической техники, установке стентов — устройств, препятствующих неправильному току мочи, такие дети ведут активный образ жизни, выполняя рекомендации лечащего доктора.
Причиной этого считают наличие врожденных клапанов мочеиспускательного канала или нарушение его нервной регуляции. Благодаря появлению новых эффективных лекарств, совершенствованию хирургической техники, установке стентов — устройств, препятствующих неправильному току мочи, такие дети ведут активный образ жизни, выполняя рекомендации лечащего доктора.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Одно из самых распространённых заболеваний, которое выявляет педиатр при обследовании в поликлинике – инфекция мочевых путей. Постановка этого диагноза осуществляется после сдачи анализов мочи (общий анализ мочи и посев мочи на стерильность). При этом доктор, как правило, назначает антибактериальную терапию, она должна нормализовать анализы мочи. После такого лечения ваш ребенок ,как правило, забывает о заболевании почек на достаточно продолжительное время. Но так случается не всегда, и вот почему.
Причиной заболевания у девочек очень часто становится воспаление в вагине, которое проявляется вульвовагинитом. Ребенок жалуется на болезненность больших и малых половых губ, на странные выделения. Эти выделения из вагины попадают в мочевой пузырь и у ребенка возникает цистит , появляются жалобы на боли внизу живота, учащенное или редкое иногда болезненное мочеиспускание, потом восходящая мочевая инфекция попадает из мочевого пузыря в почки.
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Мамы девочек часто спрашивают, что приводит к вульвовагиниту. Самая распространенная причина — неправильный туалет наружных половых органов , когда не выполняется ежедневная обработка с лактоцидом, или другим аналогичным мылом, больших и малых половых губ до входа во влагалище.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Одна из проблем у мальчиков — физиологический фимоз, который родители ребенка должны обнаружить приблизительно к 3 годам. Многие папы и мамы не занимаются этим вопросом вплоть до старших классов школы, пока сам ребенок не озаботится данной проблемой. При обследовании таких мальчиков анализы мочи будут собраны неправильно и окажутся неинформативными.
Сколько пьет ваш ребенок?
Одним из важнейших критериев в диагностике работы мочевого пузыря является определение ритмов мочеиспускания , вы должны следить за тем сколько раз ваш ребенок помочился за сутки и какими порциями. Чтобы правильно провести данное исследование, нужно также учитывать ежедневную водную нагрузку, знать с каким интервалом ребенок пил жидкость. Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной.
Если мы начнем обсуждать, какими порциями должен мочиться ребенок, то существуют возрастные критерии. У грудного малыша объем мочевого пузыря составляет около 90 мл, поэтому он мочится порциями от 30-50 мл и до 90 мл, в 2 года объем мочевого пузыря 120 мл, в 3 года — 130 мл, в 4 года — 140 мл и в 5 лет — 150 мл. Бывает, что ваш 5-летний ребенок с утра мочится по 200 и 300 мл, что соответствует порции практически взрослого человека. Как же это происходит?
Бывает, что ваш 5-летний ребенок с утра мочится по 200 и 300 мл, что соответствует порции практически взрослого человека. Как же это происходит?
Оказывается, мочевой пузырь, как и желудок, при желании можно растянуть до невероятных размеров. Есть дети, которые привыкли перед сном пить воду в объеме 250-300 мл. Эта вода находится в мочевом пузыре всю ночь, растягивая его (кстати, иногда, на фоне этой привычки появляется ночное недержание мочи). Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
Иногда на фоне переполненности возникает ситуация, при которой моча из мочевого пузыря возвращается обратно в лоханку почки, деформируя и растягивая её. Такой процесс нередко приводит к необходимости оперативного лечения. Для предотвращения заболеваний почек важно знать, сколько жидкости пьет ваш ребенок — достаточно ли промываются почки, и каков объём порции при мочеиспускании.
Для предотвращения заболеваний почек важно знать, сколько жидкости пьет ваш ребенок — достаточно ли промываются почки, и каков объём порции при мочеиспускании.
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Иногда приходится перепроверять данные УЗИ почек и проводить более углубленное специализированное обследование. Главное — не надо оставлять за спиной нерасшифрованные диагнозы, поставленные на УЗИ, чтобы в дальнейшем не опоздать с назначением необходимого лечения. В первую очередь стоит обратить внимание на различные деформации анатомии почек, нарушение уродинамики, и на нарушение оттока мочи из почек или мочевого пузыря.
В первую очередь стоит обратить внимание на различные деформации анатомии почек, нарушение уродинамики, и на нарушение оттока мочи из почек или мочевого пузыря.
Вот мы и подошли ещё к одному достаточно распространенному заболеванию – пиелонефриту. Часто, опрашивая родителей о наличии болезней почек в семье, можно услышать — у меня был хронический пиелонефрит. А в чем он проявлялся? – «Болела спина, живот, повышалась температура и были изменения в анализах мочи. Эта ситуация повторялась 1 или 2 раза в году».
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Мой опыт практического врача показывает, что в последние годы возникает много различных заболеваний на фоне токсических и химических поражений органов , ведущих к тяжелым заболеваниям почек. Неоднократно отмечалось, что после употребления в пищу арбуза, выращенного на азотистых удобрениях, или клубники из теплицы в мае; у ребёнка появлялась моча с примесью крови, или начинался тяжелый аллергический процесс, который иногда приводил к отечному синдрому.
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Заболеваний почек великое множество и их можно описывать очень долго. Я остановился на отдельных, самых распространённых случаях. Важно помнить о главном: если у вашего ребенка есть изменения в анализах мочи и крови, или обнаружились какие-либо проблемы на УЗИ — не затягивайте свой приход к опытному нефрологу. В противном случае, лечиться придется гораздо дольше, а возникшие осложнения могут привести даже к необратимым последствиям.
симптомы, лечение, причины возникновения, профилактика
Что такое пиелонефрит
Казалось бы, все очевидно: почки можно застудить, и тогда они будут болеть. Но не в этом случае: пиелонефрит провоцируют бактерии, чаще всего кишечная палочка, которая поражает чашечно-лоханочную систему и ткани почек. Опасно заболевание скоростью своего распространения по организму человека. При этом очень часто пиелонефрит у детей дошкольного возраста является осложнением ОРВИ. У девочек это заболевание выявляется в три раза чаще, чем у мальчиков, однако не защищены от пиелонефрита ни те, ни другие.
Итак, бактерии вроде кишечной палочки, золотистого стафилококка, протея или хламидий попадают в детский организм через сосуды матери (если это новорожденный или грудной ребенок), кровь или уриногенным (из мочевого пузыря) путем. Вредоносные микроорганизмы поражают почки, которые выполняют функцию фильтров и регулировщиков обменных процессов. Воспаленные почки перестают справляться со своей работой, что, естественно, нарушает функционирование всего организма. Тело человека отвечает на заражение сразу высокой температурой, тошнотой, рвотой, отсутствием аппетита. Несложно представить, каково это для маленького ребенка, неважно, в 1 год, 2 года или старше.
Воспаленные почки перестают справляться со своей работой, что, естественно, нарушает функционирование всего организма. Тело человека отвечает на заражение сразу высокой температурой, тошнотой, рвотой, отсутствием аппетита. Несложно представить, каково это для маленького ребенка, неважно, в 1 год, 2 года или старше.
Пиелонефрит у детей до года может протекать очень тяжело, с общей интоксикацией организма и сильным обезвоживанием. Хронический пиелонефрит у грудничка напомнит о себе задержкой психомоторного развития, медленным ростом, снижением массы тела.
Причины возникновения
Причинами пиелонефрита у детей чаще всего являются другие воспаления в организме: цистит, очаги инфекции в виде ангины или пневмонии, осложненная ОРВИ и даже заболевания пищеварительной системы и авитаминоз. В группе риска также малыши с врожденными пороками развития почек, урологическими заболеваниями, рахитом, гипотрофией и функциональными аномалиями. В основном инфекция поражает только одну почку, в редких случаях воспаление переходит на другую.
В основном инфекция поражает только одну почку, в редких случаях воспаление переходит на другую.
Симптомы пиелонефрита
Опишем клинические симптомы пиелонефрита у детей. Начинается болезнь с резкого и внезапного повышения температуры до отметок 38-39 градусов. В течение нескольких дней это может быть единственным симптомом заболевания. Другие признаки: малыш испытывает слабость, сонливость, ломоту в теле, озноб, отсутствует аппетит, болят голова и живот. Если слегка постучать по пояснице ребенка, он почувствует боль – так дает о себе знать воспаленная почка. Также кроха может часто или, наоборот, слишком редко ходить в туалет, с болезненными мочеиспусканиями. Довольно часто все это сопровождается тошнотой, поносом и рвотой. Если ребенок постарше еще может объяснить свои ощущения, то грудной малыш будет просто капризничать, плакать и беспокоиться. Именно поэтому врачи советуют сдавать общий анализ мочи уже на этапе беспричинного повышения температуры тела. Изменение запаха, цвета и прозрачности мочи может заметить мама – это тоже тревожный симптом.
Изменение запаха, цвета и прозрачности мочи может заметить мама – это тоже тревожный симптом.
Классификация пиелонефрита у детей
Специалисты делят пиелонефрит на острый и хронический, а также первичный и вторичный. В случае первичного пиелонефрита (он встречается у детей довольно редко) воспаление изначально начинает развиваться в почках, при вторичном – у воспалительного процесса другой источник. Пиелонефрит, вызванный другими факторами, подразделяют на обструктивный и необструктивный в зависимости от того, на фоне чего протекает заболевание – функциональных нарушений уродинамики или различных иммунных или эндокринных изменений в организме.
Острый пиелонефрит или хронический, определяют в зависимости от давности процесса и особенностей его проявления. Первый отмечается полным выздоровлением пациента и ремиссией в течение как минимум полугода, а второй – сохранением симптомов на протяжении полугода или неоднократные рецидивы за этот промежуток времени. Хронический также разделяют на латентный (только мочевой синдром) или рецидивирующий, который происходит «вспышками» острого заболевания со всеми свойственными ему симптомами.
Хронический также разделяют на латентный (только мочевой синдром) или рецидивирующий, который происходит «вспышками» острого заболевания со всеми свойственными ему симптомами.
Как распознать пиелонефрит
Итак, родители наблюдают у ребенка следующие признаки заболевания:
- Резкое повышение температуры без насморка или кашля.
- Слабость, отсутствие аппетита, головная боль.
- Задержка или недержание мочи.
- Болезненное мочеиспускание маленькими порциями.
- Резкий запах мочи, изменение ее цвета и прозрачности.
- Тошнота, понос, рвота.
Неважно, есть у ребенка один из этого перечня или все симптомы сразу, но обратиться к врачу стоит немедленно. Пока доктор спешит на помощь, родители могут помочь малышу, только сбивая ему температуру прохладными компрессами и, в случае, если она выше 38,5 градусов – свечами с парацетамолом и нурофеном. Прибыв на вызов, педиатр поинтересуется у родителей характером мочеиспусканий и внешним видом самой мочи, так что этому заранее стоит уделить внимание. Если кроха носит подгузник, лучше воспользоваться специальным мочеприемником, чтобы можно было рассмотреть выделения. Также врач проверит малыша на симптом Пастернацкого, постучав ему ладонью по области расположения почек. Если есть воспаление, ощущения ребенка будут неприятными.
Прибыв на вызов, педиатр поинтересуется у родителей характером мочеиспусканий и внешним видом самой мочи, так что этому заранее стоит уделить внимание. Если кроха носит подгузник, лучше воспользоваться специальным мочеприемником, чтобы можно было рассмотреть выделения. Также врач проверит малыша на симптом Пастернацкого, постучав ему ладонью по области расположения почек. Если есть воспаление, ощущения ребенка будут неприятными.
Обязательным для диагностики заболевания является ряд анализов мочи: общий, по Нечипоренко, бактериальный посев для определения чувствительности к антибиотикам, по Зимницкому, проба Реберга, а также биохимический анализ крови. При пиелонефрите в моче ребенка будут содержаться белок, соли, большое количество эпителия, плюс — повышены лейкоциты.
В рамках диагностики пиелонефрита ребенку обычно делают УЗИ почек и мочевого пузыря, а девочек осматривает гинеколог, берет мазки на вульвит и вульвовагинит, чтобы исключить эти заболевания, которые также могу спровоцировать воспалительный процесс в почках.
Что делать с пиелонефритом
Источник фото: shutterstock.com
Конечно же, лечить, и, к сожалению, антибиотиками. Других вариантов нет. Зачастую малышей госпитализируют для лечения пиелонефрита у детей в условиях стационара. Врач может назначить следующие препараты:
- Амоксициллин/клавупанат;
- Ампициллин/сульбактам;
- Цефалоспорины II-IVпоколения;
- Ампициллин;
- Ко-тримоксазол.
Минимальный курс лечения антибиотиком составит 7 дней, далее врачи изучают результаты анализов ребенка. Уколы могут продлить до 14 дней. Стратегию лечения должен выбирать только квалифицированный специалист. Самолечение здесь недопустимо.
Также на протяжении всего лечения и в течение нескольких недель после выздоровления по назначению врача маленький пациент принимает канефрон, фурагин или фурамаг. Эти лекарства помогут избежать рецидива заболевания. Родителям также порекомендуют обеспечить малыша обильным питьем, тщательно следить за его гигиеной и не давать переохлаждаться.
Эти лекарства помогут избежать рецидива заболевания. Родителям также порекомендуют обеспечить малыша обильным питьем, тщательно следить за его гигиеной и не давать переохлаждаться.
Состояние ребенка становится заметно лучше уже в течение суток после первого приема антибиотиков. Температура спадает, уходят болезненные ощущения и дискомфорт. На анализах лечение отражается примерно на третьи сутки, так что об успехах мер врачи могут судить на четвертый-пятый день после начала лечения.
В течение полугода после болезни ребенку необходимо наблюдаться у специалиста-нефролога, сдавать мочу каждые две недели и соблюдать прописанный врачом питьевой режим. Через год после обострения врачи направляют ребенка на анализ мочи один раз в три месяца. Диета во время ремиссии требует исключить из рациона малыша все пряности, консервированные и маринованные продукты, а также колбасы и сосиски. Перенесший болезнь почек ребенок освобождается от занятий физкультурой в основной группе на целый год, переводится в группу ЛФК. Спустя полгода после обострения, если есть такая возможность, лучше организовать лечение крохи в санатории.
Спустя полгода после обострения, если есть такая возможность, лучше организовать лечение крохи в санатории.
Также родителям ребенка, переболевшего этим заболеванием, рекомендуют сдавать анализ мочи ребенка при каждом подозрении на недомогание чада. Пиелонефритом чаще всего болеют только один, максимум два раза в жизни, но не исключено, что почки могут стать слабым местом малыша.
Не забыть о профилактике
Рекомендации по профилактике пиелонефрита у детей сводятся, в первую очередь, к общему укреплению иммунитета ребенка и заботе о его здоровье:
- Раннее обучение мальчиков и девочек базовым навыкам собственной гигиены, тщательное соблюдение чистоты тела ребенка.
- Соблюдение питьевого режима, здорового питания малыша.
- Своевременные походы в туалет.
- Процедуры по закаливанию ребенка.
- Соблюдение режима сна и бодрствования малыша.

- Избегание переохлаждения ребенка, сквозняков, холодного потока кондиционеров и ношения слишком легкой одежды.
Также стоит по возможности сразу исключать все факторы, способные спровоцировать воспаление почек. Это поможет сделать:
- Незамедлительное лечение всех простудных и вирусных заболеваний.
- Регулярные походы к стоматологу и своевременное лечение кариеса (больные зубы также являются провокаторами пиелонефрита).
- Лечение хронических заболеваний ребенка.
Врачи сходятся во мнении, что анализ мочи – самый капризный из всех. Поэтому мамам и папам точно стоит научиться собирать у ребенка мочу правильно. Перед сбором малыша нужно подмыть, взять стерильную емкость, при необходимости – надеть на кроху мочеприемник – это специальный пакетик, которой приклеивается мальчикам на лобок, а девочкам – на половые губы. Аксессуар находится на ребенке до тех пор, пока тот не пописает, а затем легко снимается. Содержимое переливается в баночку. Доставить анализ в лабораторию необходимо в течение полутора часов после сбора, но не позже.
Аксессуар находится на ребенке до тех пор, пока тот не пописает, а затем легко снимается. Содержимое переливается в баночку. Доставить анализ в лабораторию необходимо в течение полутора часов после сбора, но не позже.
Источник фото: shutterstock.com
Если вовремя не начать лечение
Конечно же, несвоевременное оказание помощи ребенку, больному пиелонефритом, грозит развитием серьезных осложнений. Самый неприятный – это гнойный абсцесс. До этого доходит довольно редко, куда чаще из-за самолечения или неверно поставленного диагноза начинается склерозирование тканей почки, а далее – некроз тканей этих органов.
Хронический пиелонефрит, который ребенок перенес в детстве, может оставить след на всю жизнь и мучить уже взрослого человека почечной недостаточностью, гидронефрозом и артериальной гипертензией. К счастью, если не запустить процесс, последствий и осложнений пиелонефрита можно благополучно избежать.
Стоит отметить, что пиелонефрит лечится довольно длительное время – от двух недель до трех месяцев даже тогда, когда основные симптомы и высокая температура уже не дают о себе знать. После курса антибиотиков и выписки из больницы важно не повторять ошибок многих родителей, не переставать принимать медикаменты. Пиелонефрит – это воспаление из-за инфекции, которая не уходит сразу, а тлеет постепенно. Если не «потушить» ее окончательно, через какой-то промежуток времени она снова даст о себе знать и, возможно, заболевание перейдет уже в хроническую форму. Основательное и неторопливое лечение – единственный возможный вариант лечения и предотвращения повторных вспышек заболевания.
Столкнувшись однажды с внезапным воспалением почек у ребенка, родители, как правило, начинают очень ответственно относиться к тому, чтобы не переохладить свое чадо, бегут в поликлинику с анализами мочи после первых же симптомов простуды. Как отмечают специалисты, пиелонефрит – вовсе не повод всю жизнь бояться рецидива и ограничивать малыша в купании и играх на свежем воздухе. Лучше как следует заботиться о его гигиене и вплотную заниматься укреплением иммунитета всей семьи. Тогда ни одна бактерия не проникнет в крепкий детский организм.
Лучше как следует заботиться о его гигиене и вплотную заниматься укреплением иммунитета всей семьи. Тогда ни одна бактерия не проникнет в крепкий детский организм.
Пиелонефрит у ребенка: причины, симптомы и лечение
18 декабря 2018 14:00 Антонина Галич, педиатр, семейный врачГлавными возбудителями инфекционного заболевания являются бактерии, вирусы, простейшие микроорганизмы и грибки, которые могут о себе дать знать по причине ослабленного иммунитета.
Читайте также8 врачей, которым обязательно нужно показать ребенка до годаВозможные причины пониженного иммунитета: авитаминоз, осложнения во время беременности и родов, кратковременное кормление грудью, а так же хронические или же наследственные воспалительные заболевания органов дыхания.
Инфекционное заражение возможно тремя путями
Через кровь – в большинстве случаев это связано с воспалительными процессами других органов, в результате которых инфекция распространяется по всему организму, попадая в почки (воспаление легких, проблемы с зубами, цистит, отит). Помимо этого, есть вероятность заражения через кровь от матери грудному ребенку.
Читайте также5 признаков аллергии на холод у ребенка: причины возникновения и способы леченияЧерез лимфатические сосуды – инфицирование почек происходит в результате имеющихся явных проблем с кишечником, так как между ним и мочевой системой существует единая система лимфо-обращения.
Через половые органы – это самый распространенный способ заражения детей старше одного года. В этом случае возбудители инфекционного заболевания начинают активно продвигаться от половых органов или мочевой системы ребенка целенаправленно к почкам. Большую роль, конечно же, играет неправильный и недостаточный гигиенический уход за малышом.
Пиелонефрит разделяют на два вида
Первичный пиелонефрит представляет собой воспаление одной или же сразу двух почек. Острый воспалительный процесс распространяется молниеносно – в течение двух дней, а главным возбудителем, в большинстве случаев, является кишечная палочка.
Вторичный пиелонефрит – это осложненная форма первичного вида, при котором происходят явные проблемы и функциональные нарушения мочеиспускания.
Читайте такжеПричина развития аутизма у детей — гаджеты: исследования ученыхХронический пиелонефрит – это когда болезнь прогрессирует на протяжении полугода, при этом неоднократно, то затухая, то возобновляясь.
Симптомы воспалительного заболевания.
- высокая температура тела;
- нарушение сна;
- плохой аппетит;
- боль в животе, поясничном отделе, а так же возле пупка;
- тошнота и рвота;
- болевые ощущения, зуд и жжение при мочеиспускании;
- частое мочеиспускание, приводящее к энурезу;
- головная боль, отеки вокруг глаз;
- мутный цвет и неприятный запах мочи.

В каждом возрасте болезнь проявляется по-разному. Например, у грудничков пиелонефрит протекает практически без симптомов, но с явной реакцией организма на поступление в него микробных, пищевых и прочих токсинов. Что же касается детей в возрасте от 4 до 5 лет, то с ними все проще – малыши способны объяснить неприятные болевые тянущие ощущения внизу живота или пояснице. Помимо этого дети часто посещают туалет, что сразу же заставляет задуматься о происходящем родителей.
Лечение пиелонефрита
Во избежание прогрессирующей болезни, с возможными последующими обострениями, лечение пиелонефрита следует проводить под четким наблюдением специалиста. Лечение назначают в зависимости от причины инфицирования почек – зачастую оно проходит в комплексе.
Важными составляющими при лечении пиелонефрита являются:
- постельный режим;
- соблюдение диеты;
- медикаментозное лечение;
- физиотерапия и лечебная физкультура.
Очень важно своевременно проходить профилактические осмотры и лечить все существующие органы, которые могут стать очагом хронических инфекций. Собственно, следует соблюдать все меры гигиены и укреплять сопротивляемость организма.
Ну и, конечно же, при возникновении любых непонятных симптомах у ребенка, не стоит заниматься самолечением – сразу на консультацию к врачу!
Читайте такжеЧто делать, если не получается сбить высокую температуру: доктор КомаровскийТакже обязательно узнать 6 главных причин, по которым ребенок кашляет во сне
Инфекции мочевыводящих путей (ИМП) у детей — Педиатрия
-
При тяжелом ПМР курс антибиотиков и хирургическое вмешательство
Лечение инфекций мочеполовых путей направлено на устранение острой инфекции, предотвращение уросепсиса и сохранение функций почечной паренхимы. Антибиотики начинают давать профилактически всем детям с токсическими проявлениями и детям без токсических проявлений с возможной инфекцией мочевыводящих путей (положительные лейкоцитарная эстераза, или нитритный тест, или выявление пиурия при микроскопии). Остальные могут дождаться результатов посева мочи, которые важны как для подтверждения диагноза инфекции мочевыводящих путей, так и для получения результатов антимикробной чувствительности.
Антибиотики начинают давать профилактически всем детям с токсическими проявлениями и детям без токсических проявлений с возможной инфекцией мочевыводящих путей (положительные лейкоцитарная эстераза, или нитритный тест, или выявление пиурия при микроскопии). Остальные могут дождаться результатов посева мочи, которые важны как для подтверждения диагноза инфекции мочевыводящих путей, так и для получения результатов антимикробной чувствительности.
Младенцам с 2 мес. до 2 лет с интоксикацией, обезвоживанием или невозможностью принимать препараты перорально назначают парентеральные антибиотики, как правило, цефалоспорины 3-го поколения (например, цефтриаксон по 75 мг/кг внутривенно/внутримышечно каждые 24 ч, цефотаксим по 50 мг/кг внутривенно каждые 6 или 8 часов). Цефалоспорины 1-го поколения (например, цефазолин) можно использовать, если известно, что типичные локальные патогены чувствительны к препаратам этой группы. Аминогликозиды (например, гентамицин), хотя и являются потенциально нефротоксичными, могут быть полезны при сложных инфекцях мочевыводящих путей (например, при аномалиях мочевыводящих путей, наличии постоянных катетеров, рецидивирующих инфекций мочевыводящих путей) для лечения потенциально устойчивых грамотрицательных бактерий, таких как Pseudomonas.
Если посев крови отрицательный и клинический ответ хороший, подходящий оральный антибиотик (например, цефиксим, цефалексин, триметоприм/сульфаметоксазол [TMP/SMX], амоксициллин/клавулановая кислота; или, для некоторых детей, таких как те, что > 1 года с осложненными инфекциями мочевыводящих путей, которые вызваны множественной лекарственной устойчивостью E. coli, P. aeruginosa, или другими грамотрицательными бактериями — фторхинолоны), выбранный на основе антимикробной чувствительности, может быть использован для завершения 7-14-дневного курса. Плохой клинический ответ предполагает наличие устойчивого микроорганизма или обструктивного поражения и требует незамедлительного обследования с помощью УЗИ и повторного посева мочи.
У нетоксичных, недегидратированных младенцев и детей, которые способны принимать лекарства перорально, оральные антибиотики можно давать с самого начала. Препаратами выбора являются TMP/SMX по 5–6 мг/кг (по ТМП) 2 раза в день. Альтернативой являются цефалоспорины, такие как цефиксим 8 мг/кг 1 раз/день или цефалексин по 25 мг/кг 4 раза/день или амоксициллин/клавулановая кислота 15мг/кг 3 раза/день. Терапию меняют на основании результатов посевов и определения антимикробной чувствительности. Лечение обычно составляет от 7 до 14 дней. Посев мочи повторяют через 2–3 дня после начала терапии, только если эффективность клинически не очевидна.
Альтернативой являются цефалоспорины, такие как цефиксим 8 мг/кг 1 раз/день или цефалексин по 25 мг/кг 4 раза/день или амоксициллин/клавулановая кислота 15мг/кг 3 раза/день. Терапию меняют на основании результатов посевов и определения антимикробной чувствительности. Лечение обычно составляет от 7 до 14 дней. Посев мочи повторяют через 2–3 дня после начала терапии, только если эффективность клинически не очевидна.
Долгое время считалось, что антибиотикопрофилактика снижает рецидивы инфекции мочевыводящих путей и предотвращает повреждение почек и должна начинаться после первого или второго эпизода инфекции мочевыводящих путей с лихорадкой у детей с ПМР. Однако этот вывод не был основан на долгосрочных плацебо-контролируемых исследованиях (важно, так как было замечено, что большое количество ПМР разрешается с течением времени, когда дети взрослеют). Последнее большое контролируемое исследование » Рандомизированное вмешательство у детей с пузырно-мочеточниковым рефлюксом (RIVUR) (1), показало, что антибиотикопрофилактика с использованием TMP/SMX снижала рецидивы инфекции мочевыводящих путей на 50% (примерно от 25% до 13%) по сравнению с плацебо, но не показало разницу в скорости сморщивания почек в течение 2 лет (8% в каждой группе). Кроме того, дети в исследовании, у которых развилась инфекции мочевыводящих путей на фоне профилактического приема антибиотиков, в 3 раза чаще были инфицированы резистентными микроорганизмами. Однако, поскольку 2-лет период наблюдения, вероятно, слишком короток, чтобы делать окончательные выводы о профилактике сморщивания почек, дополнительное исследование может показать, что антибиотикопрофилактика действительно обеспечивает некоторую защиту почек, но с риском развития более устойчивых к антибиотикам инфекций. Поэтому оптимальная стратегия остается несколько неопределенной.
Кроме того, дети в исследовании, у которых развилась инфекции мочевыводящих путей на фоне профилактического приема антибиотиков, в 3 раза чаще были инфицированы резистентными микроорганизмами. Однако, поскольку 2-лет период наблюдения, вероятно, слишком короток, чтобы делать окончательные выводы о профилактике сморщивания почек, дополнительное исследование может показать, что антибиотикопрофилактика действительно обеспечивает некоторую защиту почек, но с риском развития более устойчивых к антибиотикам инфекций. Поэтому оптимальная стратегия остается несколько неопределенной.
Тем не менее, для пациентов с четвертым или пятым классами ПМР обычно рекомендуется полостная операция или эндоскопическое введение полимерных наполнителей, часто вместе с антибиотикопрофилактикой, пока не завершено востановление. Для детей с меньшей степенью ПМР, необходимы дальнейшие исследования. Поскольку почечные осложнения, по всей видимости, маловероятны после всего лишь одного или двух эпизодов инфекций мочевыводящих путей, в ожидании дальнейших исследований одна приемлемая стратегия может заключаться в том, чтобы внимательно наблюдать за детьми с инфекциями мочевыводящих путей, лечить их по мере возникновения инфекции, а затем пересмотреть антибиотикопрофилактику у этих детей с рецидивирующими инфекциями.
Препараты, часто применяемые для профилактики, если она необходима, включают: нитрофурантоин по 2 мг/кг перорально 1 раз/день или триметоприм/сульфаметоксазол по 3 мг/кг перорально (для триметоприма) 1 раз/день (2), обычно перед сном.
Пиелонефрит
Что такое пиелонефрит
Пиелонефрит — воспалительное заболевание почек, при котором основной областью поражения является канальцевая система органа. В патологический процесс вовлекается лоханка почки, чашечки и промежуточная ткань паренхимы. В большинстве случаев пиелонефрит имеет бактериальную природу возникновения. В урологии выделяют три основных формы заболевания:
- острую;
- хроническую;
- хроническую, течение которой характеризуется сменой ремиссий и обострений.
Кроме того, пиелонефрит может:
- характеризоваться поражением одной или обеих почек: односторонний, двусторонний;
- отличаться по степени проходимости мочевыводящих путей: обструктивный, необструктивный;
- разделяться по путям проникновения инфекционного агента: нисходящий, восходящий, гематогенным, лимфогенным.

Симптомы
Общая симптоматика при пиелонефрите характеризуется:
- повышением температуры тела до критических показателей;
- ознобом, лихорадкой;
- слабостью, недомоганием;
- снижением аппетита;
- головной болью;
- приступами тошноты, иногда с рвотой.
Местными проявлениями при остром пиелонефрите являются:
Боль в пояснице со стороны поражения. Для необструктивного пиелонефрита характерны тупые ноющие боли разной интенсивности. Иногда болевые ощущения принимают приступообразный характер, например, при обструкции мочевого канала конкрементом. Учащенное мочеиспускание, сопровождающееся болезненностью, является наиболее характерным при цистите или уретрите, на фоне которых нередко развивается восходящий пиелонефрит.
Важно! Хронический пиелонефрит проявляется частыми ноющими болями в спине, редким мочеиспусканием, которые свидетельствуют об развитии активного воспаления в почках, ослаблении мочевого пузыря и снижении функциональности мочевой системы.
Течение хронического пиелонефрита, характеризуется периодическим возникновением обострений, во время которых у пациентов наблюдаются все признаки острого процесса. У мужчин и женщин симптомы заболевания идентичны.
Пиелонефрит у детей также проявляется аналогичным образом. У них отмечается выраженность интоксикационного синдрома, возникновение боли в поясничной области и в животе.
Причины
В урологии выделяют два пути инфицирования почек: восходящий и нисходящий. В первом случае заболевание развивается на фоне недолеченного цистита, преимущественно острой формы, или воспаления органов половой системы.
Самые распространенные возбудители, вызывающие воспаление в почке, это: кишечная или синегнойная палочка, стафилококки, энтерококки и протеи.
Попадание возбудителя в почки часто происходит по мочевых путям. Болезнетворные микроорганизмы могут проникнуть в почку через кровоток из воспалительного очага в любом месте организма.
Важно! При возникновении первых проявлений пиелонефрита необходимо сразу обращаться к врачу.
Осложнения пиелонефрита
Если при пиелонефрите не прибегать к своевременному лечению, то существует вероятность развития осложнений болезни, среди которых выделяют:
- почечный абсцесс;
- папиллит, сопровождающийся некротическими проявлениями;
- острую или хроническую почечную недостаточность;
- паранефрит;
- уроселис.
Пиелонефрит при беременности
Риск развития пиелонефрита у беременных в несколько раз выше, чем у обычных пациентов. Данная патология является самой распространенной среди женщин в положении. Подверженность инфекционным заболеваниям в этот период обусловлена снижением иммунитета, которое является естественным процессом в организме матери, предотвращающим отторжение ребенка.
Вероятность воспаления почек у женщин при беременности возрастает из-за физиологических изменений в работе мочеполовой системы, приводящих к расширению мочеточников, лоханок и почечных чашек. Заболевание может стать причиной осложненного течения беременности и повлиять на развитие плода.
Заболевание может стать причиной осложненного течения беременности и повлиять на развитие плода.
Хронический пиелонефрит выявляется у 15% беременных женщин во время вынашивания ребенка. Послеродовые воспалительные осложнения почек диагностируют примерно у 22-24% молодых мам.
Лечение пиелонефрита при беременности проводится при помощи антибиотиков и дезитоксикационной терапии.
Диагностика
Диагностика острого и хронического пиелонефрита осуществляется на основании жалоб больного и детального анализа клинических проявлений болезни. При опросе пациента значение имеет наличие сопутствующих патологий, хронических заболеваний в анамнезе и провоцирующих факторов.
Обязательно проводится исследование пациента при помощи инструментальных и лабораторных методов:
- УЗИ мочевыделительной системы, с оценкой кровотока;
- анализов мочи (расширенного и общего) и крови (клинического, биохимического и общего).
- бак. посев мочи;
- обследование на ИППП;
Иногда пациентам назначают рентгенологическое исследование, КТ с контрастным веществом
Лечение
Лечение разных форм пиелонефрита зависит от тяжести проявлений и характера протекания болезни.
При остром обструктивном пиелонефрите больной подлежит госпитализации. Медикаментозное лечение проводится в стационарных условиях. Оно предполагает прием антибиотиков, мембраностабилизирующих препаратов и средств c противовоспалительным спектром действия.
Назначение антибактериальных препаратов и коррекция дозировок осуществляется по результатам анализов.
Бактериологический посев мочи, позволяющий установить вид микрофлоры, вызвавшей воспаление.
Лечение пиелонефрита, совмещенного с мочекаменной болезнью, может быть проведено консервативным или хирургическим путем. Практикуются малоинвазивные эндоскопические методы, дробление камней и выведение их посредством естественных мочевых путей.
Открытые хирургические операции применяются реже.
Профилактика пиелонефрита
Чтобы предупредить развитие пиелонефрита, рекомендуется придерживаться правильного образа жизни, в том числе и в питании, избегать переохлаждений организма и постараться исключить все провоцирующие факторы.
Важно регулярно посещать уролога и своевременно проходить обследование. Особое внимание своему здоровью необходимо уделять людям, страдающим хронической формой пиелонефрита. Им рекомендуется периодически сдавать анализы и получать консультации специалистов.
Стать на диспансерный учет можно в одной из наших клиник.
Детский пиелонефрит: предпосылки, этиология, эпидемиология
Montini G, Tullus K, Hewitt I. Лихорадочные инфекции мочевыводящих путей у детей. N Engl J Med . 2011 г., 21 июля. 365 (3): 239-50. [Медлайн].
Морелло В., Ла Скола С., Альберичи И., Монтини Г. Острый пиелонефрит у детей. Педиатр Нефрол . 2016 31 августа (8): 1253-65. [Медлайн].
Шейх Н., Юинг А.Л., Бхатнагар С., Хоберман А. Риск почечного рубцевания у детей с первой инфекцией мочевыводящих путей: систематический обзор.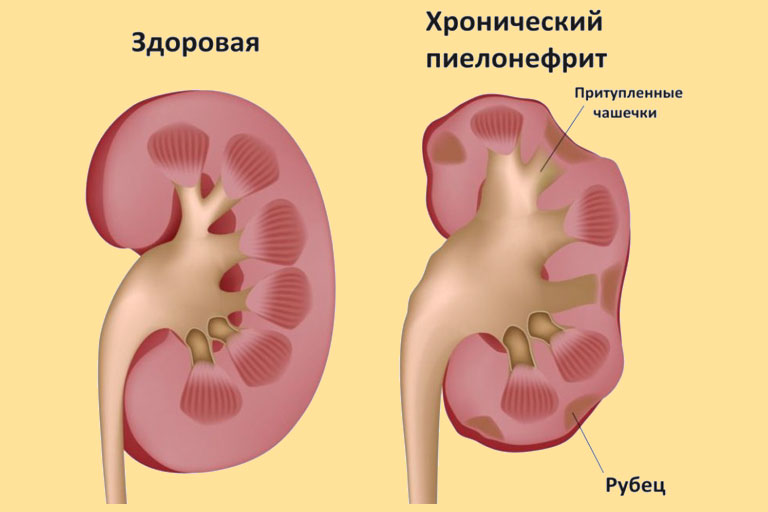 Педиатрия . 2010 декабрь 126 (6): 1084-91. [Медлайн].
Педиатрия . 2010 декабрь 126 (6): 1084-91. [Медлайн].
Ли Й.Дж., Ли Дж.Х., Пак Ю.С. Факторы риска образования почечных рубцов у младенцев с первым эпизодом острого пиелонефрита: проспективное клиническое исследование. Дж Урол . 2012 Март 187 (3): 1032-6. [Медлайн].
Özçakar ZB, Yalçinkaya F, Kavaz A, Kadioglu G, Elhan AH, Aysev D, et al. Инфекции мочевыводящих путей, вызванные бактериями, продуцирующими БЛРС: микроорганизмы меняются — клиническая картина не меняется. Acta Paediatr . 2011 августа 100 (8): e61-4. [Медлайн].
Lundstedt AC, Leijonhufvud I, Ragnarsdottir B, et al. Унаследованная предрасположенность к острому пиелонефриту: семейное исследование инфекции мочевыводящих путей. J Заразить Dis . 2007 15 апреля 195 (8): 1227-34. [Медлайн].
webmd.com»> Faust WC, Diaz M, Pohl HG. Частота постпиелонефритического рубцевания почек: метаанализ литературы по димеркапто-янтарной кислоте. Дж Урол .2009, январь, 181 (1): 290-7; обсуждение 297-8. [Медлайн].
Бхат Р.Г., Кэти Т.А., Плейс ФК. Инфекции мочевыводящих путей у детей. Emerg Med Clin North Am . 2011 29 августа (3): 637-53. [Медлайн].
Готье М., Гуэн С., Фан В., Гравел Дж. Связь зловонной мочи с инфекцией мочевыводящих путей у детей в возрасте от 1 до 36 месяцев. Педиатрия . 2012 май. 129 (5): 885-90. [Медлайн].
Уильямс Г.Дж., Макаскилл П., Чан С.Ф., Тернер Р.М., Ходсон Э., Крейг Дж.Абсолютная и относительная точность экспресс-тестов мочи при инфекции мочевыводящих путей у детей: метаанализ. Ланцет Infect Dis . 2010 Апрель 10 (4): 240-50. [Медлайн].
webmd.com»> Lertdumrongluk K, Thongmee T, Kerr SJ, Theamboonlers A, Poovorawan Y, Rianthavorn P. Диагностическая точность гепарин-связывающего белка в моче при остром пиелонефрите у детей. Eur J Pediatr . 2014 г. 26 июня. [Medline].
Pecile P, Romanello C. Прокальцитонин и пиелонефрит у детей. Curr Opin Infect Dis . 2007 февраля 20 (1): 83-7. [Медлайн].
Леруа С., Фернандес-Лопес А., Никфар Р., Романелло С., Буиссу Ф., Жерве А. и др. Связь прокальцитонина с острым пиелонефритом и почечными рубцами при ИМП у детей. Педиатрия . 2013 май. 131 (5): 870-9. [Медлайн].
Leroy S, Gervaix A. Прокальцитонин: ключевой маркер у детей с инфекциями мочевыводящих путей. Адв. Урол . 2011. 2011: 397618.[Медлайн]. [Полный текст].
com»> Shaikh N, Borrell JL, Evron J, Leeflang MM. Прокальцитонин, С-реактивный белок и скорость оседания эритроцитов в диагностике острого пиелонефрита у детей. Кокрановская база данных Syst Rev . 2015 20 января. 1: CD009185. [Медлайн].
Ким Б.К., Йим ХЭ, Ю К.Х. Липокалин, связанный с желатиназой нейтрофилов в плазме: маркер острого пиелонефрита у детей. Педиатр Нефрол . 2017 Март.32 (3): 477-484. [Медлайн].
Ли Дж. У., Хер С. М., Ким Дж. Х., Ли К. Х., Эйзенхут М., Пак С. Дж. И др. D-димер как маркер острого пиелонефрита у детей младше 24 месяцев с инфекцией мочевыводящих путей. Педиатр Нефрол . 2018 апр. 33 (4): 631-637. [Медлайн].
Американская академия педиатрии. Инфекция мочевыводящих путей: клиническое руководство по диагностике и лечению начальной ИМП у фебрильных младенцев и детей от 2 до 24 месяцев. Педиатрия . 2011 28 августа. [Medline].
Педиатрия . 2011 28 августа. [Medline].
Ван Ю.Т., Чиу Н.Т., Чен М.Дж. и др. Корреляция результатов ультразвукового исследования почек с объемом воспалительного процесса при сканировании почек димеркаптоянтарной кислотой у детей с острым пиелонефритом. Дж Урол . 2005, январь, 173 (1): 190-4; обсуждение 194. [Medline].
[Рекомендации] Подкомитет по инфекциям мочевыводящих путей; Руководящий комитет по повышению качества и управлению. Инфекция мочевыводящих путей: клиническое руководство по диагностике и лечению начальной ИМП у фебрильных младенцев и детей от 2 до 24 месяцев. Педиатрия . 2011 28 августа. [Medline].
Ли Й.Дж., Ли Дж.Х., Пак Ю.С. Факторы риска образования почечных рубцов у младенцев с первым эпизодом острого пиелонефрита: проспективное клиническое исследование. Дж Урол .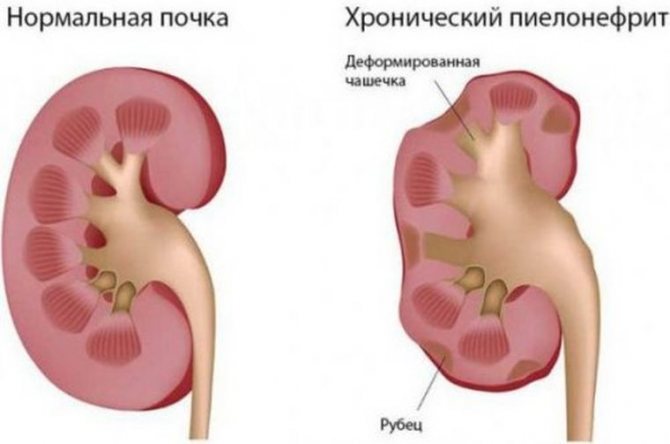 2012 18 января [Medline].
2012 18 января [Medline].
Кованликая А., Оккай Н., Чакмакчи Н. и др. Сравнение результатов МРТ и сцинтиграфии коры головного мозга при остром пиелонефрите у детей: предварительный опыт. евро J Радиол .2004, январь, 49 (1): 76-80. [Медлайн].
Кавана ЕС, Райан С., Аван А. и др. Может ли МРТ заменить DMSA при обнаружении дефектов паренхимы почек у детей с инфекциями мочевыводящих путей? Педиатр Радиол . 2005 марта, 35 (3): 275-81. [Медлайн].
Bocquet N, Sergent Alaoui A, Jais JP, Gajdos V, Guigonis V, Lacour B. Рандомизированное испытание пероральных антибиотиков в сравнении с последовательными внутривенными / пероральными антибиотиками при остром пиелонефрите у детей. Педиатрия .2012 Февраль 129 (2): e269-75. [Медлайн].
com»> Montini G, Rigon L, Zucchetta P и др. Профилактика после первой фебрильной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия . 2008 ноябрь 122 (5): 1064-71. [Медлайн].
Уильямс Дж., Крейг Дж. С.. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2011 16 марта.CD001534. [Медлайн].
Ли SJ, Cha J, Lee JW. Профилактика пробиотиками у младенцев с пиелонефритом с нормальными мочевыводящими путями. World J Pediatr . 2016 8 апреля [Medline].
Ходсон Э.М., Уиллис Н.С., Крейг Дж. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 17 октября 2007 г. CD003772. [Медлайн].
webmd.com»> Уильямс Г.Дж., Вэй Л., Ли А., Крейг Дж. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2006 г. 19 июля: CD001534. [Медлайн].
Гарин Э. Х., Олаваррия Ф., Гарсия Ньето В. и др. Клиническое значение первичного пузырно-мочеточникового рефлюкса и антибиотикопрофилактики мочи после острого пиелонефрита: многоцентровое рандомизированное контролируемое исследование. Педиатрия . 2006 Март 117 (3): 626-32. [Медлайн].
Блумфилд П., Ходсон Э.М., Крейг Дж. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 2005 25 января. CD003772. [Медлайн].
Хуан Ю., Чен М.Дж., Чиу Н.Т., Чжоу Х.Х., Линь К.Ю., Чиу Ю. Дополнительный пероральный метилпреднизолон при остром пиелонефрите у детей облегчает почечное рубцевание. Педиатрия . 2011 15 августа [Medline].
Педиатрия . 2011 15 августа [Medline].
La Scola C, De Mutiis C, Hewitt IK, Puccio G, Toffolo A, Zucchetta P, et al. Различные рекомендации по визуализации после первой ИМП у фебрильных младенцев: выход, стоимость и радиация. Педиатрия . 2013 Март 131 (3): e665-71. [Медлайн].
Финнелл С.М., Кэрролл А.Е., Даунс С.М. Технический отчет — Диагностика и лечение начальной ИМП у младенцев и детей раннего возраста с лихорадкой. Педиатрия . 2011 сентябрь 128 (3): e749-70. [Медлайн].
Битц Р. Оценка и лечение инфекций мочевыводящих путей у новорожденных. Curr Opin Pediatr . 2012 24 апреля (2): 205-11. [Медлайн].
Битц Р., Вестенфельдер М.Антимикробная терапия инфекций мочевыводящих путей у детей. Int J Антимикробные агенты . 2011 декабрь 38 Дополнение: 42-50. [Медлайн].
2011 декабрь 38 Дополнение: 42-50. [Медлайн].
Gil-Ruiz MA, Alcaraz AJ, Marañón RJ, Navarro N, Huidobro B., Luque A. Электролитные нарушения при остром пиелонефрите. Педиатр Нефрол . 2012 марта, 27 (3): 429-33. [Медлайн].
Hewitt IK, Montini G. Педиатрические фебрильные инфекции мочевыводящих путей: текущее состояние дел. Ital J Pediatr .2011 30 ноября. 37:57. [Медлайн]. [Полный текст].
Хунцикер М., Моханан Н., Д’Аста Ф., Пури П. Заболеваемость фебрильными инфекциями мочевыводящих путей у детей после успешного эндоскопического лечения пузырно-мочеточникового рефлюкса: долгосрочное наблюдение. J Педиатр . 2012 июн. 160 (6): 1015-20. [Медлайн].
Ли Дж. Х., Ким М.К., Парк SE. Необходима ли у детей после первой лихорадочной инфекции мочевыводящих путей рутинная цистоуретрограмма при мочеиспускании? Acta Paediatr .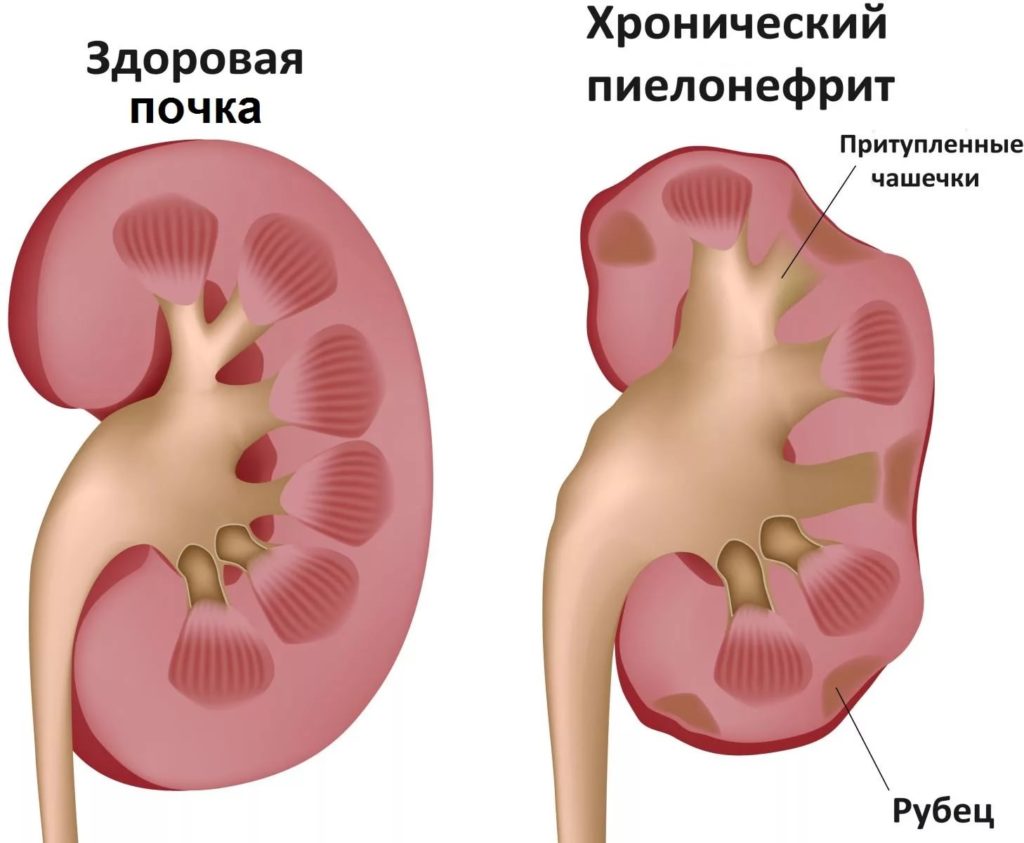 2012 Март 101 (3): e105-9. [Медлайн].
2012 Март 101 (3): e105-9. [Медлайн].
Printza N, Farmaki E, Piretzi K, Arsos G, Kollios K, Papachristou F. Сканирование 99mTc-димеркаптоянтарной кислоты в острой фазе у младенцев с первым эпизодом фебрильной инфекции мочевыводящих путей. World J Pediatr . 2012 Февраль 8 (1): 52-6. [Медлайн].
Санторо ДжейДи, Кэрролл В.Г., Стил Р.В. Диагностика и лечение инфекций мочевыводящих путей у новорожденных и детей раннего возраста. Clin Pediatr (Phila) .2013 Февраль 52 (2): 111-4. [Медлайн].
Пиелонефрит или инфекция почек (ребенок)
Тип инфекции одной или обеих почек называется пиелонефритом. Обычно это вызвано попаданием бактерий или вирусов в почки. Бактерии или вирусы могут попадать в почки из мочевого пузыря или с кровью, поступающей из других частей тела.
Общие причины этой проблемы включают:
Несоблюдение чистоты и сухости половых органов, что способствует росту бактерий.

У молодых девушек: протирание сзади наперед. Это переносит бактерии из прямой кишки в мочеиспускательный канал (уретру).
Ношение узких брюк или нижнего белья. Это позволяет влаге накапливаться в области гениталий, что способствует росту бактерий.
Чувствительность некоторых детей к химическим веществам в пенных ваннах. Они могут попасть в мочевое отверстие и вызвать инфекцию мочевыводящих путей.
«Задержка» мочи в течение длительного времени
Обезвоживание
Впервые инфекция мочевыводящих путей у ребенка женского пола — обычное дело.Однако рецидивирующие инфекции у девочки или впервые инфицированные у мальчика требуют дальнейшего обследования.
Инфекции почек могут вызывать симптомы, похожие на инфекцию мочевого пузыря. Инфекция может вызвать один или несколько из следующих симптомов:
Боль (или жжение) при мочеиспускании
Необходимость мочиться чаще, чем обычно
Ночное недержание мочи или мочеиспускание в нижнем белье (ребенком, который ходит в туалет) обучен)
Кровь в моче (розовая или красная)
Боль или дискомфорт в животе, обычно внизу живота
Боль в боку или спине
Боль над лобковой костью
Лихорадка или озноб
Рвота
Раздражительность, особенно у младенцев
Отказ от еды
Плохая прибавка в весе
Дети младше 2 лет могут иметь высокую температуру без других симптомов со стороны мочевыводящих путей (таких как кровь в моче, боль при мочеиспускании и т. д.).
д.).
Детей старше 2 месяцев, у которых отсутствует рвота, лечат пероральными (жидкими, таблетками) антибиотиками. Они запускаются сразу. Если посев был сделан, вам сообщат, нужно ли изменить лечение. По указанию вы можете позвонить, чтобы узнать результаты.
В зависимости от возраста ребенка (менее 2 месяцев), общего состояния здоровья или степени тяжести инфекции ему может потребоваться госпитализация.
Уход на дому
Лекарства
Поставщик медицинских услуг пропишет лекарства для лечения инфекции.Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Используйте лекарство в соответствии с инструкциями каждый день, пока оно не исчезнет. Не прекращайте давать его своему ребенку, даже если он или она чувствует себя лучше. Никогда не давайте ребенку аспирин, если это не рекомендовано врачом.
Для детей в возрасте от 2 лет: вы можете давать парацетамол или ибупрофен от боли, лихорадки, беспокойства или дискомфорта, если это разрешено врачом.

Если у вашего ребенка хроническое заболевание печени или почек, поговорите со своим врачом, прежде чем давать эти лекарства.Также поговорите со своим врачом, если у вашего ребенка когда-либо была язва желудка или желудочно-кишечное кровотечение, или если он принимает препараты для разжижения крови. Свяжитесь с лечащим врачом вашего ребенка, прежде чем начинать или прекращать прием любого лекарства (без рецепта или по рецепту).
Общий уход
Вашему ребенку следует не ходить в школу и отдыхать в постели до тех пор, пока у него не спадет температура и ваш ребенок не почувствует себя лучше или по совету врача.
Убедитесь, что ваш ребенок пьет много жидкости.Или убедитесь, что ваш ребенок часто ест. Это необходимо для предотвращения обезвоживания. Спросите у врача, сколько воды следует пить ребенку в день.
Следите за тем, как часто ваш ребенок мочится. Обратите внимание на цвет и количество мочи.

Делайте все возможное, чтобы ваш ребенок мочился хотя бы каждые 3-4 часа в течение дня. Убедитесь, что он или она не откладывает. Задержка мочи и чрезмерное растяжение мочевого пузыря могут ухудшить состояние вашего ребенка.
Попросите ребенка каждый раз полностью опорожнять мочевой пузырь.Это поможет избавиться от бактерий.
Пусть ваш ребенок носит свободную одежду и хлопковое белье.
Убедитесь, что ваш ребенок пьет достаточно жидкости. По рекомендации врача дайте ребенку клюквенный сок.
Женщинам не следует принимать ванны с пеной. Чувствительность к химическим веществам в пенных ваннах может вызвать раздражение уретры.
Убедитесь, что ваш ребенок вытирается спереди назад после посещения туалета.Во время смены подгузников вытирайте ребенка спереди назад.
Регулярно чистите половой член вашего сына. Если ему не делали обрезание, попросите его втянуть крайнюю плоть во время чистки.
Профилактика
Научите дочь вытирать спереди назад после туалета.
Научите сына регулярно чистить пенис. Если он не обрезан, научите его втягивать крайнюю плоть во время чистки.
Убедитесь, что подгузники не тугие. Если вы используете тканевые подгузники, используйте протекторы из хлопка или шерсти, а не нейлоновые или резиновые штаны.
Немедленно меняйте загрязненные подгузники. Держите половые органы чистыми и сухими.
Убедитесь, что ваш ребенок мочится, когда это необходимо, и не задерживает его. Делайте все возможное, чтобы ваш ребенок мочился хотя бы каждые 3–4 часа в течение дня. Убедитесь, что он или она не откладывает. Задержка мочи и чрезмерное растяжение мочевого пузыря могут ухудшить состояние вашего ребенка.
Следите за тем, чтобы ваш ребенок не носил облегающие брюки и нижнее белье.
Поощряйте ребенка к мочеиспусканию равномерной струей, а не то, чтобы начинать и останавливаться во время мочеиспускания.
 Это помогает полностью опорожнить мочевой пузырь.
Это помогает полностью опорожнить мочевой пузырь.Не допускайте попадания в воду ванны вашего ребенка шампуня или другого мыла. Вымойте область гениталий ребенка без мыла или очень мягким (не кусковым) мылом и хорошо ополосните водой. Бережно высушить.
Запор может повысить вероятность инфекции мочевыводящих путей.Если у ребенка проблемы с дефекацией, обратитесь к врачу.
Последующий уход
Запишитесь на повторный прием по указанию лечащего врача вашего ребенка. Тщательное наблюдение и дальнейшее тестирование очень важны для определения причины и предотвращения будущих инфекций.
Если во время этого визита вашему ребенку был сделан посев мочи, с вами свяжутся, если необходимо изменить лечение вашего ребенка. По указанию вы можете позвонить, чтобы узнать результаты.
Если вам сделали рентген, компьютерную томографию или другой диагностический тест, вы будете уведомлены обо всех новых результатах, которые могут повлиять на уход за вашим ребенком.
Позвоните
911Позвоните 911 , если произойдет одно из следующих событий:
Проблемы с дыханием
Спутанность
Очень сонливость или проблемы с пробуждением
- 90
Учащенное или очень медленное сердцебиение
Слабость, головокружение или обмороки
Когда обращаться за медицинской помощью
Немедленно позвоните врачу вашего ребенка в случае возникновения любого из этих событий:
1-2 дня после начала приема антибиотиков
2 года и старше, принимающие антибиотики: поднялась температура 102 ° C.2 ° F или выше (39 ° C) или лихорадка, которая держится более 2 дней, или по указанию врача.
Любые симптомы, которые сохраняются после 3 дней лечения
Усиливающаяся боль в животе, спине, боках или паху
Проблемы с мочеиспусканием или снижение диуреза
Отсутствие мочи в течение 8 часов, отсутствие слез при плаче, «запавшие» глаза, сухость во рту.
Рвота
Моча темного цвета с кровью или неприятным запахом
Невозможность принимать прописанные лекарства из-за тошноты или по любой другой причине
У девочек: выделения из влагалища, боль, отек или покраснение половых губ (наружная область влагалища)
У младенцев: усиление раздражительности или беспокойства или невозможность успокоиться
Диагностика и лечение инфекций мочевыводящих путей у детей
1.Уильямс GJ, Вэй Л, Ли А, Craig JC. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev. . 2006; (3): CD001534 ….
2. Zorc JJ, Левин Д.А., Platt SL, и другие.; Многоцентровая исследовательская группа RSV-SBI Комитета совместных исследований педиатрической неотложной медицинской помощи Американской академии педиатрии. Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у детей раннего возраста с лихорадкой. Педиатрия . 2005. 116 (3): 644–648.
3. Группа разработки рекомендаций по ИМП, Медицинский центр детской больницы Цинциннати. Основанное на фактических данных руководство по медицинскому ведению первой инфекции мочевыводящих путей у детей в возрасте 12 лет и младше. http://www.cincinnatichildrens.org/svc/alpha/h/health-policy/uti.htm. По состоянию на 18 октября 2010 г.
4. Hansson S, Brandström P, Джодал У, Ларссон П. Низкое количество бактерий у младенцев с инфекциями мочевыводящих путей. Дж. Педиатр . 1998. 132 (1): 180–182.
5. Раштон Х.Г. Инфекции мочевыводящих путей у детей. Эпидемиология, оценка и управление. Педиатр Клиника North Am . 1997. 44 (5): 1133–1169.
6. Heldrich FJ, Бароне М.А., Шпиглер Э. ИМП: диагностика и оценка у педиатрических пациентов с симптомами. Клиника Педиатр (Phila) . 2000. 39 (8): 461–472.
7. Шейх Н., Morone NE, Лопес Дж, и другие.У этого ребенка инфекция мочевыводящих путей? ДЖАМА . 2007. 298 (24): 2895–2904.
8. Дик П.Т., Фельдман В. Рутинная диагностическая визуализация для инфекций мочевыводящих путей у детей: систематический обзор. Дж. Педиатр . 1996. 128 (1): 15–22.
9. Якобсон Ш., Эклёф О, Эрикссон К.Г., Линс ЛЕ, Тидгрен Б, Винберг Дж. Развитие артериальной гипертензии и уремии после пиелонефрита в детском возрасте: наблюдение через 27 лет. BMJ . 1989. 299 (6701): 703–706.
10. Zorc JJ, Кидду Д.А., Шоу К.Н. Диагностика и лечение инфекций мочевыводящих путей у детей. Clin Microbiol Ред. . 2005. 18 (2): 417–422.
11. Беррокаль Т, Лопес-Перейра П., Арджонилла А, Гутьеррес Х. Аномалии дистального отдела мочеточника, мочевого пузыря и уретры у детей: эмбриологические, рентгенологические и патологические особенности. Радиография . 2002. 22 (5): 1139–1164.
12. Пиепс А, Тамминен-Мёбиус Т, Райнерс С, и другие. Пятилетнее исследование медикаментозного или хирургического лечения детей с тяжелым пузырно-мочеточниковым рефлюксом, обнаруженными димеркаптоянтарной кислотой. Международная группа по изучению рефлюкса в Европе. Eur J Pediatr . 1998. 157 (9): 753–758.
13. Даунс SM. Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Подкомитет по мочевым путям Комитета по улучшению качества Американской академии педиатрии. Педиатрия . 1999; 103 (4): e54.
14. Практический параметр: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Американская академия педиатрии. Комитет по улучшению качества. Подкомитет по инфекциям мочевыводящих путей [опубликованные исправления появляются в «Педиатрии». 1999; 103 (5 pt 1): 1052, Педиатрия. 1999; 104 (1 pt 1): 118, и педиатрия. 2000; 105 (1 pt 1): 141]. Педиатрия . 1999; 103 (4 ч. 1): 843–852.
15. Национальный центр сотрудничества по охране здоровья женщин и детей. Инфекции мочевыводящих путей у детей. Диагностика, лечение и длительное ведение. Август 2007 г. Лондон, Великобритания: Королевский колледж акушеров и гинекологов; 2007.
16. Huicho L, Кампос-Санчес М, Аламо К. Метаанализ скрининговых тестов мочи для определения риска инфекции мочевыводящих путей у детей Pediatr Infect Dis J . 2002. 21 (1): 1–1188.
17. Etoubleau C, Reveret M, Бруэ Д, и другие. Переход от мешка к катетеру для сбора мочи у детей, не умеющих пользоваться туалетом, с подозрением на инфекцию мочевыводящих путей: парное сравнение посевов мочи. Дж. Педиатр . 2009. 154 (6): 803–806.
18. Американский колледж радиологии. Критерии соответствия ACR: инфекция мочевыводящих путей — ребенок. http://www.acr.org/SecondaryMainMenuCategories/quality_safety/app_criteria/pdf/ExpertPanelonPediatricImaging/UrinaryTractInfectionChildDoc10.aspx. Проверено 30 июля 2010 г.
19. Michael M, Ходсон Э.М., Крейг JC, Мартин С, Мойер В.А. Кратковременная и стандартная пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2003; (1): CD003966.
20. Тран Д, Мучант Д.Г., Aronoff SC. Сравнение краткосрочной и длительной антимикробной терапии неосложненных инфекций нижних мочевых путей у детей: метаанализ 1279 пациентов. Дж. Педиатр . 2001. 139 (1): 93–99.
21. Керен Р., Чан Э. Метаанализ рандомизированных контролируемых исследований по сравнению краткосрочной и длительной антибактериальной терапии инфекций мочевыводящих путей у детей. Педиатрия . 2002; 109 (5): E70.
22. Хоберман А, Вальд ER, Хики RW, и другие. Пероральная терапия по сравнению с начальной внутривенной терапией инфекций мочевыводящих путей у маленьких детей с лихорадкой. Педиатрия .1999. 104 (1 pt 1): 79–86.
23. Комитет по инфекционным болезням. Применение системных фторхинолонов. Педиатрия . 2006. 118 (3): 1287–1292.
24. Ходсон Е.М., Уиллис Н.С., Craig JC. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 2007; (4): CD003772.
25. Конвей PH, Cnaan A, Заутис Т, Генри Б.В., Grundmeier RW, Керен Р. Рецидивирующие инфекции мочевыводящих путей у детей: факторы риска и связь с профилактическими противомикробными препаратами. ДЖАМА . 2007. 298 (2): 179–186.
26. Montini G, Ригон Л, Zucchetta P, и другие.; IRIS Group. Профилактика после первой фебрильной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия . 2008. 122 (5): 1064–1071.
27. Гарин Э.Х., Olavarria F, Гарсия Ньето V, Валенсиано Б, Кампос А, Молодой Л. Клиническое значение первичного пузырно-мочеточникового рефлюкса и антибиотикопрофилактики мочи после острого пиелонефрита: многоцентровое рандомизированное контролируемое исследование. Педиатрия . 2006. 117 (3): 626–632.
28. Wald ER. Пузырно-мочеточниковый рефлюкс: роль антибиотикопрофилактики. Педиатрия . 2006; 117 (3): 919–922.
29. Pennesi M, Траван Л, Ператонер L, и другие.; Профилактика Северо-Востока Италии в группе изучения VUR. Эффективна ли антибиотикопрофилактика у детей с пузырно-мочеточниковым рефлюксом для предотвращения пиелонефрита и почечных рубцов? Рандомизированное контролируемое исследование. Педиатрия . 2008; 121 (6): e1489 – e1494.
30. Лёнинг-Бауке В. Недержание мочи и инфекции мочевыводящих путей и их разрешение при лечении хронических запоров в детском возрасте. Педиатрия . 1997. 100 (2 pt 1): 228–232.
31. Jepson RG, Craig JC. Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 2008; (1): CD001321.
32. Сингх-Гревал Д., Макдесси Дж., Крейг Дж.Обрезание для профилактики инфекции мочевыводящих путей у мальчиков. Арка Дис Детский . 2005. 90 (8): 853–858.
Пиелонефрит | Американская академия педиатрии
Цели
После завершения этой статьи читатели должны быть в состоянии:
Описывать эпидемиологию инфекций мочевыводящих путей и пиелонефрита у детей.
Обсудите факторы риска развития пиелонефрита.
Сравните и сопоставьте методы диагностики инфекции мочевыводящих путей и пиелонефрита у детей.
Опишите лечение пиелонефрита.
Объясните отдаленные осложнения пиелонефрита.
Введение
Частота инфекций мочевыводящих путей (ИМП) уступает только частоте инфекций дыхательных путей в педиатрической популяции. ИМП часто разделяют на инфекции нижних мочевых путей, которые затрагивают мочевой пузырь и уретру, и инфекции верхних путей, которые поражают почки, почечную лоханку и мочеточники.Инфекции верхних отделов тракта называют пиелонефритом. Осложненная ИМП верхнего или нижнего тракта обычно связана с основным заболеванием, которое увеличивает вероятность терапевтической неудачи. К основным условиям относятся анатомические отклонения, урологическая дисфункция, наличие постоянного катетера или изоляция мультирезистентного организма.
Эпидемиология
Несмотря на то, что распространенность ИМП изучалась в различных популяциях пациентов, данных о распространенности пиелонефрита меньше, отчасти из-за сложности отличить заболевание верхних и нижних отделов.Распространенность ИМП зависит от таких факторов, как возраст, пол, образец населения, метод сбора мочи, методики тестирования, диагностические критерии и культура. Возраст и пол — самые важные факторы. У новорожденных распространенность ИМП у недоношенных детей (2,9%) превышает таковую у доношенных (0,7%). ИМП чаще встречается у детей дошкольного возраста (от 1% до 3%), чем у детей школьного возраста (от 0,7% до 2,3%). В подростковом возрасте как сексуально активные девочки, так и мальчики-гомосексуалисты подвергаются повышенному риску развития ИМП.
Секс оказывает огромное влияние на распространенность ИМП. В ретроспективном популяционном исследовании совокупный уровень заболеваемости в течение первых 6 лет жизни составил 6,6%…
Лечение инфекций мочевыводящих путей у детей
Фарм США . 2011; 36 (3): HS2-HS7.
Инфекции мочевыводящих путей (ИМП) поражают от 2,4% до 2,8% детей каждый год в Соединенных Штатах, и на их долю ежегодно приходится около 1,1 миллиона посещений врачей. 1 Больничные расходы для педиатрических пациентов с пиелонефритом (инфекцией почек) в США составляют более 180 миллионов долларов в год.S. 1 Диагностика ИМП может быть затруднена, потому что у маленьких детей часто наблюдаются неспецифические симптомы, такие как лихорадка, плохой прием внутрь, рвота или раздражительность. В отличие от взрослых, у детей может развиться почечное рубцевание и гипертония на фоне острой инфекции. Своевременное выявление и лечение первой или повторной инфекции играет важную роль в предотвращении последствий. Многих пациентов можно лечить пероральными антибиотиками; тем не менее, младенцы грудного возраста, тяжелобольные или те, кто не переносит пероральные препараты, должны проходить внутривенное лечение антибиотиками.
Эпидемиология
Истинную частоту ИМП у детей определить сложно, поскольку на диагноз влияют выбор пациента, метод сбора мочи и используемые лабораторные тесты. Наиболее важные переменные, влияющие на распространенность, включают возраст и пол пациента. У недоношенных младенцев и младенцев с низкой массой тела выше частота ИМП по сравнению с доношенными младенцами. В течение первых 6 месяцев жизни необрезанные мальчики в 10–12 раз чаще заражаются; однако девочки более склонны к ИМП во всех других возрастных группах. 2,3 Дети в возрасте от 1 до 5 лет чаще всего испытывают первую симптоматическую инфекцию, при этом заболеваемость для девочек в этой возрастной группе колеблется от 1% до 3%. Девочки в возрасте от 6 до 16 лет в 10 раз чаще болеют ИМП, чем мальчики, а когда девочки достигают зрелого возраста, заболеваемость возрастает примерно до 10%. 2,3 Следует отметить, что у афроамериканских девочек частота ИМП ниже, чем у девушек других рас. 2
Рецидивирующие ИМП у девочек — обычное дело, причем наибольший риск возникает в течение первых нескольких месяцев после заражения.Приблизительно 75% девушек школьного возраста европеоидной расы и 50% афроамериканцев будут испытывать рецидив ИМП в течение первых 3 лет после их первоначального инфицирования по сравнению с одной третью всех мужчин. 4
Патогены
Наиболее распространенным патогеном, вызывающим ИМП у детей, является Escherichia coli, приписывается почти 80% в целом и> 90% первых инфекций у амбулаторных пациентов. 5 Дополнительные патогены, такие как Pseudomonas aeruginosa, Klebsiella pneumoniae , Proteus разновидностей (sp), Enterobacter sp и Enterococcus sp, вызывают ИМП.Среди пациентов с аномалиями мочевыводящих путей или ослабленной иммунной системой могут быть ответственны менее вирулентные организмы, такие как Staphylococcus epidermidis, Haemophilus influenzae и стрептококки группы B . Грибковые ИМП чаще всего вызываются Candida albicans , , особенно у пациентов с недавно проведенными инструментами мочевыводящих путей. 6 Большинство ИМП у сексуально активных женщин вызываются E coli или Staphylococcus saprophyticus .Наиболее распространенные нозокомиальные патогены включают E. coli, C albicans и P aeruginosa . 7 Извлечение Staphylococcus aureus из мочи обычно свидетельствует о гематогенном распространении инфекции, такой как абсцесс почек, остеомиелит или бактериемия.
Факторы риска
Способность опорожнять мочевой пузырь — самый важный механизм против инфекции; следовательно, препятствие нормальному оттоку мочи предрасполагает детей к ИМП.Дети с нейрогенным мочевым пузырем, диснергией детрузора и сфинктера и другими аномалиями мочевыводящих путей подвержены повышенному риску развития ИМП. Сахарный диабет, частые половые контакты, беременность или ослабленная иммунная система также предрасполагают людей к ИМП. Кроме того, исследования показывают, что недавний анамнез использования антибиотиков, наличие постоянного катетера или семейный анамнез рецидивов ИМП могут увеличить риск. Факторы риска, предрасполагающие к ИМП у мужчин, включают возраст <8 месяцев и необрезание.Было показано, что обрезание снижает частоту ИМП почти в 10 раз. 8 Пузырно-мочеточниковый рефлюкс (ПМР), обратный поток мочи из мочевого пузыря в мочеточник, может вызывать пиелонефрит и рубцевание почек из-за попадания инфицированной мочи в почки. 7
Классификация
По функциональной классификации инфекция классифицируется как первая или рецидивирующая. Рецидивирующие инфекции можно далее разделить на неразрешенную бактериурию (все культуры положительные на один и тот же организм), бактериальную стойкость (постоянные положительные и отрицательные культуры из одного и того же организма) и повторное инфицирование (положительные и отрицательные культуры из разных организмов).Большинство ИМП у детей проходят; однако несоответствующая антибактериальная терапия, несоблюдение режима лечения, мальабсорбция и резистентные микроорганизмы могут потенциально привести к нерешенной бактериурии. Устойчивость бактерий часто наблюдается у пациентов с анатомическими аномалиями или инородными телами, поскольку лечение стерилизует мочу, но последующие посевы будут по-прежнему происходить из того же организма. Реинфекция может быть вызвана периуретральной колонизацией или развитием свища мочевыводящих путей и желудочно-кишечного тракта.В некоторых случаях необходимо удаление инородного тела или хирургическое вмешательство для исправления аномалии, чтобы устранить сохранение бактерий или повторное инфицирование. 7
Клиническая презентация
ИМП — это наличие патогена в почках, мочеточнике, мочевом пузыре и / или уретре. У пациентов с циститом наблюдаются симптомы со стороны нижних мочевыводящих путей (позывы, дизурия и частота), вызванные воспалением слизистой оболочки мочевого пузыря. У пациентов с пиелонефритом наблюдаются симптомы со стороны верхних мочевых путей (высокая температура, боль в животе и / или в боку), вызванные воспалением почечной паренхимы. 7
Дети с ИМП обычно не имеют классических признаков и симптомов, которые часто встречаются у взрослых, и они будут варьироваться в зависимости от возраста пациента. У младенцев младше 3 месяцев часто наблюдаются неспецифические симптомы, включая лихорадку, затрудненное кормление, рвоту, раздражительность, летаргию, зловонную мочу и желтуху. 9-11 Однако у детей в возрасте от 3 месяцев до 2 лет часто наблюдаются симптомы, более специфичные для мочевыводящих путей, такие как мутная или зловонная моча, учащенное мочеиспускание или гематурия, с неспецифическими симптомами, включая жар, рвоту, анорексию и др. неспособность развиваться. 7 Дети в возрасте от 2 до 5 лет чаще всего жалуются на боли в животе и жар. У детей старше 5 лет чаще появляются такие симптомы, как дизурия, учащенное мочеиспускание и позывы к мочеиспусканию. 12
Диагностика
Выделение возбудителя из посева мочи необходимо для окончательного диагноза ИМП. 13 Посев мочи должен быть получен до начала противомикробной терапии. Образец мочи можно собирать многими методами, в том числе чистым уловом в середине потока, надлобковой аспирацией, катетеризацией уретры и мешком для мочи.Хотя наименее травматичным методом является получение мочи через мешок для сбора мочи, важно отметить высокий уровень ложноположительных результатов, связанных с этим тестом. 11 Катетеризация уретры используется у детей младшего возраста, в то время как у детей старшего возраста чаще всего используется промежуточная ловушка. Хотя мочевой катетер более чувствителен, чем метод чистого улова или мешок для мочи, его установка инвазивна и может привести к попаданию организмов в мочевыводящие пути. Чтобы избежать риска заражения периуретральными организмами, начальную порцию мочи следует выбросить.Посев мочи, полученный катетеризацией уретры с количеством колоний> 10 5 , указывает на 95% вероятность заражения. Единичный посев мочи, полученный методом чистого улова от пациентки с количеством колоний ³10 5 , указывает на 80% вероятность заражения. 11
К сожалению, результаты посева обычно не доступны менее чем за 24 часа; Следовательно, необходимы альтернативные методы тестирования для проведения эмпирической антимикробной терапии во время инкубации посева мочи.Результаты анализа мочи или микроскопии мочи часто используются для определения начального лечения. Серологические маркеры, такие как лейкоцитарная эстераза, нитриты и наличие лейкоцитов (лейкоцитов), помогут идентифицировать инфекцию. Активированные лейкоциты продуцируют лейкоцитарную эстеразу; однако производство зависит от лейкоцитов, которые могут отсутствовать во время ИМП. Некоторые бактерии, особенно грамотрицательные организмы, восстанавливают нитраты до нитритов. Чувствительность и специфичность этих тестов различаются, причем лейкоцитарная эстераза является наиболее чувствительной (83%), а нитрит — наиболее специфичной (98%). 11 Хотя анализ мочи может помочь в терапии, посев мочи является обязательным для диагностики окончательной ИМП.
Лечение
Цели лечения острой ИМП — искоренить инфекцию, предотвратить уросепсис и снизить вероятность повреждения почек. 11 Начало эмпирического антибиотика основывается на наиболее вероятном патогене и корректируется после получения результатов посева мочи и восприимчивости.Пациентам с патологией мочевыводящих путей или осложненным анамнезом рецидивирующих ИМП, необычных патогенов или иммунодефицита может потребоваться расширенная схема лечения антибиотиками.
Амбулаторное лечение: Пероральные антибиотики эффективны при амбулаторном лечении ИМП, включая цистит и острый пиелонефрит ( ТАБЛИЦА 1 ). Своевременное лечение острого пиелонефрита, особенно у детей младшего возраста, необходимо для предотвращения повреждения почек и потенциального рубцевания.Использование пероральных цефалоспоринов может быть подходящим средством; однако клиницист должен признать их неэффективность при энтерококковой инфекции. Эмпирическое применение амоксициллина и триметоприма / сульфаметоксазола (TMP-SMX) имеет ограниченное применение из-за потенциальной устойчивости E. coli. FDA недавно одобрило ципрофлоксацин для лечения осложненных ИМП и пиелонефрита у детей. 14 Ципрофлоксацин не является препаратом первой линии в педиатрии из-за увеличения количества побочных эффектов, связанных с суставами и окружающими тканями.
Оптимальная продолжительность пероральной терапии для лечения ИМП не определена. Исследования доказали, что рецидив ИМП выше при однократном или однодневном приеме по сравнению с 3-4-дневным режимом. 15 Детям с предполагаемым пиелонефритом, ПМР или другими аномалиями мочевыводящих путей рекомендуется в общей сложности не менее 10 дней антибиотикотерапии. 11
Стационарное лечение: Госпитализация для проведения внутривенной антибиотикотерапии может быть показана детям с подозрением на ИМП в зависимости от тяжести их симптомов ( ТАБЛИЦА 2 ).Следует рассмотреть вопрос о госпитализации очень маленьких детей с токсическим внешним видом, сильным обезвоживанием, рвотой или непереносимостью пероральных препаратов. Недавнее исследование, оценивающее продолжительность внутривенной терапии ИМП у госпитализированных пациентов в возрасте до 6 месяцев, показало, что не было никакой разницы в количестве неудач лечения у тех, кто получил 3 дня по сравнению с 4 днями. 16 Введение внутривенных антибиотиков следует продолжать как минимум в течение 3 дней до отрицательного результата посева крови или как минимум в течение 24 часов после исчезновения симптомов.У большинства пациентов улучшение наступает в течение 24-48 часов после терапии, при которой лечение может быть изменено на пероральный антибиотик для завершения 7-14-дневного курса. 16
Эффективное лечение ИМП имеет важное значение для предотвращения долгосрочных осложнений, поскольку острая ИМП у детей может привести к рубцеванию почек. Почечное рубцевание — известная причина гипертонии у детей; Таким образом, профилактические меры у пациентов из группы высокого риска, особенно у женщин женского пола и в анамнезе тяжелой ПМР, являются оправданными. 17 Радиографические исследования, такие как УЗИ почечного пузыря или цистоуретрография мочеиспускания, рекомендуются после разрешения инфекции или первой лихорадочной ИМП у пациента для оценки степени почечного рубцевания и исключения аномалий мочевыводящих путей.
Профилактика
Профилактическая антимикробная терапия ИМП направлена на стерилизацию мочи для предотвращения повреждения почек и рубцевания. Профилактическая доза противомикробных препаратов составляет от одной четверти до половины терапевтической дозы для острой инфекции ( ТАБЛИЦА 3 ). 7 Оптимальный агент вводится перорально и будет достигать терапевтической концентрации лекарства в моче при поддержании низких концентраций лекарства в кишечнике для предотвращения развития резистентной фекальной флоры. Оптимальный выбор профилактического средства должен основываться на местных моделях устойчивости к противомикробным препаратам.
Профилактическую терапию следует рассматривать у детей с рецидивирующими ИМП, ПМР, иммуносупрессией или частичной обструкцией мочевыводящих путей в анамнезе и продолжать до разрешения основной предрасположенности. 18 Нет окончательных доказательств превосходства одного антибиотика в профилактике ИМП; тем не мение; цефалоспорины не следует применять для профилактики у пациентов с ПМР. Недавнее исследование показывает, что дети, получающие профилактику цефалоспорином, с большей вероятностью будут иметь прорыв ИМП от бактерий, продуцирующих бета-лактамазы, или уропатогена с множественной лекарственной устойчивостью. 19 TMP-SMX предпочтительнее для профилактики у пациентов с ПМР. Наконец, антибиотики, применяемые для лечения младенцев и новорожденных от их первой ИМП, не должны использоваться для профилактики.
ССЫЛКИ
1. Вольноотпущенник А.Л. Проект «Урологические заболевания в Северной Америке»: тенденции использования ресурсов при инфекциях мочевыводящих путей у детей. Дж Урол . 2005; 173: 949-954.
2. Гинзбург CM, McCracken GH Jr. Инфекции мочевыводящих путей у младенцев. Педиатрия . 1982; 69: 409-412.
3. Фоксман Б. Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Am J Med .2002; 113 (доп. 1А): 5С-13С.
4. Винберг Дж., Андерсон Дж. Х., Бергстром Т. и др. Эпидемиология симптоматической инфекции мочевыводящих путей в детском возрасте. Acta Paediatr Scand Suppl . 1974; (252): 1-20.
5. Кунин СМ. Эпидемиология и естественное течение инфекции мочевыводящих путей у детей школьного возраста. Педиатрическая клиника North Am . 1971; 18: 509-528.
6. Филипс Дж. Р., Карлоквиц М.Г. Распространенность видов Candida при внутрибольничных инфекциях мочевыводящих путей в отделении интенсивной терапии новорожденных. Pediatr Infect Dis J . 1997; 16: 190-194.
7. Feld L, Matoo TK. Инфекции мочевыводящих путей и пузырно-мочеточниковый рефлюкс у младенцев и детей. Педиатр Ред. . 2010; 31: 451-463.
8. Сингх-Гревал Д., Макдесси Дж., Крейг Дж. Обрезание для профилактики инфекции мочевыводящих путей у мальчиков: систематический обзор рандомизированных испытаний и обсервационных исследований. Arch Dis Детский . 2005; 90: 853-858.
9. Хонкинен О., Янукайнен Т., Мертсола Дж. И др. Бактериемическая инфекция мочевыводящих путей у детей. Pediatr Infect Dis J . 2000; 19: 630-634.
10. Garcia FJ, Nager AL. Желтуха как ранний диагностический признак инфекции мочевыводящих путей в младенчестве. Педиатрия . 2002; 109: 846-851.
11. Комитет по улучшению качества Американской академии педиатрии: Подкомитет по инфекциям мочевыводящих путей. Параметр практики: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Педиатрия . 1999; 103: 843-852.
12. Смелли Дж. М., Ходсон С. Дж., Эдвардс Д., Норманд И. Клинико-рентгенологические особенности мочевой инфекции в детском возрасте. Br Med J . 1964; 2: 1222-1226.
13. Cheng YW, Wong SN. Диагностика симптоматических инфекций мочевыводящих путей у младенцев с помощью катетерного посева мочи. J Детский педиатр . 2005; 41: 437-440.
14. Ципро (ципрофлоксацин) вкладыш в упаковке. Уэйн, Нью-Джерси: Bayer HealthCare Pharmaceuticals Inc; Октябрь 2008 г.
15. Шапиро ЭД. Краткосрочное противомикробное лечение инфекций мочевыводящих путей у детей: критический анализ. Pediatr Infect Dis . 1982; 1: 294-297.
16. Brady PW, Conway PH, Goudie A. Продолжительность стационарной внутривенной антибиотикотерапии и неэффективность лечения у младенцев, госпитализированных с инфекциями мочевыводящих путей. Педиатрия . 2010; 126: 196-203.
17. Леонардо CR, Филгейрас MF, Vasconcelos MM, et al. Фактор риска почечного рубцевания у детей и подростков с дисфункцией нижних мочевыводящих путей. Педиатр Нефрол . 2007; 22: 1891-1896.
18. Chang SL, Shortliffe LD.Инфекции мочевыводящих путей у детей. Педиатрическая клиника North Am . 2006; 53: 379-400.
19. Cheng CH, Tsai MH, Huang YC, et al. Паттерны антибиотикорезистентности внебольничных инфекций мочевыводящих путей у детей с пузырно-куртеральным рефлюксом, получающих профилактическую антибактериальную терапию. Педиатрия . 2008; 122: 1212-1217.
20. Джонсон К.Э., Кори Х.Э., старейшина Дж.С. Инфекции мочевыводящих путей в детстве. Consensus Pediatr. 2003; 1: 1-28.
21. Детский медицинский центр. Справочник по детской дозировке . Хадсон, Огайо: Lexi-Comp; 2010-2011 гг.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Детский пиелонефрит | Глоссарий VUR
Детский пиелонефрит — это инфекция почек, вызываемая бактериями или вирусами. Ряд медицинских журналов предполагает, что большинство детских инфекций почек начинается с инфекции мочевого пузыря, которая распространяется «вверх по течению» по мочевыводящим путям к одной или обеим почкам ребенка.
У педиатрических пациентов врачам может быть трудно отличить пиелонефрит (инфекция верхних мочевых путей) от цистита (инфекция нижних мочевых путей). Оба состояния имеют похожие симптомы, связанные с мочеиспусканием, которые могут включать жар.
Если ваш врач считает, что у вашего ребенка детский пиелонефрит, вы захотите узнать, был ли он вызван пузырно-мочеточниковым рефлюксом (ПМР).
ПМР — это состояние, при котором моча из мочевого пузыря возвращается в мочеточники.Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь. Иногда, когда у ребенка ПМР, моча может полностью вернуться в почки.
Если у вашего ребенка есть VUR, этот веб-сайт поможет вам узнать о нем больше.
Признаки и симптомы
Симптомы, которые могут указывать на наличие педиатрического пиелонефрита, имеют тенденцию различаться и не всегда очевидны. Однако традиционно детский пиелонефрит может быть у младенцев и детей ясельного возраста, у которых:
- Лихорадка
- Рвота
- Боль в боку
- Боль при прикосновении к области поясницы над почками
Эти симптомы могут также сопровождаться плохим кормлением, летаргией и болями в животе.
Следует еще раз отметить, что случаи педиатрического пиелонефрита не всегда имеют четкие симптомы, и иногда необходимы визуальные исследования для подтверждения точного диагноза.
Возможные осложнения и лечение
Анализ мочи (анализ мочи) и посев мочи обычно являются частью обследования на детский пиелонефрит. Наиболее частое осложнение, которое вы заметите, — это обезвоживание. В случаях крайнего обезвоживания может потребоваться внутривенное (IV) восполнение жидкости.
Потенциальным непосредственным осложнением педиатрического пиелонефрита может быть образование абсцесса почки. 1 Долгосрочные осложнения могут включать почечное рубцевание, 2 гипертензию (высокое кровяное давление), снижение функции почек и, в очень тяжелых случаях, почечную (почечную) недостаточность. 3
Кроме того, в более запущенных случаях педиатрического пиелонефрита следует беспокоиться о рубцевании почки, которое сочетается с плохой долгосрочной функцией почек.
Если у вашего ребенка проявляются признаки и симптомы инфекции мочевыводящих путей, рекомендуется обратиться к детскому урологу, чтобы свести к минимуму вероятность возникновения осложнений, связанных с детским пиелонефритом.
Детский уролог также сможет определить, есть ли основная причина, такая как ПМР. Найдите ближайшего к вам детского уролога.
Стационарное ведение инфекций мочевыводящих путей у младенцев и детей раннего возраста
Введение
Инфекции мочевыводящих путей (ИМП) являются серьезными бактериальными инфекциями и частой причиной госпитализации младенцев и детей раннего возраста.Распространенность ИМП у детей младше 1 года колеблется от 3,3% до 6,5%, а в возрасте от 1 до 2 лет — от 1,9% до 8,1%. Женщины опережают мужчин во всех возрастных группах, за исключением первых 3 месяцев жизни (1). Без соответствующего лечения и контроля ИМП может привести к обезвоживанию, уросепсису и долгосрочным медицинским проблемам, включая гипертензию, рубцевание почек и снижение функции почек. Этот обзор будет сосредоточен на стационарном лечении первого эпизода ИМП у младенцев и детей раннего возраста.
Диагноз
Симптомы у детей старшего возраста включают позывы, частоту, дизурию и жалобы на боли в спине. Напротив, симптомы у младенцев и детей младшего возраста часто неспецифичны и включают раздражительность, диарею, рвоту, плохое питание, плохую прибавку в весе, плач при мочеиспускании и неприятный запах мочи. Наличие лихорадки у младенцев и детей младшего возраста с ИМП считается маркером пиелонефрита, который возникает, когда инфекция распространяется в верхнюю собирательную систему почек.Общий анализ мочи (UA) и посев следует собирать с помощью надлобковой аспирации или трансуретральной катетеризации, или с помощью надлежащим образом выполненного метода чистого улова для детей соответствующего возраста и возможностей развития. Использование пробы мочи, собранной из мешка, недостаточно, ненадежно и не должно использоваться при диагностике ИМП. Хотя надлобковая аспирация считается золотым стандартом со 100% специфичностью и чувствительностью, часто родители и врачи не имеют должной подготовки для выполнения этой процедуры.
Наиболее распространенным методом получения мочи является стерильная трансуретральная катетеризация, результаты которой имеют 95% чувствительность и 99% специфичность (2). При интерпретации UA наиболее полезными компонентами для диагностики ИМП являются положительная лейкоцитарная эстераза, нитритный тест или окраска по граммам непрямой мочи, а также микроскопия, выявляющая> 10 лейкоцитов на поле сильной прядения мочи. Тем не менее, у новорожденных в возрасте до 30 дней могут не отмечаться отклонения от нормы при начальном UA (3,4).Присутствие любых бактерий в моче, окрашенной по Граму, обеспечивает наилучшую чувствительность и специфичность (5). Окончательный диагноз зависит от выделения> 10 5 единичного организма из пробы, взятой на чистом улове, или> 10 4 единичного организма из катетеризованного образца.
Критерии приема
Необходимо следовать руководству по оценке серьезной бактериальной инфекции и парентеральному применению антибиотиков у детей младше 60 дней с лихорадкой. Все новорожденные с лихорадкой в возрасте до 30 дней должны быть госпитализированы для парентерального введения антибиотиков (6–11).Существуют разногласия по поводу необходимости использования скорректированного или постконцептуального возраста при оценке и определении потребности в госпитализации недоношенных детей с лихорадкой, особенно детей в возрасте до 35 недель беременности. Факторы, которые могут быть приняты во внимание практикующим врачом, включают тяжесть течения неонатального отделения интенсивной терапии, тяжесть недоношенности и комбинированное бремя ИМП с распространенными сопутствующими заболеваниями преждевременных родов (анемия, апноэ недоношенных, хронические заболевания легких).
Рассмотрите возможность приема и начала парентерального лечения антибиотиками, используя Таблицу 1 в качестве руководства.Из-за опасений по поводу уросепсиса, осложнений и необходимости соответствующей и агрессивной начальной терапии следует соблюдать более низкий порог приема младенцев и детей раннего возраста с токсической внешностью.
Первоначальное ведение стационара
Три цели стационарного лечения ИМП — эффективное лечение и устранение острой инфекции, профилактика уросепсиса у младенцев и детей с ослабленным иммунитетом, а также предотвращение и уменьшение долгосрочных осложнений, таких как рубцевание почек, гипертония и уменьшение функция почек.Первоначальное лечение антибиотиками должно проводиться парентерально для обеспечения оптимальных уровней антимикробного действия и нацелено на наиболее распространенные организмы, включая Escherichia coli , Klebsiella , Proteus и Enterobacter spp . Менее распространенные организмы, которые следует учитывать, включают Pseudomonas , Enterococcus , Staphylococcus aureus и Streptococcus группы B . Организмы будут различаться по многим факторам, таким как возраст, основное заболевание, предшествующая колонизация и воздействие антибиотиков.
В таблице 2 представлен первоначальный выбор антибиотиков до тех пор, пока не станут известны культура и чувствительность.
Выбор и дозировка антибиотиков зависят от возраста пациента и выбираются на основе других наиболее вероятных организмов и их ожидаемой чувствительности (12). Ампициллин добавлен к возрастной группе до 2 месяцев не только для покрытия Enterococcus , но также как часть более широкого охвата неонатального сепсиса для Listeria . Считается, что цефалоспорины третьего поколения являются адекватным начальным покрытием для большинства обычных организмов, вызывающих ИМП.Дети с врожденными аномалиями, которые, как известно, связаны с аномалиями мочеполовой системы, могут быть инфицированы менее распространенными микроорганизмами. В таких ситуациях подумайте о том, чтобы изменить начальный охват антибиотиками.
Осложнения
Основным осложнением ИМП у младенцев является бактериемия. Частота бактериемии у младенцев 0–3 месяцев варьировала от 10% (13), 21–31% (14) и 36% (15). Младенцы с бактериемией и без нее часто клинически неотличимы, что затрудняет раннее определение бактериемии.Недавний всеобъемлющий обзор 17 исследований, проведенных Маликом, показал, что результаты как С-реактивного белка (СРБ), так и прокальцитонина (ПКТ) сильно различались у младенцев в возрасте до 90 дней с известными положительными бактериальными культурами (16). Следовательно, эти воспалительные маркеры в настоящее время не используются для прогнозирования бактериемии. Помимо инфекции кровотока, к другим острым осложнениям относятся менингит, почечный и околопочечный абсцесс и инфицированные камни. Более отдаленные осложнения включают рефлюкс-нефропатию, рубцевание почек, гипертензию, снижение функции почек и почечную недостаточность.
Продолжительность антибиотикотерапии
В то время как большинство неосложненных ИМП успешно лечат с помощью 10-дневного курса лечения, многие эксперты предпочитают 14-дневный курс для новорожденных, младенцев и маленьких детей с плохой внешностью. Несмотря на эффективность у взрослых, очень короткий курс терапии (≤3 дней) для педиатрических пациентов связан с большим количеством неудач лечения и повторных инфекций (17). Хотя это может быть рассмотрено у детей старшего возраста с циститом, в настоящее время он не подходит для лечения младенцев и детей младшего возраста, у которых пиелонефрит нельзя отличить от изолированной инфекции нижних мочевых путей (17,18).
Общее время лечения и общее количество необходимых дней парентеральной терапии продолжают обсуждаться. Хоберман рандомизировал детей в возрасте до 1 месяца для лечения либо полностью перорального, либо парентерального лечения в течение 3 дней с последующим пероральным лечением (19). В обеих группах этого исследования дети получали 14 дней общей терапии, что было стандартом в то время. Однако он предположил, что 10-дневный курс антибиотиков должен быть адекватной терапией неосложненного острого пиелонефрита. Из 306 детей только 13 были в возрасте до 2 месяцев.Хотя было зарегистрировано только 13 положительных посевов крови, 10 из них произошли у детей в возрасте до 6 месяцев. Учитывая ограниченное количество детей в возрасте до 2 месяцев и отмеченную распространенность положительных посевов крови, нельзя сделать выводы о безопасности полностью перорального лечения маленьких детей. Парентеральную антибактериальную терапию следует продолжать всем госпитализированным детям до тех пор, пока у пациента не исчезнет температура и не исчезнут признаки токсичности. Большинство госпитализированных педиатрических пациентов быстро откладывают парентеральную терапию — 89% в течение 48 часов и 97% в течение 72 часов (20).Новорожденным и младенцам с уросепсисом следует рассмотреть более длительную парентеральную терапию продолжительностью не менее 10 дней, поскольку они иммунологически незрелы, подвержены большему риску осложнений, имеют более высокую частоту аномалий мочевыводящих путей и менее надежную абсорбцию пероральных антибиотиков.
Задержка или отсутствие ответа на терапию антибиотиками может указывать на наличие обструкции мочевыводящих путей, резистентных организмов или почечного или околопочечного абсцесса. Если состояние пациента не улучшается в течение 48 часов, следует провести повторный посев мочи и немедленное УЗИ почек или КТ.
Радиологические исследования
Ультразвук почек (RUS)
Недавние исследования поставили под сомнение ценность выполнения рутинной РУ после первой ИМП из-за низкой чувствительности при обнаружении пузырно-мочеточникового рефлюкса (ПМР) и отсутствия значительного влияния в изменении управления (21,22). Пациентам, у которых было нормальное дородовое УЗИ на поздних сроках (30–32 недели беременности) с хорошим обзором почек, повторное послеродовое УЗИ почек может не потребоваться (21,22).Необходимы дальнейшие исследования, чтобы оценить затраты и ценность рутинной РУС. Пока эти исследования не будут завершены, УЗИ почек и мочевого пузыря на ранних этапах госпитализации по-прежнему рекомендуется всем пациентам, поступившим с впервые перенесенной ИМП, для выявления гидронефроза, дублирования собирательных систем, дилатации мочеточника, камней и других структурных аномалий.
Цистоуретрограмма мочеиспускания (VCUG) или радионуклидная цистография (RNC)Для выявления пузырно-мочеточникового рефлюкса у младенцев и детей младшего возраста необходимо выполнить VCUG или RNC.Параметр практики AAP и новейшая литература четко указывают на необходимость такой оценки у детей в возрасте до 2 лет (2,21). Дополнительные данные о частоте аномалий по возрасту предполагают изучение детей в возрасте до 6 лет (23,24). Рекомендации по обследованию детей старше 6 лет могут различаться в зависимости от возраста, пациента, семейного анамнеза и сопутствующих заболеваний. Альтернативные методы, такие как сонограмма мочеиспускания, также могут быть вариантами для этой возрастной группы и не являются частью этого обсуждения (25).
RNC подвергает пациента меньшему облучению, но не выявляет аномалии уретры или мочевого пузыря. RNC чаще используется для женщин с нормальной RUS и отсутствием дисфункции мочеиспускания, или для отслеживания прогресса известной VUR. VCUG часто предпочтительнее, потому что он обеспечивает больше анатомических деталей и лучше подходит для оценки ПМР и демонстрации задних долей уретры у мужчин (26). Предполагается, что младенцы с антенатальной дилатацией почечной лоханки, у которых в первый месяц жизни есть 2 нормальные сонограммы почек, имеют низкий риск аномалий и могут не нуждаться в VCUG (27).Частота выявления ПМР при первом эпизоде ИМП не увеличивается, если VCUG проводится на ранней стадии, в течение первых 7 дней после постановки диагноза (28,29). Следует рассмотреть возможность проведения VCUG в стационаре, если амбулаторное наблюдение вызывает серьезную озабоченность или если RUS предполагает двустороннюю обструкцию мочеточника. Если процедура проводится в стационаре, ее предпочтительно проводить в течение 3-5 дней антибактериальной терапии и когда пациент клинически реагирует на соответствующий антибиотик. Общая ценность VCUG пересматривается, так как ее полезность наиболее значима только в том случае, если противомикробная профилактика VUR эффективна для уменьшения повторных инфекций и рубцевания почек (21,30).Пока не будут проведены дальнейшие исследования, VCUG следует продолжать как часть первоначальной оценки ИМП у младенцев и детей младшего возраста.
Сцинтиграфия коры почек (RCS)Это визуализирующее исследование выбора для выявления острого пиелонефрита и рубцевания почек. Поскольку детей лечат от предполагаемой инфекции верхних мочевых путей эмпирически, сканирование DMSA для диагностики пиелонефрита имеет ограниченную полезность (21). Сканирование чаще выполнялось через 6 месяцев после инфицирования, чтобы зафиксировать образование рубца.Хоберман продемонстрировал, что только у 15% детей с аномальной сцинтиграфией на момент постановки диагноза наблюдается рубцевание почек при повторном РКИ через 6 месяцев. Важность этих шрамов неясна. Связь рубцов с конечным развитием гипертонии, почечной недостаточности и терминальной стадии почечной недостаточности основана на исследованиях, проведенных в 1980-х годах с использованием внутривенной пиелограммы. RCS гораздо более чувствителен, обнаруживая более мелкие шрамы неопределенного значения.
Таблица 3 может оказаться полезной при рассмотрении вариантов визуализации.
Прочие соображенияИспользование CRP и PCT при ИМП было оценено Pratt. Значения при диагностике потенциально полезны для исключения образования рубца через 6 месяцев после инфицирования. Значения ниже 1,0 нг / мл для ПКТ и 20 мг / л для СРБ имели отрицательную прогностическую ценность 97,5% и 95% соответственно (31). Необходимы дальнейшие исследования, чтобы подтвердить полезность этих воспалительных маркеров для исключения образования рубцов в будущем.
Консультации
Обратитесь за консультацией к урологу, если при исследовании RUS, VCUG, анамнезе мочеиспускания или обследовании была выявлена озабоченность по поводу значительных мочеполовых аномалий, аномальной функции мочеиспускания или нейрогенного мочевого пузыря (23,32).Рассмотрите возможность консультации по поводу инфекционного заболевания, если пациент не отвечает на обычную терапию без обструкции, выявлены необычные организмы или у пациента рецидивирующие инфекции мочевыводящих путей при нормальной урологической структуре и функции.
Критерии и процессы выписки
Рассмотрите возможность выписки при следующих условиях:
- Пациенту комфортно и он хорошо переносит жидкости из ротовой полости.
- У пациента отсутствовала лихорадка или она значительно снизилась в течение 24 часов.
- Соответствующие радиологические исследования и консультации были завершены или организованы в амбулаторных условиях.
- Пациентам, нуждающимся в парентеральном введении лекарств на дому, необходимо получить долгосрочный доступ к внутривенным инъекциям, чтобы оценить доступность услуг по уходу на дому, льготы, ресурсы семейного дома и завершенное обучение опекунов.
- Лицо, осуществляющее уход, выписало соответствующее профилактическое назначение антибиотиков с обучением их применению после завершения антибактериальной терапии.Профилактические антибиотики следует вводить до тех пор, пока визуализирующие исследования не будут завершены и оценены.
Заключение
ИМП — распространенная бактериальная инфекция, требующая госпитализации младенцев и детей раннего возраста. При принятии решения о госпитализации следует принимать во внимание цели стационарного лечения и особый возраст или клинические обстоятельства. Режим и продолжительность лечения должны быть направлены на предотвращение как острых, так и хронических осложнений. Радиологические исследования предлагают анатомический вид и функциональную информацию.Клиническая значимость рубцов, полезность радиологических исследований и ценность воспалительных маркеров — вот некоторые из многих областей, требующих дальнейшего изучения.
Список литературы
- Лонг С.С., Кляйн Дж. Бактериальные инфекции мочевыводящих путей. В: Remington JS и Klein JO (ред.). Инфекционные болезни плода и новорожденного . 5-е изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 2001: 1035-46.
- Комитет по повышению качества, Подкомитет по инфекциям мочевыводящих путей. Параметр практики: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Педиатрия . 1999; 103: 843-52.
- Даян П.С., Беннет Дж., Бест Р. и др. Характеристики теста на окраску по Граму мочи у младенцев в возрасте до 60 дней с лихорадкой. Скорая педиатрическая помощь . 2002; 18: 12-4.
- Huicho L, Campos-Sanchez M, Alamo C. Метаанализ скрининговых тестов мочи для определения риска инфекции мочевыводящих путей у детей. Pediatr Infect Dis J . 2002; 21: 1-11.
- Горелик М, Шоу К.Н. Скрининговые тесты на инфекции мочевыводящих путей у детей: метаанализ. Педиатрия . 1999; 104: e54.
- Byington CL, Enriquez F, Hoff C и др. Серьезные бактериальные инфекции у младенцев с лихорадкой от 1 до 90 дней с вирусными инфекциями и без них. Педиатрия . 2004: 113: 1662-6.
- Барафф Л. Управление лихорадкой без источника у младенцев и детей. Энн Эмерг Мед . 2000; 36: 602-14.
- Baraff LJ, Oslund SA, Schriger D, Stephen ML. Вероятность бактериальных инфекций у младенцев с лихорадкой в возрасте до трех месяцев: метаанализ. Pediatr Infect Dis J . 1992; 11: 257-64.
- Klein JO. Ведение ребенка с лихорадкой без очага инфекции в эпоху всеобщей пневмококковой иммунизации. Pediatr Infect Dis J . 2002; 21: 584-8.
- Syrogiannopoulos G, Grieva I, Anastassiou E, Triga M, Dimitracopoulos G, Beratis N. Стерильный плеоцитоз спинномозговой жидкости у маленьких детей с инфекциями мочевыводящих путей. Pediatr Infect Dis J . 2001; 20: 927-30.
- Jaskiewicz JA, Mc Carthy CA, Richardson AC, ET AL.Лихорадочные младенцы с низким риском серьезной бактериальной инфекции — оценка критериев Рочестера и их значение для лечения. Фебрильная совместная исследовательская группа. Педиатрия . 1994; 94: 390-6.
- AAP Redbook. Отчет комитета по инфекционным болезням, 2003: 700.
- Ньюман ТБ, Бернцвейг Дж. А., Такаяма Дж. И., Финч С. А., Вассерман Р. К., Пантелл Р. Х. Анализ мочи и инфекции мочевыводящих путей у младенцев с лихорадкой, наблюдаемые в офисных условиях: исследование Febrile Infant Study Arch Pediatr Adolesc Med от Pediatric Research in Office Settings.2002; 156: 44-54.
- Ginsberg CM, McCracken GH Jr. Инфекция мочевыводящих путей у маленьких детей. Педиатрия . 1982; 69: 409-12.
- Wiswell T, Geschke D. Риски обрезания в течение первого месяца жизни по сравнению с необрезанными мальчиками. Педиатрия . 1989; 83: 1011-15.
- Малик А., Хуэй С., Пенни Р.А., Кирпалани Х. Помимо общего количества клеток крови и С-реактивного белка: систематический обзор современных диагностических тестов для неонатального сепсиса. Arch Pediatr Adolesc Med .2003; 157: 511-6.
- Керен Р., Чан Э. Метаанализ рандомизированных контролируемых исследований, сравнивающих краткосрочную и длительную антибактериальную терапию при инфекциях мочевыводящих путей у детей. Педиатрия . 2002; 109: e70.
- Майкл М., Ходсон Э.М., Крейг Дж. К., Мартин С., Мойер В. А.. Кратковременная и стандартная пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev .2003.
- Хоберман А., Уолд Э.Р., Хики Р.В. и др. Пероральная и внутривенная терапия инфекций мочевыводящих путей у детей раннего возраста. Педиатрия . 1999; 104: 79-86.
- Бачур Р. Неответчики: длительная лихорадка у младенцев с инфекциями мочевыводящих путей. Педиатрия . 2000; 105: E59.
- Хоберман А., Чаррон М., Хики Р.В., Баскин М., Кирни Д.Х., Уолд ER. Визуализирующие исследования после первой фебрильной инфекции мочевыводящих путей у маленьких детей. N Engl J Med . 2003; 348: 195-202.
- Замир Г., Сакран В., Горовиц Ю., Корен А., Мирон Д. Инфекция мочевыводящих путей: есть ли необходимость в плановом УЗИ почек? Arch Dis Детский .2004; 89: 466-8.
- Джонсон CE. Новые достижения в области инфекций мочевыводящих путей у детей. Pediatr Rev.1999: 20: 335-43.
- Томпсон М., Саймон С., Шарма В., Алон США. Сроки последующей цистоуретрограммы мочеиспускания у детей с первичным пузырно-мочеточниковым рефлюксом: разработка и применение клинического алгоритма. Педиатрия . 2005: 115: 426-34.
- Darge K, Moeller RT, Trusen A, BuĴer F, Gordjani N, Riedmiller H. Диагностика пузырно-мочеточникового рефлюкса с помощью гармонической ультразвуковой визуализации с низкой дозой контрастирования. Педиатр Радиол . 2005: 35: 73-8.
- Краус С. Визуализация мочеполовой системы у детей. Педиатрическая клиника North Am . 2001; 48: 1381-1424.
- Исмаили К., Авни Ф, зал М; Группа изучения перинатальной нефрологии Брюссельского свободного университета (BFUPN). Результаты систематической цистоуретрографии мочеиспускания у младенцев с диагнозом дилатации почечной лоханки, диагностированной антенатально. J Педиатр .

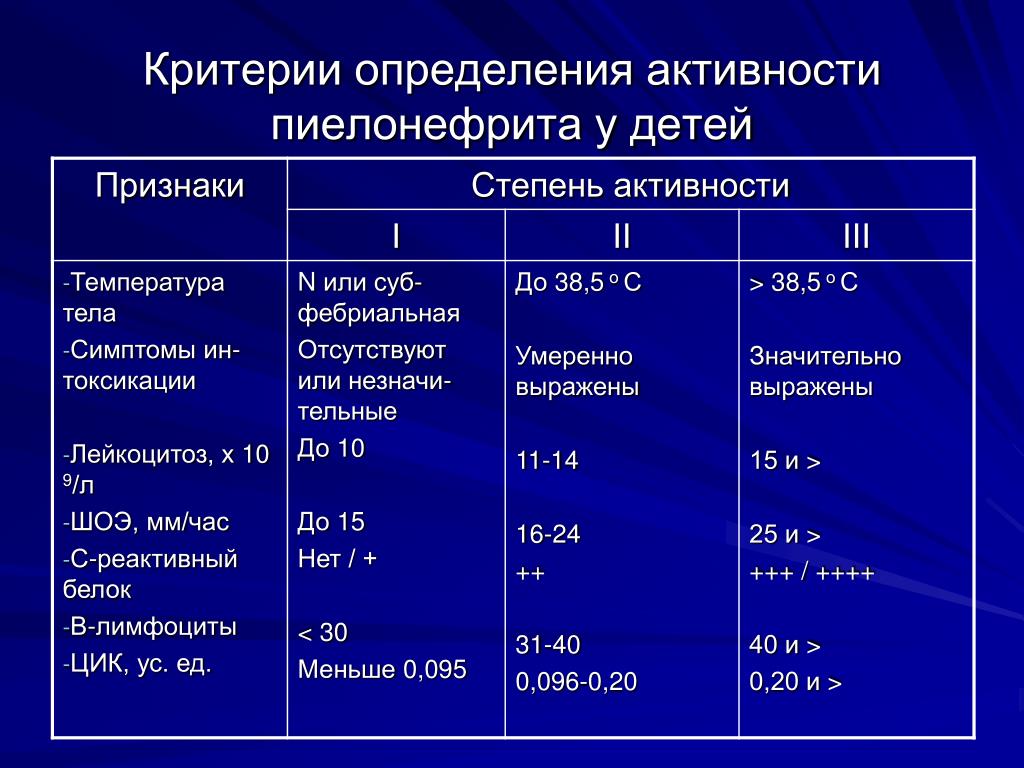 Своевременное лечение поможет предотвратить серьезные осложнения.
Своевременное лечение поможет предотвратить серьезные осложнения.