Бронхорасширяющие препараты — Speleo.by
Основные проявления бронхиальной астмы – приступы удушья, свистящие хрипы в грудной клетке, чувство стеснения в груди, кашель. Беспокоят пациента периодически, проходят они или самостоятельно (на ранней стадии болезни), или после приёма бронхорасширяющих препаратов. Рассмотрим подробнее эту группу лекарств.
Воспаление в дыхательных путях может быть вызвано разными причинами, но из-за него появляются:
- отёк (утолщение) слизистой оболочки бронхов и бронхиол
- увеличивается образование мокроты
- сокращаются мышцы дыхательных путей.
Эти изменения вызывают вышеописанные проявления бронхиальной астмы. Бронхорасширяющие препараты действуют преимущественно на мышцы, которые в дыхательных путях являются гладкими. В отличие от поперечно-полосатых (скелетных) мышц гладкие мышцы не подчиняются желаниям человека, а управляются вегетативной нервной системой. Вегетативная нервная система влияет на проходимость дыхательных путей через рецепторы: b2- адренорецепторы и М – холинорецепторы. Лекарственные препараты стимулируют или блокируют эти рецепторы для устранения бронхоспазма.
Лекарственные препараты стимулируют или блокируют эти рецепторы для устранения бронхоспазма.
B2 АГОНИСТЫ (или В2-АДРЕНОМИМЕТИКИ)
Это лекарственные препараты, которые вызывают расширение бронхов, стимулируя b2-адренорецепторы гладких мышц дыхательных путей. Первые препараты этой группы вызывали много побочных реакций: сердцебиения, повышение артериального давления, головная боль, задержка мочи и др. Эти реакции возникали из-за действия препаратов на все виды адренорецепторов, расположенных в разных органах.
Сальбутамол является «золотым стандартом» этой группы лекарств (получен в 1970г). Препарат действует избирательно на b2-адренорецепторы мышц бронхов, почти не вызывает побочных реакций.
Фенотерол обладает такими же свойствами. Оба препарата быстродействующие – эффект наступает в течении 3 – 5 минут после ингаляции и сохраняется до 4 – 6 часов.
В конце 80гг. были созданы b2-адреномиметики длительного (12 и более часов) действия – Сальметерол, Формотерол. Эффект Сальметерола начинает проявляться через 20 – 30 минут после приёма, его используют не для купирования приступов удушья, а для предупреждения их развития. Формотерол расширяет бронхи через 1 – 3 минуты после приёма.
Эффект Сальметерола начинает проявляться через 20 – 30 минут после приёма, его используют не для купирования приступов удушья, а для предупреждения их развития. Формотерол расширяет бронхи через 1 – 3 минуты после приёма.
В 2000гг удалось получить В2-адреномиметики ультрадлительного (до 24 часов) действия: индакатерол, вилантерол, олодатерол.
М-ХОЛИНОБЛОКАТОРЫ (Антихолинергические препараты)
Они блокируют М-холинорецепторы гладких мышц бронхов, устраняя бронхоспазм и уменьшая секрецию бронхиальных желез.
Ипратропий начинает действовать через 15 минут, максимальный эффект развивается через 1 – 2 часа и сохраняется 4 – 6 часов.
Аклидиний действует до 12 часов.
Тиотропий, гликопирроний, умеклидиний действуют до 24 часов, эффект начинается через 30 минут после приёма.
Метилксантины
участвуют в биохимических реакциях, в результате которых расслабляется гладкая мускулатура бронхов и устраняется бронхоспазм.
Аминофиллин применяется в инъекциях и в таблетках, действие наступает быстро и сохраняется около 6 часов.
Теофиллин выпускают в капсулах, препарат из них медленно высвобождается и действует около 12 часов.
Все эти препараты при бронхиальной астме не рекомендуется принимать в качестве монотерапии (единственного препарата), их необходимо сочетать с противовоспалительными средствами.
Бронхорасширяющие средства | это… Что такое Бронхорасширяющие средства?
(синонимы: бронходилататоры, бронхолитические средства, бронхолитики)лекарственные средства разных фармакологических классов, объединяемые в одну группу по общей для них способности устранять бронхоспазм, действуя на тонус бронхиальных мышц и различные звенья его регуляции. В эту группу не включают средства, бронхорасширяющий эффект которых обусловлен действием на вызывающие бронхиальную обструкцию патологические процессы, например, на воспаление, аллергию (глюкокортикоиды, кетотифен и др.).
Тонус бронхиальных мышц формируется балансом констрикторных влияний (через аденозиновые и м-холинорецепторы бронхов) и дилатирующих — главным образом через цАМФ, количество которого в бронхиальных мышцах определяется соотношением его синтеза (стимулируемого возбуждением β2-адренорецепторов) и распада под влиянием фосфодиэстеразы. Соответственно Б. с. представлены в основном препаратами трех следующих групп: 1) β
Соответственно Б. с. представлены в основном препаратами трех следующих групп: 1) β
Адреномиметики составляют наибольшее число препаратов, используемых в качестве Б. с. Применяются и неизбирательные α+β-адреномиметики адреналин (для купирования приступа удушья) и эфедрин, и влияющие на β1+β2-адренорецепторы изадрин и орципреналин (см. Адреномиметические средства), но ведущее место среди препаратов этой группы занимают селективные β2-адреностимуляторы гексопреналин, сальбутамол, савентол, сальметерол, тербуталин, фенотерол, формотерол. В отличие от эфедрина и изадрина, селективные β Рецепторы). Селективность бронхорасширяющего действия дополнительно повышается применением этих средств в форме дозированных ингаляций их аэрозолей из баллонов или порошка из специальных распылителей (спинхалер, турбухалер), что ограничивает общую резорбцию адреномиметика, но при неправильном проведении ингаляций всасывание его из полости рта может значительно ослабить это преимущество. С повышением дозы селективность действия всех препаратов уменьшается. Общими противопоказаниями к применению Б. с. из группы адреномиметиков являются возраст до 2 лет, тахикардия, экстрасистолия, аортальный стеноз, глаукома, гипертиреоз, нестабильный сахарный диабет, первый триместр беременности.
Рецепторы). Селективность бронхорасширяющего действия дополнительно повышается применением этих средств в форме дозированных ингаляций их аэрозолей из баллонов или порошка из специальных распылителей (спинхалер, турбухалер), что ограничивает общую резорбцию адреномиметика, но при неправильном проведении ингаляций всасывание его из полости рта может значительно ослабить это преимущество. С повышением дозы селективность действия всех препаратов уменьшается. Общими противопоказаниями к применению Б. с. из группы адреномиметиков являются возраст до 2 лет, тахикардия, экстрасистолия, аортальный стеноз, глаукома, гипертиреоз, нестабильный сахарный диабет, первый триместр беременности.
Гексопреналин (ипрадол) — таблетки по 0,5 мг, дозированный аэрозоль для ингаляций (1 доза — 0,25 мг), ампулы по 2 мл (5 мг), сироп для детей (0,125 мг в 5 мл). Применение: 1—2 ингаляции или 1—2 таблетки внутрь до 3 раз в день; у детей — по прилагаемой схеме в зависимости от возраста.
Сальбутамол (вентолин, саламол и др.) — таблетки по 2 и 4 мг (препарат пролонгированного действия вольмакс — по 4 и 8 мг), порошок для ингаляций из спинхалера (1 доза — 0,2 или 0,4 мг), дозируемый аэрозоль (1 доза — 0,1 мг), растворы для ингаляций и инъекций (1 мг в 1 мл). Ингалируют препарат по 1—2 вдоха (эффект проявляется через 5—10 мин) не более 6 раз в сутки; внутрь применяют по 8—16 мг в сутки. Сальбутамол считается высоко селективным β2-адреностимулятором, однако тахикардия и тремор при передозировке встречаются на практике нередко; возможны также головная боль, тошнота, рвота. Входит в состав комбинированных препаратов «Тео-Астахалин», «Комбивент» (см. ниже).
Савентол (сальтос) — производное сальбутамола; отечественный препарат пролонгированного действия (до 7—9 ч) в форме таблеток с постепенным, как у вольмакса, осмотически управляемым высвобождением действующего вещества (6 мг) в желудочно-кишечном тракте из ядра таблетки. Применение: по 1 таблетке 2 раза в сутки.
Применение: по 1 таблетке 2 раза в сутки.
Сальметерол (сальметер, серевент) — самый селективный агонист β
Тербуталин (бриканил) — таблетки по 2,5 и 5 мг, раствор для инъекций (ампулы — 0,5 мг в 1 мл), порошок для ингаляций в турбухалере (1 доза — 0,5 мг), дозируемый аэрозоль (1 доза — 0,25 мг). После ингаляции препарата бронхорасширяющий эффект развивается через 5—10
Фенотерол (беротек) чаще других селективных β2-адреномиметиков вызывает β1-адренергические эффекты, приближаясь в этом действии к орципреналину. Выпускается в таблетках (5 мг), концентрированных растворах для инфузии, дозированных порошках (0,2 мг) и дозируемых аэрозолях (1 доза — 0,1 или 0,2 мг) для ингаляций. бронхорасширяющий эффект развивается через 5 мин после ингаляции и длится до 6—8 ч.
Формотерол в связи с особенностями химического строения оказывает продолжительный бронхорасширяющий эффект (от 8 до 12 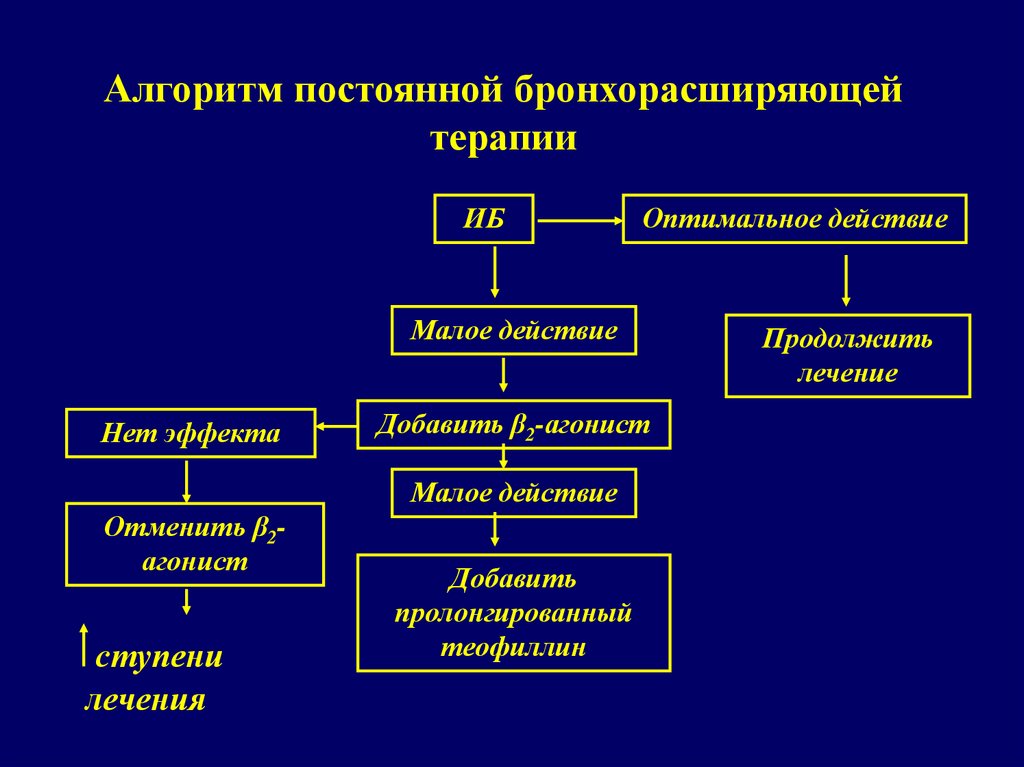 По некоторым данным, формотерол уменьшает высвобождение биологически активных веществ из лаброцитов и базофилов, повышает мукоцилиарный клиренс, способен усиливать эффект ингибиторов МАО и трициклических антидепрессантов.
По некоторым данным, формотерол уменьшает высвобождение биологически активных веществ из лаброцитов и базофилов, повышает мукоцилиарный клиренс, способен усиливать эффект ингибиторов МАО и трициклических антидепрессантов.
м-Холинолитики имели ограниченное применение в качестве Б. с. из-за неблагоприятного влияния на мукоцилиарный клиренс и иных проявлений генерализованной блокады м-холинорецепторов (тахикардия, мидриаз, сухость во рту и т.д.), включая центральные холинолитические эффекты. Основными показаниями к их использованию были бронхоспазм, вызванный применением β-адреноблокаторов или отравлением веществами холиномиметического действия, либо выраженный индивидуальный бронходилатирующий эффект атропина, выявляемый у больного при проведении фармакологических тестов. При этом предпочтение отдавалось применению метацина, не проникающего через гематоэнцефалический барьер (см. Холиноблокирующие средства), или ингаляционному способу введения атропина (мелкодисперсного аэрозоля), если отсутствовали основные противопоказания — глаукома, задержка мочеиспускания (в частности, при аденоме предстательной железы), тахикардия, трудное отхождение вязкой мокроты.
Более широкое использование в качестве Б. с. получили вновь созданные м-холинолитики, не проникающие в ц.н.с. и практически лишенные резорбтивного действия при ингаляционном применении из-за плохого всасывания. К ним относятся ипраториум бромид (изопропиловый дериват атропина) и близкий к нему по химическому строению отечественный препарат тровентол.
Ипраториум бромид (атровент) — дозируемый аэрозоль (1 доза — 0,02 мг) и дозированный порошок (0,2 мг в капсуле) для ингаляций. Бронхорасширяющий эффект после ингаляции развивается медленно (в течение 30 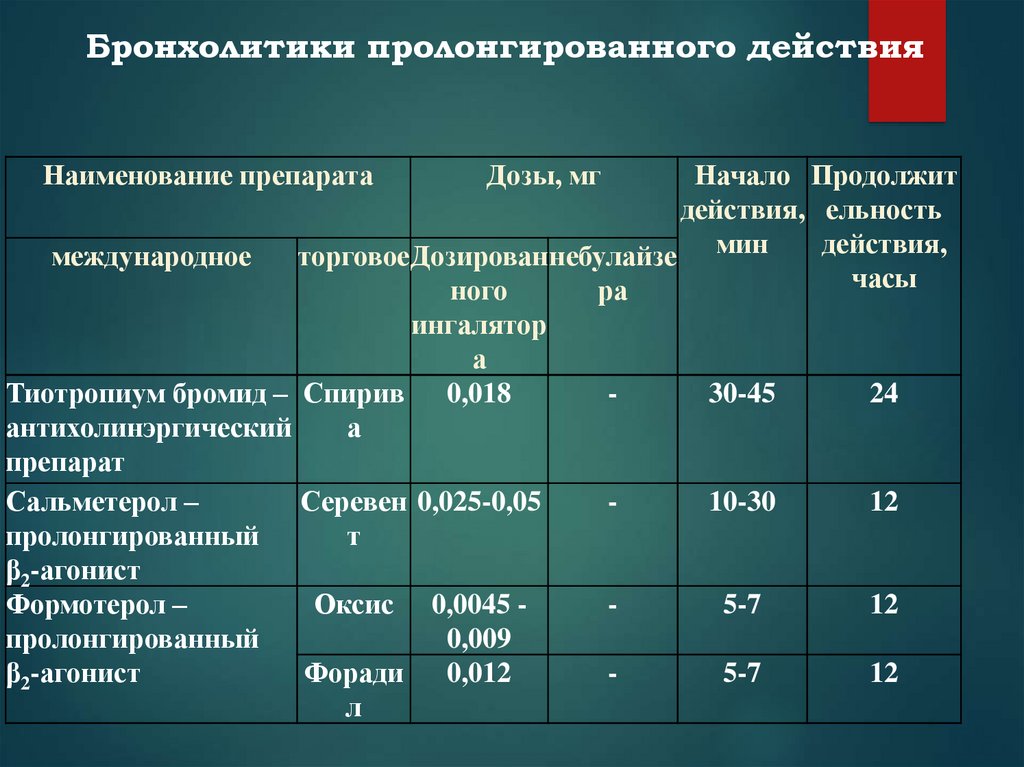 Применение: ингаляции по 1—2 дозы до 3 раз в сутки.
Применение: ингаляции по 1—2 дозы до 3 раз в сутки.
Тровентол (трувент) — дозируемый аэрозоль для ингаляций (1 доза — 0,04 или 0,08 мг). По своим свойствам и действию аналогичен атровенту.
Производные ксантина являются неконкурентными лигандами аденозиновых рецепторов А1 и А2. Они повышают активность А2-рецепторов (сниженную при бронхиальной астме) и блокируют опосредующие бронхоконстрикцию А1-рецепторы. Этот эффект дополняется ингибицией фосфодиэстеразы, что ведет к накоплению в клетках цАМФ (как и при применении β-адреномиметиков) и бронходилатации. Кроме того, производные ксантина возбуждают ц.н.с., дыхательный центр, улучшают нарушенную сократимость диафрагмальной мышцы, усиливают выход из надпочечников адреналина, повышая уровень β-адренергических процессов в организме, тормозят выделение лаброцитами медиаторов аллергии. Улучшают капиллярное кровоснабжение головного мозга, увеличивают работу сердца (одновременно расширяя коронарные артерии) и его потребность в кислороде, усиливают диурез.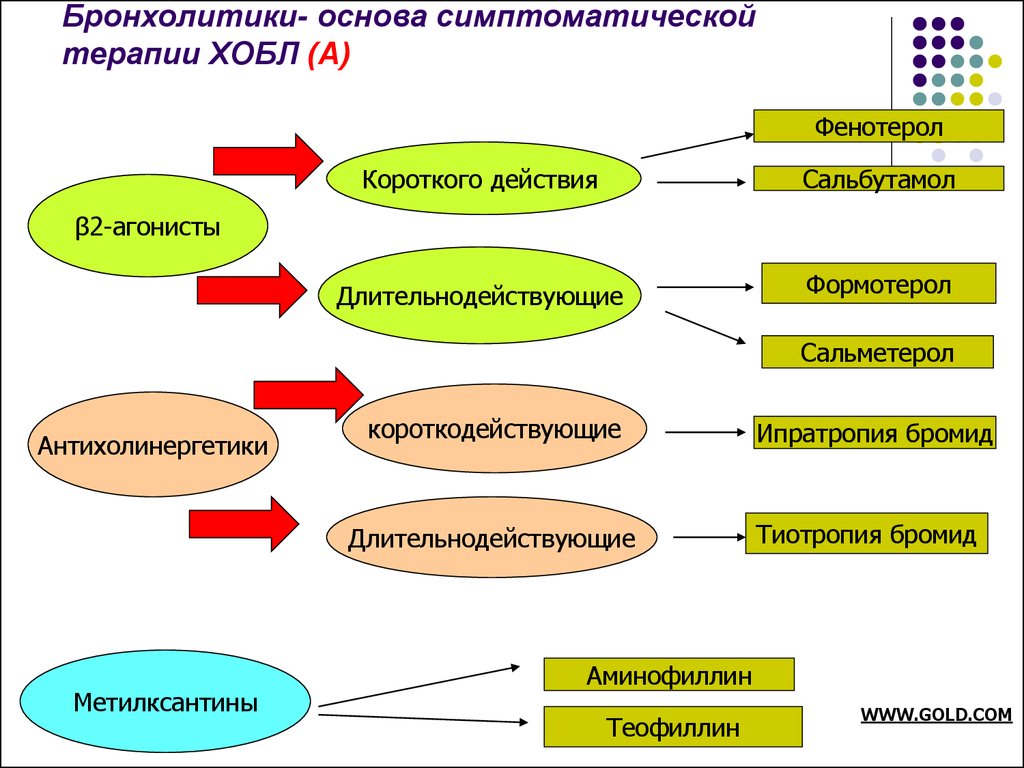
В качестве Б. с. используются главным образом теофиллин (в разных лекарственных формах) и его производные (дипрофиллин). Различают короткодействующие препараты этой группы (эуфиллин, дипрофиллин, теофиллин в порошке) и препараты теофиллина пролонгированного действия. Все они метаболизируются в печени и выводятся (частично в неизменном виде) почками; проникают через плаценту и в грудное молоко. В случае передозировки могут вызвать тошноту, рвоту, возбуждение, судороги, желудочковую экстрасистолию. Общими противопоказаниями к их применению являются эпилепсия, экстрасистолия, острый инфаркт миокарда, субаортальный стеноз, гипертиреоз, беременность, период грудного вскармливания ребенка. С осторожностью их применяют у детей, у больных язвенной болезнью, при нарушении функций печени и почек, а также на фоне применения сердечных гликозидов (суммация аритмогенного действия).
Эуфиллин — препарат теофиллина в сочетании с 1,2-этилендиамином, способствующим растворимости теофиллина в воде.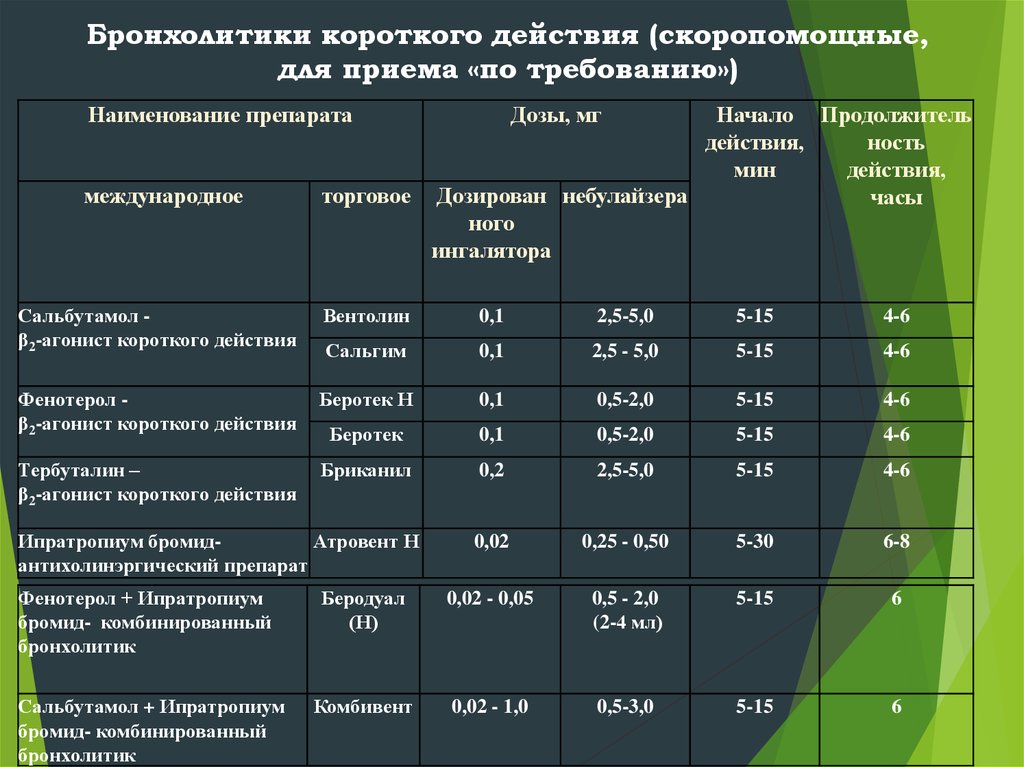 При приеме внутрь он раздражает желудок и хуже всасывается, чем теофиллин (всасывание улучшается при приеме препарата в спиртовом растворе), но водорастворимость позволила создать формы для парентерального введения. Выпускается в таблетках по 0,15 г, в виде 2,4%-го р-ра в ампулах по 10 мл для внутривенного введения и 24%-го р-ра в ампулах по 1 мл (содержащих в препарате «диафиллин» также 0,01 г анестезина) — только для внутримышечного введения. Используют эуфиллин главным образом внутривенно (медленно) для купирования бронхоспазма. Бронхорасширяющий эффект проявляется в первые 10 мин после введения и продолжается 2—4 ч. Внутримышечное применение несущественно изменяет продолжительность действия.
При приеме внутрь он раздражает желудок и хуже всасывается, чем теофиллин (всасывание улучшается при приеме препарата в спиртовом растворе), но водорастворимость позволила создать формы для парентерального введения. Выпускается в таблетках по 0,15 г, в виде 2,4%-го р-ра в ампулах по 10 мл для внутривенного введения и 24%-го р-ра в ампулах по 1 мл (содержащих в препарате «диафиллин» также 0,01 г анестезина) — только для внутримышечного введения. Используют эуфиллин главным образом внутривенно (медленно) для купирования бронхоспазма. Бронхорасширяющий эффект проявляется в первые 10 мин после введения и продолжается 2—4 ч. Внутримышечное применение несущественно изменяет продолжительность действия.
Дипрофиллин, или 7-(2,3-диоксипропил)-теофиллин, выпускается в таблетках по 0,2 г, в виде 10%-го р-ра в ампулах по 5 мл для внутримышечного введения (для медленного внутривенного введения содержимое ампулы разводят в 15 мл воды для инъекций) и в форме ректальных свечей по 0,5 г. В отличие от эуфиллина препарат не раздражает ткани и может использоваться для профилактики бронхоспазма днем (прием внутрь) и ночью (применение в свечах).
В отличие от эуфиллина препарат не раздражает ткани и может использоваться для профилактики бронхоспазма днем (прием внутрь) и ночью (применение в свечах).
Теофиллин — алкалоид, содержащийся в кофе, листьях чая и получаемый синтетически. Выпускается порошком и в свечах (по 0,2 г). Умеренно раздражает слизистые оболочки. При приеме внутрь быстро всасывается; бронхорасширяющий эффект проявляется примерно через 30 мин, достигает максимума через 90—120 мин и длится 3—4 ч. Для профилактики бронхоспазма применяется в разовой дозе 2,5—3 мг/кг массы тела до 4 раз в сутки (на первый прием рекомендуется «насыщающая» доза из расчета 4—5 мг/кг). В форме ректальных свечей теофиллин всасывается быстрее, бронходилатация наступает раньше, но повышается опасность передозировки. Теофиллин входит в состав комбинированных препаратов «Тео-Астахалин», «Теофедрин-Н» и др. (см. ниже).
Препараты теофиллина пролонгированного действия в большинстве своем созданы на принципе сочетания действующего вещества с биорастворимыми полимерами. Последние обеспечивают медленное высвобождение и всасывание теофиллина в желудочно-кишечном тракте. Предложено боле 20 таких препаратов в таблетках или капсулах, однократный прием которых создает и поддерживает терапевтическую концентрацию теофиллина в крови в течение 8—12 ч (вентакс — капсулы по 0,1, 0,2 и 0,3 г; ретафил — таблетки по 0,2 и 0,3 г; теобиолонг — таблетка по 0,1 г; теопэк — таблетка по 0,3 г; теотард — таблетки по 0,1, 0,2 и 0,3 г; и др.) или почти суток (теодур-24 — капсулы по 1,2 и 1,5 г; унифил — таблетки по 0,2 и 0,4 г; эуфилонг — капсулы по 0,25 и 0,375 г; и др). Для круглосуточного обеспечения бронхорасщиряющего эффекта эти препараты применяют соответственно 2 или 1 раз в сутки.
Последние обеспечивают медленное высвобождение и всасывание теофиллина в желудочно-кишечном тракте. Предложено боле 20 таких препаратов в таблетках или капсулах, однократный прием которых создает и поддерживает терапевтическую концентрацию теофиллина в крови в течение 8—12 ч (вентакс — капсулы по 0,1, 0,2 и 0,3 г; ретафил — таблетки по 0,2 и 0,3 г; теобиолонг — таблетка по 0,1 г; теопэк — таблетка по 0,3 г; теотард — таблетки по 0,1, 0,2 и 0,3 г; и др.) или почти суток (теодур-24 — капсулы по 1,2 и 1,5 г; унифил — таблетки по 0,2 и 0,4 г; эуфилонг — капсулы по 0,25 и 0,375 г; и др). Для круглосуточного обеспечения бронхорасщиряющего эффекта эти препараты применяют соответственно 2 или 1 раз в сутки.
Комбинированные препараты Б. с. обычно представляют собой сочетания представителей двух или всех трех выше описанных групп либо сочетание Б. с. с иными (например, противоаллергическими) средствами. Противопоказания к применению к каждому из препаратов в составе комбинации переносятся на всю комбинацию. Наиболее известные комбинированные препараты перечислены ниже.
Противопоказания к применению к каждому из препаратов в составе комбинации переносятся на всю комбинацию. Наиболее известные комбинированные препараты перечислены ниже.
«Беродуал» — дозируемый аэрозоль для ингаляций, содержащий в разовой дозе (1 вдох) фенотерола гидробромида 50 мкг и ипратория бромида 20 мкг. Используется для купирования и для профилактики бронхоспазма.
«Бронхолитин» — сироп, в 125 мл которого содержатся эфедрина гидрохлорид 0,1 г и глауцина гидрохлорид (противокашлевое средство) 0,125 г, а также масло шалфея и лимонная кислота (по 0,125 г).
«Дитэк» — дозируемый аэрозоль для ингаляций, содержащий в разовой дозе 50 мкг фенотерола гидробромида и 1 мг кромогликата динатрия, препятствующего высвобождению медиаторов аллергии. Используется при бронхиальной астме.
«Комбивент» — дозируемый аэрозоль для ингаляций, содержащий в разовой дозе 120 мкг сальбутамола сульфата и 20 мкг ипратория бромида. Используется для купирования и для профилактики бронхоспазма.
Используется для купирования и для профилактики бронхоспазма.
«Солутан» — водно-спиртовой раствор нескольких веществ, оказывающих бронхорасширяющее и отхаркивающее действие. В 1 мл содержатся, в частности, эфедрина гидрохлорида 1,75 мг, радобелина (алкалоид красавки) 0,1 мг, а также натрия йодид (0,1 г), масло укропное, сапонин, новокаин, горькоминдальная вода. Применяется внутрь (взрослым — от 10 до 30 капель после еды до 3 раз в день). Противопоказан при глаукоме и при сенсибилизации к какому-либо из ингредиентов.
«Тео-Астахалин», а также его формы форте и CR (пролонгированного действия) — таблетки, содержащие сальбутамола соответственно 2, 4 и 4 мг теофиллина соответственно 100, 200 и 300 мг.
«Теофедрин Н» — таблетки, содержащие эфедрин (0,02 г), теофиллин (0,1 г), кофеин (0,05 г), экстракт красавки (0,003 г), цитизин (0,0001 г), фенобарбитал (0,02 г), парацетамол (0,2 г). Исключением теобромина и заменой фенацетина и амидопирина на парацетамол отличается от предшествовавшего препарата «Теофедрин». Применяется при бронхоспазме любого происхождения. Взрослым назначают по 1/2 таблетки 1—3 раза в сутки. Противопоказан при артериальной гипертензии, стенокардии, экстрасистолии, тахикардии, глаукоме.
Исключением теобромина и заменой фенацетина и амидопирина на парацетамол отличается от предшествовавшего препарата «Теофедрин». Применяется при бронхоспазме любого происхождения. Взрослым назначают по 1/2 таблетки 1—3 раза в сутки. Противопоказан при артериальной гипертензии, стенокардии, экстрасистолии, тахикардии, глаукоме.
«Эфатин» — дозируемый аэрозоль для ингаляций, содержащий в 0,1 мл (1 вдох) 0,5 мг эфедрина гидрохлорида и 0,2 мг атропина сульфата, а также новокаин (0,4 мг). Применяют для купирования бронхоспазма у взрослых (по 1—3 дозы на ингаляцию). Имеет те же противопоказания, что и «Теофедрин-Н».
Тактика применения Б. с., несмотря на многочисленность научных и клинических исследований препаратов этой группы, еще не стала для клиницистов общепринятой системой основополагающих принципов. Сложившиеся во 2-й половине 20 в. рекомендации индивидуального (для данного больного) выбора препарата и способа его введения, а также учета фармакокинетики используемых Б. с. сочетались с практикой широкого и мало контролируемого применения их больными. В немалой степени этому способствовало рекламирование преимуществ вновь создаваемых Б. с., среди которых преобладали дозируемые аэрозоли адреномиметиков. При этом сам способ введения, предполагавший снижение эффектов резорбтивного действия, а также управляемое дозирование и особенно повышающаяся селективность в агонизме к β2-адренорецепторам способствовавали представлению об усиливающейся безопасности терапии, снижая соответственно необходимую настороженность. В результате переход от традиционного применения теофиллина и неизбирательных адреномиметиков на современную практику использования обогащенного арсенала Б. с. знаменовался повышением смертности от бронхиальной астмы, замеченным в ряде стран еще в 60—70-е гг., а также возрастанием частоты тяжелого течения этой болезни.
с. сочетались с практикой широкого и мало контролируемого применения их больными. В немалой степени этому способствовало рекламирование преимуществ вновь создаваемых Б. с., среди которых преобладали дозируемые аэрозоли адреномиметиков. При этом сам способ введения, предполагавший снижение эффектов резорбтивного действия, а также управляемое дозирование и особенно повышающаяся селективность в агонизме к β2-адренорецепторам способствовавали представлению об усиливающейся безопасности терапии, снижая соответственно необходимую настороженность. В результате переход от традиционного применения теофиллина и неизбирательных адреномиметиков на современную практику использования обогащенного арсенала Б. с. знаменовался повышением смертности от бронхиальной астмы, замеченным в ряде стран еще в 60—70-е гг., а также возрастанием частоты тяжелого течения этой болезни.
В настоящее время есть достаточно оснований утверждать, что возросшие смертельные исходы обусловлены в большинстве своем не собственно удушьем, а фатальными расстройствами сердечного ритма вследствие передозировки адреномиметиков (или их сочетания с теофиллином либо с сердечными гликозидами, неоправданно вводимыми «в связи с тахикардией»). Соответственно известные сравнительные характеристики Б. с. дополнились еще одной — риском кардиальной смерти. Такой риск может оцениваться как высокий не только для неизбирательных адреномиметиков, но и для фенотерола (в Новой Зеландии этот препарат в 1989 г. был запрещен к применению у больных бронхиальной астмой), и для теофиллина. Однако сам факт меньшего риска смерти от применения полвека назад неизбирательных адреномиметиков внутрь (эфедрин) и в инъекциях (адреналин), т.е. с заведомым расчетом на бронхолитический эффект как часть общего адренергического действия, подсказывает, что исследование такого риска нельзя ограничить областью только свойств конкретного препарата (или конкретной группы Б. с.) без учета влияния способа его применения, который для адреномиметических Б. с. стал в основном ингаляционным. Именно такой способ прямой, по существу, аппликации адреномиметика на бронхиальные β2-адренорецепторы значительно ускоряет закономерное для применения любых средств медиаторного действия развитие тахифилаксии — утраты чувствительности рецептора к своим агонистам, особенно если период между ингаляциями становится меньшим, чем необходимый для полного восстановления функции рецептора после возбуждения.
Соответственно известные сравнительные характеристики Б. с. дополнились еще одной — риском кардиальной смерти. Такой риск может оцениваться как высокий не только для неизбирательных адреномиметиков, но и для фенотерола (в Новой Зеландии этот препарат в 1989 г. был запрещен к применению у больных бронхиальной астмой), и для теофиллина. Однако сам факт меньшего риска смерти от применения полвека назад неизбирательных адреномиметиков внутрь (эфедрин) и в инъекциях (адреналин), т.е. с заведомым расчетом на бронхолитический эффект как часть общего адренергического действия, подсказывает, что исследование такого риска нельзя ограничить областью только свойств конкретного препарата (или конкретной группы Б. с.) без учета влияния способа его применения, который для адреномиметических Б. с. стал в основном ингаляционным. Именно такой способ прямой, по существу, аппликации адреномиметика на бронхиальные β2-адренорецепторы значительно ускоряет закономерное для применения любых средств медиаторного действия развитие тахифилаксии — утраты чувствительности рецептора к своим агонистам, особенно если период между ингаляциями становится меньшим, чем необходимый для полного восстановления функции рецептора после возбуждения. Возрастающая по степени тахифилаксия (вплоть до «блокады» рецепторов) при учащении ингаляций существенно видоизменяет картину основного заболевания (при бронхиальной астме свойственные ей очерченность и периодичность приступов практически исчезают), утяжеляет его течение. продолжение применения адреномиметиков приводит к их передозировке с генерализацией адренергических эффектов, стимуляцией сердечных функций и нарастанием потребности организма в кислороде при невозможности ее удовлетворения в условиях неликвидированной вентиляционной недостаточности, которая дополняется феноменом «шунтирования» неартериализованной крови в большой круг кровообращения из-за возбуждения адренорецепторов кровеносных сосудов дыхательных путей и легких, включая многочисленные здесь артериовенозные анастомозы. Разрыв между потреблением и обеспечением тканей кислородом — основная причина нестабильности клеточных мембран и острого развития сердечных аритмий при очередном введении адреномиметика или препаратов теофиллина (суммарный аритмогенный эффект).
Возрастающая по степени тахифилаксия (вплоть до «блокады» рецепторов) при учащении ингаляций существенно видоизменяет картину основного заболевания (при бронхиальной астме свойственные ей очерченность и периодичность приступов практически исчезают), утяжеляет его течение. продолжение применения адреномиметиков приводит к их передозировке с генерализацией адренергических эффектов, стимуляцией сердечных функций и нарастанием потребности организма в кислороде при невозможности ее удовлетворения в условиях неликвидированной вентиляционной недостаточности, которая дополняется феноменом «шунтирования» неартериализованной крови в большой круг кровообращения из-за возбуждения адренорецепторов кровеносных сосудов дыхательных путей и легких, включая многочисленные здесь артериовенозные анастомозы. Разрыв между потреблением и обеспечением тканей кислородом — основная причина нестабильности клеточных мембран и острого развития сердечных аритмий при очередном введении адреномиметика или препаратов теофиллина (суммарный аритмогенный эффект). Для теофиллина вероятность передозировки повысилась с применением пролонгированных форм. выраженная индивидуальная вариабельность метаболизма и элиминации теофиллина при использовании его в этих формах дополняется еще одной неопределенностью: предполагаемая равномерность всасывания этих препаратов реально достигается еще не во всех случаях. Соответственно адекватность дозирования, даже если пренебречь индивидуальной чувствительностью к препарату, затруднена и требует, как минимум, непосредственного отслеживания концентрации теофиллина в крови.
Для теофиллина вероятность передозировки повысилась с применением пролонгированных форм. выраженная индивидуальная вариабельность метаболизма и элиминации теофиллина при использовании его в этих формах дополняется еще одной неопределенностью: предполагаемая равномерность всасывания этих препаратов реально достигается еще не во всех случаях. Соответственно адекватность дозирования, даже если пренебречь индивидуальной чувствительностью к препарату, затруднена и требует, как минимум, непосредственного отслеживания концентрации теофиллина в крови.
В свете выше изложенного можно ожидать, что в ближайшие годы тактика применения Б. с. должна пересматриваться прежде всего в аспекте приоритета безопасности терапии. С этих позиций при обсуждении отдельных элементов тактики использования Б. с. следует выделить ряд положений.
1. Показанием к применению Б. с. является не бронхиальная обструкция вообще, а лишь бронхоспазм, участвующий в ее патогенезе. Он имеет наибольшее значение при простом приступе бронхиальной астмы, меньшее, но еще существенное — при затяжном, однако при продолжительности приступа более 2 ч вероятность достаточного эффекта от применения Б. с. значительно снижается. У больных хроническим бронхитом ведущую роль бронхоспазма можно всегда предполагать при удушье, возникающем в ответ на резкие запахи, смену температуры вдыхаемого воздуха и другие формы раздражения дыхательных путей (рефлекторный бронхоспазм). В подобных случаях Б. с. могут применяться как для купирования, так и для профилактики приступов. На механизмы обструкции, связанные с аллергическим или инфекционным воспалением в стенках бронхов (конгестия, отек, инфильтрация клетками, дискриния бронхиальных желез), а также с бронхосклерозом, Б. с. не действуют. поэтому в случае преобладания этих механизмов применение Б. с. противопоказано; исключением может быть лишь пробное введение теофиллина при аллергическом воспалении.
с. значительно снижается. У больных хроническим бронхитом ведущую роль бронхоспазма можно всегда предполагать при удушье, возникающем в ответ на резкие запахи, смену температуры вдыхаемого воздуха и другие формы раздражения дыхательных путей (рефлекторный бронхоспазм). В подобных случаях Б. с. могут применяться как для купирования, так и для профилактики приступов. На механизмы обструкции, связанные с аллергическим или инфекционным воспалением в стенках бронхов (конгестия, отек, инфильтрация клетками, дискриния бронхиальных желез), а также с бронхосклерозом, Б. с. не действуют. поэтому в случае преобладания этих механизмов применение Б. с. противопоказано; исключением может быть лишь пробное введение теофиллина при аллергическом воспалении.
2. Выбор препарата для долговременного применения не может быть осуществлен только по результатам сравнительного исследования влияния разных Б. с. на показатели бронхиальной проходимости у данного больного, даже если одновременно определяются продолжительность эффекта сравниваемых средств и его «цена» по реакции сердечно-сосудистой системы (частота пульса, АД). Подобный подход, создавая впечатление научной обоснованности «индивидуального подбора препарата», может стать ложно ориентирующим, особенно для больных хроническим бронхитом. Последние отличаются выраженной динамичностью соотношения механизмов обструкции в разные дни (по образной характеристике обструктивной одышки Б.Е. Вотчалом — «день на день не приходится»). Соответственно «завтра» больной может оказаться вынужденным повторно и часто ингалировать рекомендованный препарат, не добиваясь эффекта, который «вчера» достигался всего одной ингаляцией. В подобных случаях рациональнее, вероятно, чередование разных Б. с. (и в разных лекарственных формах) и использование их индивидуально подобранных комбинаций, в т.ч. сочетаний со средствами других групп (например, противоаллергическими), что требует дополнительной работы с больным, обучению его субъективно определять варианты разных по природе состояний удушья, а при недостаточном успехе срочно обращаться к врачу.
Подобный подход, создавая впечатление научной обоснованности «индивидуального подбора препарата», может стать ложно ориентирующим, особенно для больных хроническим бронхитом. Последние отличаются выраженной динамичностью соотношения механизмов обструкции в разные дни (по образной характеристике обструктивной одышки Б.Е. Вотчалом — «день на день не приходится»). Соответственно «завтра» больной может оказаться вынужденным повторно и часто ингалировать рекомендованный препарат, не добиваясь эффекта, который «вчера» достигался всего одной ингаляцией. В подобных случаях рациональнее, вероятно, чередование разных Б. с. (и в разных лекарственных формах) и использование их индивидуально подобранных комбинаций, в т.ч. сочетаний со средствами других групп (например, противоаллергическими), что требует дополнительной работы с больным, обучению его субъективно определять варианты разных по природе состояний удушья, а при недостаточном успехе срочно обращаться к врачу.
Для однократного купирования бронхоспазма могут быть использованы любые Б. с., но при рефлекторном бронхоспазме предпочтителен атровент (ипраториум бромид), при затяжном приступе бронхиальной астмы — эуфиллин. Для периодического использования (с целью купирования и профилактики бронхоспазма) с позиций безопасности терапии первым должен быть испробован атровент, практически не имеющий нежелательных последствий применения; вторым — теофиллин (в разных формах) и лишь затем сальбутамол и другие адреномиметики. Если атровент эффективен, но не полностью, то вторым препаратом может быть беродуал, однако достаточность эффекта последнего должна быть в такой разовой дозе, которая при ее удвоении не вызывает реакции пульса и АД.
с., но при рефлекторном бронхоспазме предпочтителен атровент (ипраториум бромид), при затяжном приступе бронхиальной астмы — эуфиллин. Для периодического использования (с целью купирования и профилактики бронхоспазма) с позиций безопасности терапии первым должен быть испробован атровент, практически не имеющий нежелательных последствий применения; вторым — теофиллин (в разных формах) и лишь затем сальбутамол и другие адреномиметики. Если атровент эффективен, но не полностью, то вторым препаратом может быть беродуал, однако достаточность эффекта последнего должна быть в такой разовой дозе, которая при ее удвоении не вызывает реакции пульса и АД.
3. способ введения Б. с. не имеет значения лишь в случаях редкого их применения (1 раз в несколько дней). При необходимости ежедневного (особенно более 1 раза в день) использования Б. с. из группы адреномиметиков неингаляционным способам следует отдавать предпочтение.
4. Частота применения Б. с., особенно при бронхиальной астме, не должна, по-видимому, превышать частоты возникающих приступов удушья. При этом ингаляции адреномиметиков желательно использовать не чаще 2 раз в неделю, используя при необходимости в промежутках неингаляционные способы введения тех же адреномиметиков или других Б. с. и их комбинаций. Установка на круглосуточную поддержку бронхолитического эффекта представляется неверной не только по причине весьма редкой действительной необходимости в этом, но и потому, что многоразовое применение в течение суток или использование пролонгированных форм Б. с. практически не могут не привести к тахифилаксии и наиболее вероятному следствию этого — передозировке Б. с. При учащении приступов в связи с обострением болезни их профилактику следует проводить применением не Б. с., а противоаллергических, противовоспалительных (вплоть до короткого использования ингаляций глюкокортикоидов) и иных средств лечения основного заболевания.
При этом ингаляции адреномиметиков желательно использовать не чаще 2 раз в неделю, используя при необходимости в промежутках неингаляционные способы введения тех же адреномиметиков или других Б. с. и их комбинаций. Установка на круглосуточную поддержку бронхолитического эффекта представляется неверной не только по причине весьма редкой действительной необходимости в этом, но и потому, что многоразовое применение в течение суток или использование пролонгированных форм Б. с. практически не могут не привести к тахифилаксии и наиболее вероятному следствию этого — передозировке Б. с. При учащении приступов в связи с обострением болезни их профилактику следует проводить применением не Б. с., а противоаллергических, противовоспалительных (вплоть до короткого использования ингаляций глюкокортикоидов) и иных средств лечения основного заболевания.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
Бронходилататоры — StatPearls — Книжная полка NCBI
Khaled Almadhoun; Сандип Шарма.
Информация об авторе и организациях
Последнее обновление: 14 ноября 2022 г.
Непрерывное обучение
Бронходилататоры показаны лицам, у которых поток воздуха через легкие ниже оптимального. Основой лечения являются бета-2 агонисты, воздействующие на гладкие мышцы бронхиол легких. Бронходилататоры могут потребоваться при различных респираторных заболеваниях, включая астму и хроническую обструктивную болезнь легких. Они используются либо для купирования симптомов астмы, либо для улучшения функции легких у пациентов с хронической обструктивной болезнью легких. В этом мероприятии рассматриваются механизм действия, профиль нежелательных явлений, токсичность, дозировка, фармакодинамика и мониторинг бронхолитиков, которые необходимы членам межпрофессиональной бригады для лечения пациентов с обструктивной патологией легких.
Цели:
Обобщите различные классы бронходилататоров.
Определить различные механизмы действия классов бронходилататоров.
Опишите профиль нежелательных явлений и взаимодействия препаратов класса бронходилататоров.
Пересмотреть стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для продвижения использования бронхолитиков и улучшения результатов лечения обструктивных заболеваний легких.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Показания
Бронходилататоры показаны лицам, у которых поток воздуха через легкие ниже оптимального. Основой лечения являются бета-2 агонисты, воздействующие на гладкие мышцы бронхиол легких. Бронходилататоры могут потребоваться при различных респираторных заболеваниях, включая астму и хроническую обструктивную болезнь легких. Они используются либо для купирования симптомов астмы, либо для улучшения функции легких у пациентов с хронической обструктивной болезнью легких. Легочные функциональные тесты оценивают функцию легких. Таким образом, бронходилататоры играют важную роль в диагностике и лечении заболеваний легких на основе их влияния на тесты функции легких. Соотношение ОФВ1/ФЖЕЛ сравнивает, сколько воздуха проходит в течение первой секунды выдоха (объем форсированного выдоха) с теоретическим объемом воздуха, который человек может вытолкнуть при максимальном выдохе (форсированная жизненная емкость легких). Типичное соотношение составляет 0,7. При обратимом повышенном сопротивлении дыхательных путей, таком как астма, тесты функции легких до применения бронхолитиков обычно будут ниже 0,7. Однако после введения бронхолитика короткого действия соотношение может нормализоваться. При необратимых состояниях, таких как хроническая обструктивная болезнь легких, назначение бронхолитиков короткого действия может не нормализовать показатели легочных функциональных тестов у пациентов.[1][2]
Легочные функциональные тесты оценивают функцию легких. Таким образом, бронходилататоры играют важную роль в диагностике и лечении заболеваний легких на основе их влияния на тесты функции легких. Соотношение ОФВ1/ФЖЕЛ сравнивает, сколько воздуха проходит в течение первой секунды выдоха (объем форсированного выдоха) с теоретическим объемом воздуха, который человек может вытолкнуть при максимальном выдохе (форсированная жизненная емкость легких). Типичное соотношение составляет 0,7. При обратимом повышенном сопротивлении дыхательных путей, таком как астма, тесты функции легких до применения бронхолитиков обычно будут ниже 0,7. Однако после введения бронхолитика короткого действия соотношение может нормализоваться. При необратимых состояниях, таких как хроническая обструктивная болезнь легких, назначение бронхолитиков короткого действия может не нормализовать показатели легочных функциональных тестов у пациентов.[1][2]
Обычно ингаляционные кортикостероиды добавляют к бета-2-агонистам для уменьшения воспаления и провоспалительных агентов, которые еще больше сужают дыхательные пути. Бронходилататоры класса бета-2-агонистов не влияют на основную патологию заболевания легких; они только симптоматическое лечение. Таким образом, добавление ингаляционных кортикостероидов к режиму лечения было основой лечения обратимых заболеваний легких от легкой до умеренной степени тяжести с бета-2-агонистами длительного действия или без них. Антихолинергические средства являются последним классом лекарственных средств, считающихся бронходилататорами. Механизм этого класса ингибирует эффекты парасимпатической нервной системы, опосредованные блуждающим нервом. Гиперактивная парасимпатическая нервная система вызывает бронхиальный секрет и сужение дыхательных путей. Лекарства, которые ингибируют действия парасимпатической нервной системы на уровне дыхательных путей, будут оказывать бронхорасширяющее действие. Эти лекарства включают ипратропия бромид, который является лекарством короткого действия (от 4 до 6 часов), и тиотропия бромид, который действует дольше (24 часа). Антихолинергические средства в первую очередь действуют при хронической обструктивной болезни легких.
Бронходилататоры класса бета-2-агонистов не влияют на основную патологию заболевания легких; они только симптоматическое лечение. Таким образом, добавление ингаляционных кортикостероидов к режиму лечения было основой лечения обратимых заболеваний легких от легкой до умеренной степени тяжести с бета-2-агонистами длительного действия или без них. Антихолинергические средства являются последним классом лекарственных средств, считающихся бронходилататорами. Механизм этого класса ингибирует эффекты парасимпатической нервной системы, опосредованные блуждающим нервом. Гиперактивная парасимпатическая нервная система вызывает бронхиальный секрет и сужение дыхательных путей. Лекарства, которые ингибируют действия парасимпатической нервной системы на уровне дыхательных путей, будут оказывать бронхорасширяющее действие. Эти лекарства включают ипратропия бромид, который является лекарством короткого действия (от 4 до 6 часов), и тиотропия бромид, который действует дольше (24 часа). Антихолинергические средства в первую очередь действуют при хронической обструктивной болезни легких. Пациенты с астмой обычно могут контролировать свои симптомы с помощью комбинации бета-2-агонистов и кортикостероидов.[1]
Пациенты с астмой обычно могут контролировать свои симптомы с помощью комбинации бета-2-агонистов и кортикостероидов.[1]
Пошаговая теория лечения обратимых заболеваний легких, таких как астма, включает бронходилататоры короткого и длительного действия. Людям с перемежающейся астмой следует при необходимости получать бронхолитики короткого действия, такие как альбутерол. Добавление низких доз ингаляционных кортикостероидов является следующим шагом к более симптоматическому заболеванию, за которым следует добавление бронхолитиков длительного действия с ингаляционными стероидами. Все более агрессивное лечение следует доверять тем, кто специализируется на лечении астмы и аллергии. После достижения контроля пациент проконсультируется со своим врачом, чтобы отучить его от этих лекарств до меньшей дозы с меньшим количеством побочных эффектов. Неспособность контролировать симптомы с помощью бронходилататоров короткого или длительного действия и кортикостероидов может привести к необратимому повреждению легких. Частый мониторинг с помощью тестов функции легких и пиковой скорости потока в дыхательных путях является основой успеха лечения.[3]
Частый мониторинг с помощью тестов функции легких и пиковой скорости потока в дыхательных путях является основой успеха лечения.[3]
Механизм действия
Механизм действия бронходилататоров включает нацеливание на рецептор бета-2, который представляет собой рецептор, связанный с G-белком, в дыхательных путях легких. Когда рецептор бета-2 активируется, гладкая мускулатура дыхательных путей расслабляется. Впоследствии у пациента на какое-то время улучшается воздушный поток. Постоянное применение агонистов бета-2 в течение длительного периода времени снижает их эффективность из-за подавления бета-2-рецепторов в дыхательных путях. Таким образом, для достижения того же результата необходима более высокая доза лекарства. Метаболизм бронхолитиков происходит в желудочно-кишечном тракте ферментами цитохрома Р-450. От 80% до 100% выводится с мочой и менее 20% выводится с калом. Бронходилататоры короткого действия имеют период полувыведения от 3 до 6 часов, а бронходилататоры длительного действия — от 18 до 24 часов. [4][5]
[4][5]
Антихолинергические средства нацелены на рецепторы парасимпатической нервной системы в дыхательных путях и подавляют их функцию. Поскольку парасимпатическая нервная система отвечает за увеличение секреции и сужение бронхов, реверсирование этих процессов должно обеспечить расширение бронхов и уменьшение секреции [6].
Введение
Введение бронхолитиков в основном осуществляется с помощью ингаляционных устройств для доставки препарата в бронхиолы легких. Ингаляционные устройства бывают всех форм и размеров, но решающим фактором является максимальное количество лекарства, достигающего бронхиол. Даже при использовании с совершенной техникой биодоступность этого класса препаратов остается очень низкой. Лучший способ добиться максимальной биодоступности — сделать полный выдох, поместить ингалятор в рот и сделать полный вдох. После того, как пациент полностью вдохнул, следует 10-секундная остановка дыхания для ожидания, пока лекарство не рассеется в легком. Затем рекомендуется медленный выдох, возвращающийся к нормальному дыханию. [7]
[7]
Несоблюдение правильных шагов может привести к неполному использованию всего потенциала ингаляционных лекарств. Пациенты, принимающие бронходилататоры короткого действия, должны получать эффект от препарата быстро, в течение нескольких секунд или минут, и клинический эффект должен сохраняться в течение примерно 4 часов. Их иногда называют ингаляторами для экстренной помощи из-за их непосредственного воздействия на бронходилатацию. Бронходилататоры длительного действия обычно не действуют так быстро и бесполезны в экстренных ситуациях.[8]
Побочные эффекты
Побочные эффекты бронходилататоров связаны с активацией симпатической системы. Наиболее частые и распространенные побочные эффекты включают дрожь, нервозность, внезапное заметное сердцебиение и мышечные спазмы. Более тяжелые эффекты включают внезапное сужение дыхательных путей или парадоксальный бронхоспазм, гипокалиемию и, в редких случаях, инфаркт миокарда. Пациент должен поговорить со своим лечащим врачом, если у него есть какие-либо сопутствующие заболевания. [9] Побочные эффекты антихолинергических средств включают симптомы, вызванные снижением тонуса блуждающего нерва. Они могут включать сухость во рту, задержку мочи, тахикардию, запор и расстройство желудка. Всегда необходимо соблюдать осторожность при назначении антихолинергических средств пожилым пациентам из-за возможности возникновения острого бреда.[5]
[9] Побочные эффекты антихолинергических средств включают симптомы, вызванные снижением тонуса блуждающего нерва. Они могут включать сухость во рту, задержку мочи, тахикардию, запор и расстройство желудка. Всегда необходимо соблюдать осторожность при назначении антихолинергических средств пожилым пациентам из-за возможности возникновения острого бреда.[5]
Противопоказания
Если у пациента известна повышенная чувствительность к препарату, врачи не должны его назначать. Эти гиперчувствительности включают тяжелые аллергические реакции, которые могут вызвать гемодинамическую нестабильность или потерю проходимости дыхательных путей. Будьте осторожны при лечении пациентов с ишемической болезнью сердца, аритмиями или гипокалиемией, поскольку бронходилататоры продемонстрировали ухудшение последствий этих состояний.[1] Осторожность с этим классом лекарств также важна во время родов и при лечении пожилых пациентов. При очень высоких дозах также необходима осторожность для пациентов с почечной недостаточностью. [10]
[10]
Мониторинг
Клиницисты должны посоветовать пациенту, как принимать лекарство в правильной дозировке. Для этого класса препаратов нет рекомендуемых рутинных контрольных тестов. Серьезные побочные эффекты бронходилататоров включают бронхоспазм, реакции гиперчувствительности, гипертонию, гипотензию, остановку сердца, гипокалиемию и гипергликемию. Антихолинергические препараты коррелируют с сухостью во рту, запорами, задержкой мочи и делирием. Если пациент считает, что он испытывает какие-либо из этих симптомов или общий дискомфорт после приема этого лекарства, он должен быть осмотрен персоналом скорой помощи. В частности, пациент, постоянно принимающий бета-2-агонисты короткого действия, рискует не получить такого же облегчения от своего лекарства, как когда-то. Это явление называется подавлением рецепторов. Это происходит потому, что часть целевых рецепторов в конечном итоге инактивируется организмом из-за чрезмерного использования. Поскольку доступно меньшее количество рецепторов, на которые может воздействовать этот класс лекарств, происходит менее чем адекватное облегчение симптомов. Затем для достижения того же результата требуются более высокие дозы.[9]
Затем для достижения того же результата требуются более высокие дозы.[9]
Токсичность
Если пациент использует бронхорасширяющее средство и испытывает какие-либо из описанных побочных эффектов, ему следует немедленно обратиться за медицинской помощью. Эти эффекты включают, среди прочего, затрудненное дыхание, лихорадку/озноб, снижение диуреза, тошноту или рвоту, тремор или судороги. Врач может измерить жизненно важные органы пациента в отделении неотложной помощи и взять образец крови для выявления каких-либо нарушений электролитного баланса.[11] Оттуда у пациента может быть консервативное лечение. Если необходимы более инвазивные вмешательства, пациентам можно начать со стандартной капельницы с физиологическим раствором или дать калий для пополнения запасов. В тяжелых случаях может потребоваться интубация для защиты и контроля проходимости дыхательных путей. Если у пациента есть подозрение на токсический эпизод, вызванный антихолинергическим средством, физостигмина салицилат является вариантом для быстрого купирования симптомов [12].
Улучшение результатов медицинской бригады
Бронходилататоры назначаются практикующей медсестрой, фельдшерами, поставщиком первичной медико-санитарной помощи, терапевтом, клиницистом отделения неотложной помощи и другими. Любой, кто назначает эти препараты, должен информировать пациента о возможных побочных эффектах, которые могут включать антихолинергические симптомы, а также сердечные симптомы. Пациенты должны быть проинформированы, когда им следует вернуться к врачу при появлении этих симптомов. В целом бронходилататоры безопасны при правильном назначении и применении и могут значительно улучшить качество жизни пациентов с астмой.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Perez-Padilla R, Menezes AMB. Хроническая обструктивная болезнь легких в Латинской Америке. Энн Глоб Здоровье.
 22 января 2019 г .: 85 (1) [Бесплатная статья PMC: PMC7052319] [PubMed: 30741508]
22 января 2019 г .: 85 (1) [Бесплатная статья PMC: PMC7052319] [PubMed: 30741508]- 2.
Альмешари М.А., Алобаиди Нью-Йорк, Сапей Э., Усмани О., Стокли Р.А., Стокли Дж.А. Реакция малых дыхательных путей на бронходилататоры у взрослых с астмой или ХОБЛ: систематический обзор. Int J Chron Obstruct Pulmon Dis. 2021;16:3065-3082. [Бесплатная статья PMC: PMC8593205] [PubMed: 34795479]
- 3.
Корхей Дж.Л. [ВЛИЯНИЕ исследования ХОБЛ]. Преподобный Мед Льеж. 2019 Январь; 74 (1): 54-60. [PubMed: 30680975]
- 4.
Лекарства от кашля. Med Lett Drugs Ther. 2018 17 декабря; 60 (1562): 206-208. [PubMed: 30625123]
- 5.
Шарма С., Хашми М.Ф., Чакраборти Р.К. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 18 августа 2022 г. Лекарства от астмы. [PubMed: 30285350]
- 6.
Maes A, DePetrillo P, Siddiqui S, Reisner C, Dorinsky P. Фармакокинетика технологии доставки косуспензии Будесонид/гликопирроний/формотерола фумарат дигидрат (BGF MDI) и будесонид/формотерола фумарат дигидрат (BFF MDI) Комбинации с фиксированными дозами по сравнению с активным контролем: фаза 1, рандомизированное перекрестное исследование с однократной дозой у здоровых взрослых.
 Clin Pharmacol Drug Dev. 2019 февраль;8(2):223-233. [Бесплатная статья PMC: PMC6585691] [PubMed: 29
Clin Pharmacol Drug Dev. 2019 февраль;8(2):223-233. [Бесплатная статья PMC: PMC6585691] [PubMed: 290]
- 7.
Ханания Н.А., Сетхи С., Колтун А., Уорд Дж.К., Спантон Дж., Нг Д. Долгосрочная безопасность и эффективность ингаляционного раствора формотерола фумарата у пациентов с ХОБЛ средней и тяжелой степени. Int J Chron Obstruct Pulmon Dis. 2019;14:117-127. [Статья бесплатно PMC: PMC6311322] [PubMed: 30643398]
- 8.
Feng JF, Ding GR, Xie YZ, Zhao D, Wang X. Эффективность комбинации будесонида/формотерола и тиотропия для лечения китайских пациентов с хроническая обструктивная болезнь легких. Медицина (Балтимор). 2018 июн;97(22):e10841. [Бесплатная статья PMC: PMC6393098] [PubMed: 29851792]
- 9.
Нанда А., Баптист А.П., Дивекар Р., Парих Н., Сеггев Дж.С., Юсин Дж.С., Ниенхуйс С.М. Астма у пожилых людей. Дж Астма. 2020 март; 57 (3): 241-252. [PubMed: 30656998]
- 10.
Чанг К.Ф. Лечение тяжелой астмы у взрослых: уроки рекомендаций ERS/ATS.
 Curr Opin Pulm Med. 2015 янв;21(1):8-15. [PubMed: 25405672]
Curr Opin Pulm Med. 2015 янв;21(1):8-15. [PubMed: 25405672]- 11.
Хан Б., Халл М., Блауэр-Петерсон С., Буйкема А.Р., Рэй Р., Стэнфорд Р.Х. Частота перехода на тройную терапию ХОБЛ среди случаев применения ДДАХ и ДДХА/ДДБА. Респир Мед. 2018 июнь;139: 65-71. [PubMed: 29858004]
- 12.
Канн Л., Макманус Т., Харрис В.А., Шанклин С.Л., Флинт К.Х., Куин Б., Лоури Р., Чайен Д., Уиттл Л., Торнтон Дж., Лим С., Брэдфорд Д., Ямакава Ю., Леон М., Бренер Н., Этье К.А. Наблюдение за рискованным поведением молодежи – США, 2017 г. MMWR Surveill Summ. 2018 15 июня; 67 (8): 1-114. [Бесплатная статья PMC: PMC6002027] [PubMed: 29
2]
Бронходилататоры — StatPearls — Книжная полка NCBI
Khaled Almadhoun; Сандип Шарма.
Информация об авторе и организациях
Последнее обновление: 14 ноября 2022 г.
Непрерывное обучение
Бронходилататоры показаны лицам, у которых поток воздуха через легкие ниже оптимального. Основой лечения являются бета-2 агонисты, воздействующие на гладкие мышцы бронхиол легких. Бронходилататоры могут потребоваться при различных респираторных заболеваниях, включая астму и хроническую обструктивную болезнь легких. Они используются либо для купирования симптомов астмы, либо для улучшения функции легких у пациентов с хронической обструктивной болезнью легких. В этом мероприятии рассматриваются механизм действия, профиль нежелательных явлений, токсичность, дозировка, фармакодинамика и мониторинг бронхолитиков, которые необходимы членам межпрофессиональной бригады для лечения пациентов с обструктивной патологией легких.
Основой лечения являются бета-2 агонисты, воздействующие на гладкие мышцы бронхиол легких. Бронходилататоры могут потребоваться при различных респираторных заболеваниях, включая астму и хроническую обструктивную болезнь легких. Они используются либо для купирования симптомов астмы, либо для улучшения функции легких у пациентов с хронической обструктивной болезнью легких. В этом мероприятии рассматриваются механизм действия, профиль нежелательных явлений, токсичность, дозировка, фармакодинамика и мониторинг бронхолитиков, которые необходимы членам межпрофессиональной бригады для лечения пациентов с обструктивной патологией легких.
Цели:
Обобщите различные классы бронходилататоров.
Определить различные механизмы действия классов бронходилататоров.
Опишите профиль нежелательных явлений и взаимодействия препаратов класса бронходилататоров.
Пересмотреть стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для продвижения использования бронхолитиков и улучшения результатов лечения обструктивных заболеваний легких.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Показания
Бронходилататоры показаны лицам, у которых поток воздуха через легкие ниже оптимального. Основой лечения являются бета-2 агонисты, воздействующие на гладкие мышцы бронхиол легких. Бронходилататоры могут потребоваться при различных респираторных заболеваниях, включая астму и хроническую обструктивную болезнь легких. Они используются либо для купирования симптомов астмы, либо для улучшения функции легких у пациентов с хронической обструктивной болезнью легких. Легочные функциональные тесты оценивают функцию легких. Таким образом, бронходилататоры играют важную роль в диагностике и лечении заболеваний легких на основе их влияния на тесты функции легких. Соотношение ОФВ1/ФЖЕЛ сравнивает, сколько воздуха проходит в течение первой секунды выдоха (объем форсированного выдоха) с теоретическим объемом воздуха, который человек может вытолкнуть при максимальном выдохе (форсированная жизненная емкость легких). Типичное соотношение составляет 0,7. При обратимом повышенном сопротивлении дыхательных путей, таком как астма, тесты функции легких до применения бронхолитиков обычно будут ниже 0,7. Однако после введения бронхолитика короткого действия соотношение может нормализоваться. При необратимых состояниях, таких как хроническая обструктивная болезнь легких, назначение бронхолитиков короткого действия может не нормализовать показатели легочных функциональных тестов у пациентов.[1][2]
Типичное соотношение составляет 0,7. При обратимом повышенном сопротивлении дыхательных путей, таком как астма, тесты функции легких до применения бронхолитиков обычно будут ниже 0,7. Однако после введения бронхолитика короткого действия соотношение может нормализоваться. При необратимых состояниях, таких как хроническая обструктивная болезнь легких, назначение бронхолитиков короткого действия может не нормализовать показатели легочных функциональных тестов у пациентов.[1][2]
Обычно ингаляционные кортикостероиды добавляют к бета-2-агонистам для уменьшения воспаления и провоспалительных агентов, которые еще больше сужают дыхательные пути. Бронходилататоры класса бета-2-агонистов не влияют на основную патологию заболевания легких; они только симптоматическое лечение. Таким образом, добавление ингаляционных кортикостероидов к режиму лечения было основой лечения обратимых заболеваний легких от легкой до умеренной степени тяжести с бета-2-агонистами длительного действия или без них. Антихолинергические средства являются последним классом лекарственных средств, считающихся бронходилататорами. Механизм этого класса ингибирует эффекты парасимпатической нервной системы, опосредованные блуждающим нервом. Гиперактивная парасимпатическая нервная система вызывает бронхиальный секрет и сужение дыхательных путей. Лекарства, которые ингибируют действия парасимпатической нервной системы на уровне дыхательных путей, будут оказывать бронхорасширяющее действие. Эти лекарства включают ипратропия бромид, который является лекарством короткого действия (от 4 до 6 часов), и тиотропия бромид, который действует дольше (24 часа). Антихолинергические средства в первую очередь действуют при хронической обструктивной болезни легких. Пациенты с астмой обычно могут контролировать свои симптомы с помощью комбинации бета-2-агонистов и кортикостероидов.[1]
Антихолинергические средства являются последним классом лекарственных средств, считающихся бронходилататорами. Механизм этого класса ингибирует эффекты парасимпатической нервной системы, опосредованные блуждающим нервом. Гиперактивная парасимпатическая нервная система вызывает бронхиальный секрет и сужение дыхательных путей. Лекарства, которые ингибируют действия парасимпатической нервной системы на уровне дыхательных путей, будут оказывать бронхорасширяющее действие. Эти лекарства включают ипратропия бромид, который является лекарством короткого действия (от 4 до 6 часов), и тиотропия бромид, который действует дольше (24 часа). Антихолинергические средства в первую очередь действуют при хронической обструктивной болезни легких. Пациенты с астмой обычно могут контролировать свои симптомы с помощью комбинации бета-2-агонистов и кортикостероидов.[1]
Пошаговая теория лечения обратимых заболеваний легких, таких как астма, включает бронходилататоры короткого и длительного действия. Людям с перемежающейся астмой следует при необходимости получать бронхолитики короткого действия, такие как альбутерол. Добавление низких доз ингаляционных кортикостероидов является следующим шагом к более симптоматическому заболеванию, за которым следует добавление бронхолитиков длительного действия с ингаляционными стероидами. Все более агрессивное лечение следует доверять тем, кто специализируется на лечении астмы и аллергии. После достижения контроля пациент проконсультируется со своим врачом, чтобы отучить его от этих лекарств до меньшей дозы с меньшим количеством побочных эффектов. Неспособность контролировать симптомы с помощью бронходилататоров короткого или длительного действия и кортикостероидов может привести к необратимому повреждению легких. Частый мониторинг с помощью тестов функции легких и пиковой скорости потока в дыхательных путях является основой успеха лечения.[3]
Людям с перемежающейся астмой следует при необходимости получать бронхолитики короткого действия, такие как альбутерол. Добавление низких доз ингаляционных кортикостероидов является следующим шагом к более симптоматическому заболеванию, за которым следует добавление бронхолитиков длительного действия с ингаляционными стероидами. Все более агрессивное лечение следует доверять тем, кто специализируется на лечении астмы и аллергии. После достижения контроля пациент проконсультируется со своим врачом, чтобы отучить его от этих лекарств до меньшей дозы с меньшим количеством побочных эффектов. Неспособность контролировать симптомы с помощью бронходилататоров короткого или длительного действия и кортикостероидов может привести к необратимому повреждению легких. Частый мониторинг с помощью тестов функции легких и пиковой скорости потока в дыхательных путях является основой успеха лечения.[3]
Механизм действия
Механизм действия бронходилататоров включает нацеливание на рецептор бета-2, который представляет собой рецептор, связанный с G-белком, в дыхательных путях легких. Когда рецептор бета-2 активируется, гладкая мускулатура дыхательных путей расслабляется. Впоследствии у пациента на какое-то время улучшается воздушный поток. Постоянное применение агонистов бета-2 в течение длительного периода времени снижает их эффективность из-за подавления бета-2-рецепторов в дыхательных путях. Таким образом, для достижения того же результата необходима более высокая доза лекарства. Метаболизм бронхолитиков происходит в желудочно-кишечном тракте ферментами цитохрома Р-450. От 80% до 100% выводится с мочой и менее 20% выводится с калом. Бронходилататоры короткого действия имеют период полувыведения от 3 до 6 часов, а бронходилататоры длительного действия — от 18 до 24 часов.[4][5]
Когда рецептор бета-2 активируется, гладкая мускулатура дыхательных путей расслабляется. Впоследствии у пациента на какое-то время улучшается воздушный поток. Постоянное применение агонистов бета-2 в течение длительного периода времени снижает их эффективность из-за подавления бета-2-рецепторов в дыхательных путях. Таким образом, для достижения того же результата необходима более высокая доза лекарства. Метаболизм бронхолитиков происходит в желудочно-кишечном тракте ферментами цитохрома Р-450. От 80% до 100% выводится с мочой и менее 20% выводится с калом. Бронходилататоры короткого действия имеют период полувыведения от 3 до 6 часов, а бронходилататоры длительного действия — от 18 до 24 часов.[4][5]
Антихолинергические средства нацелены на рецепторы парасимпатической нервной системы в дыхательных путях и подавляют их функцию. Поскольку парасимпатическая нервная система отвечает за увеличение секреции и сужение бронхов, реверсирование этих процессов должно обеспечить расширение бронхов и уменьшение секреции [6].
Введение
Введение бронхолитиков в основном осуществляется с помощью ингаляционных устройств для доставки препарата в бронхиолы легких. Ингаляционные устройства бывают всех форм и размеров, но решающим фактором является максимальное количество лекарства, достигающего бронхиол. Даже при использовании с совершенной техникой биодоступность этого класса препаратов остается очень низкой. Лучший способ добиться максимальной биодоступности — сделать полный выдох, поместить ингалятор в рот и сделать полный вдох. После того, как пациент полностью вдохнул, следует 10-секундная остановка дыхания для ожидания, пока лекарство не рассеется в легком. Затем рекомендуется медленный выдох, возвращающийся к нормальному дыханию.[7]
Несоблюдение правильных шагов может привести к неполному использованию всего потенциала ингаляционных лекарств. Пациенты, принимающие бронходилататоры короткого действия, должны получать эффект от препарата быстро, в течение нескольких секунд или минут, и клинический эффект должен сохраняться в течение примерно 4 часов. Их иногда называют ингаляторами для экстренной помощи из-за их непосредственного воздействия на бронходилатацию. Бронходилататоры длительного действия обычно не действуют так быстро и бесполезны в экстренных ситуациях.[8]
Их иногда называют ингаляторами для экстренной помощи из-за их непосредственного воздействия на бронходилатацию. Бронходилататоры длительного действия обычно не действуют так быстро и бесполезны в экстренных ситуациях.[8]
Побочные эффекты
Побочные эффекты бронходилататоров связаны с активацией симпатической системы. Наиболее частые и распространенные побочные эффекты включают дрожь, нервозность, внезапное заметное сердцебиение и мышечные спазмы. Более тяжелые эффекты включают внезапное сужение дыхательных путей или парадоксальный бронхоспазм, гипокалиемию и, в редких случаях, инфаркт миокарда. Пациент должен поговорить со своим лечащим врачом, если у него есть какие-либо сопутствующие заболевания. [9] Побочные эффекты антихолинергических средств включают симптомы, вызванные снижением тонуса блуждающего нерва. Они могут включать сухость во рту, задержку мочи, тахикардию, запор и расстройство желудка. Всегда необходимо соблюдать осторожность при назначении антихолинергических средств пожилым пациентам из-за возможности возникновения острого бреда. [5]
[5]
Противопоказания
Если у пациента известна повышенная чувствительность к препарату, врачи не должны его назначать. Эти гиперчувствительности включают тяжелые аллергические реакции, которые могут вызвать гемодинамическую нестабильность или потерю проходимости дыхательных путей. Будьте осторожны при лечении пациентов с ишемической болезнью сердца, аритмиями или гипокалиемией, поскольку бронходилататоры продемонстрировали ухудшение последствий этих состояний.[1] Осторожность с этим классом лекарств также важна во время родов и при лечении пожилых пациентов. При очень высоких дозах также необходима осторожность для пациентов с почечной недостаточностью.[10]
Мониторинг
Клиницисты должны посоветовать пациенту, как принимать лекарство в правильной дозировке. Для этого класса препаратов нет рекомендуемых рутинных контрольных тестов. Серьезные побочные эффекты бронходилататоров включают бронхоспазм, реакции гиперчувствительности, гипертонию, гипотензию, остановку сердца, гипокалиемию и гипергликемию. Антихолинергические препараты коррелируют с сухостью во рту, запорами, задержкой мочи и делирием. Если пациент считает, что он испытывает какие-либо из этих симптомов или общий дискомфорт после приема этого лекарства, он должен быть осмотрен персоналом скорой помощи. В частности, пациент, постоянно принимающий бета-2-агонисты короткого действия, рискует не получить такого же облегчения от своего лекарства, как когда-то. Это явление называется подавлением рецепторов. Это происходит потому, что часть целевых рецепторов в конечном итоге инактивируется организмом из-за чрезмерного использования. Поскольку доступно меньшее количество рецепторов, на которые может воздействовать этот класс лекарств, происходит менее чем адекватное облегчение симптомов. Затем для достижения того же результата требуются более высокие дозы.[9]
Антихолинергические препараты коррелируют с сухостью во рту, запорами, задержкой мочи и делирием. Если пациент считает, что он испытывает какие-либо из этих симптомов или общий дискомфорт после приема этого лекарства, он должен быть осмотрен персоналом скорой помощи. В частности, пациент, постоянно принимающий бета-2-агонисты короткого действия, рискует не получить такого же облегчения от своего лекарства, как когда-то. Это явление называется подавлением рецепторов. Это происходит потому, что часть целевых рецепторов в конечном итоге инактивируется организмом из-за чрезмерного использования. Поскольку доступно меньшее количество рецепторов, на которые может воздействовать этот класс лекарств, происходит менее чем адекватное облегчение симптомов. Затем для достижения того же результата требуются более высокие дозы.[9]
Токсичность
Если пациент использует бронхорасширяющее средство и испытывает какие-либо из описанных побочных эффектов, ему следует немедленно обратиться за медицинской помощью. Эти эффекты включают, среди прочего, затрудненное дыхание, лихорадку/озноб, снижение диуреза, тошноту или рвоту, тремор или судороги. Врач может измерить жизненно важные органы пациента в отделении неотложной помощи и взять образец крови для выявления каких-либо нарушений электролитного баланса.[11] Оттуда у пациента может быть консервативное лечение. Если необходимы более инвазивные вмешательства, пациентам можно начать со стандартной капельницы с физиологическим раствором или дать калий для пополнения запасов. В тяжелых случаях может потребоваться интубация для защиты и контроля проходимости дыхательных путей. Если у пациента есть подозрение на токсический эпизод, вызванный антихолинергическим средством, физостигмина салицилат является вариантом для быстрого купирования симптомов [12].
Эти эффекты включают, среди прочего, затрудненное дыхание, лихорадку/озноб, снижение диуреза, тошноту или рвоту, тремор или судороги. Врач может измерить жизненно важные органы пациента в отделении неотложной помощи и взять образец крови для выявления каких-либо нарушений электролитного баланса.[11] Оттуда у пациента может быть консервативное лечение. Если необходимы более инвазивные вмешательства, пациентам можно начать со стандартной капельницы с физиологическим раствором или дать калий для пополнения запасов. В тяжелых случаях может потребоваться интубация для защиты и контроля проходимости дыхательных путей. Если у пациента есть подозрение на токсический эпизод, вызванный антихолинергическим средством, физостигмина салицилат является вариантом для быстрого купирования симптомов [12].
Улучшение результатов медицинской бригады
Бронходилататоры назначаются практикующей медсестрой, фельдшерами, поставщиком первичной медико-санитарной помощи, терапевтом, клиницистом отделения неотложной помощи и другими. Любой, кто назначает эти препараты, должен информировать пациента о возможных побочных эффектах, которые могут включать антихолинергические симптомы, а также сердечные симптомы. Пациенты должны быть проинформированы, когда им следует вернуться к врачу при появлении этих симптомов. В целом бронходилататоры безопасны при правильном назначении и применении и могут значительно улучшить качество жизни пациентов с астмой.
Любой, кто назначает эти препараты, должен информировать пациента о возможных побочных эффектах, которые могут включать антихолинергические симптомы, а также сердечные симптомы. Пациенты должны быть проинформированы, когда им следует вернуться к врачу при появлении этих симптомов. В целом бронходилататоры безопасны при правильном назначении и применении и могут значительно улучшить качество жизни пациентов с астмой.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Perez-Padilla R, Menezes AMB. Хроническая обструктивная болезнь легких в Латинской Америке. Энн Глоб Здоровье. 22 января 2019 г .: 85 (1) [Бесплатная статья PMC: PMC7052319] [PubMed: 30741508]
- 2.
Альмешари М.А., Алобаиди Нью-Йорк, Сапей Э., Усмани О., Стокли Р.А., Стокли Дж.А. Реакция малых дыхательных путей на бронходилататоры у взрослых с астмой или ХОБЛ: систематический обзор.
 Int J Chron Obstruct Pulmon Dis. 2021;16:3065-3082. [Бесплатная статья PMC: PMC8593205] [PubMed: 34795479]
Int J Chron Obstruct Pulmon Dis. 2021;16:3065-3082. [Бесплатная статья PMC: PMC8593205] [PubMed: 34795479]- 3.
Корхей Дж.Л. [ВЛИЯНИЕ исследования ХОБЛ]. Преподобный Мед Льеж. 2019 Январь; 74 (1): 54-60. [PubMed: 30680975]
- 4.
Лекарства от кашля. Med Lett Drugs Ther. 2018 17 декабря; 60 (1562): 206-208. [PubMed: 30625123]
- 5.
Шарма С., Хашми М.Ф., Чакраборти Р.К. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 18 августа 2022 г. Лекарства от астмы. [PubMed: 30285350]
- 6.
Maes A, DePetrillo P, Siddiqui S, Reisner C, Dorinsky P. Фармакокинетика технологии доставки косуспензии Будесонид/гликопирроний/формотерола фумарат дигидрат (BGF MDI) и будесонид/формотерола фумарат дигидрат (BFF MDI) Комбинации с фиксированными дозами по сравнению с активным контролем: фаза 1, рандомизированное перекрестное исследование с однократной дозой у здоровых взрослых.
 Clin Pharmacol Drug Dev. 2019 февраль;8(2):223-233. [Бесплатная статья PMC: PMC6585691] [PubMed: 29
Clin Pharmacol Drug Dev. 2019 февраль;8(2):223-233. [Бесплатная статья PMC: PMC6585691] [PubMed: 290]
- 7.
Ханания Н.А., Сетхи С., Колтун А., Уорд Дж.К., Спантон Дж., Нг Д. Долгосрочная безопасность и эффективность ингаляционного раствора формотерола фумарата у пациентов с ХОБЛ средней и тяжелой степени. Int J Chron Obstruct Pulmon Dis. 2019;14:117-127. [Статья бесплатно PMC: PMC6311322] [PubMed: 30643398]
- 8.
Feng JF, Ding GR, Xie YZ, Zhao D, Wang X. Эффективность комбинации будесонида/формотерола и тиотропия для лечения китайских пациентов с хроническая обструктивная болезнь легких. Медицина (Балтимор). 2018 июн;97(22):e10841. [Бесплатная статья PMC: PMC6393098] [PubMed: 29851792]
- 9.
Нанда А., Баптист А.П., Дивекар Р., Парих Н., Сеггев Дж.С., Юсин Дж.С., Ниенхуйс С.М. Астма у пожилых людей. Дж Астма. 2020 март; 57 (3): 241-252. [PubMed: 30656998]
- 10.
Чанг К.Ф. Лечение тяжелой астмы у взрослых: уроки рекомендаций ERS/ATS.

