В инкубационном периоде в организме происходят следующие процессы
Иммунная система сталкивается с неизвестной ей до сего момента инфекцией и не может сразу начать бороться с ней, вирус начинает активно размножаться, его количество в организме быстро растет. Разным организмам требуется различное время для идентификации вируса и начала выработки нужных антител, но в большинстве случаев антитела к ВИЧ начинают активно вырабатываться через 10-12 дней после заражения, что приводит к уничтожению большого количества вирусов. В первую очередь уничтожаются вирусы, “плавающие” в крови и не успевшие внедриться в клетки. В результате количество вируса в организме значительно снижается. Именно с этими процессами связано появление и неожиданное исчезновение симптомов, похожих на острую респираторную инфекцию.
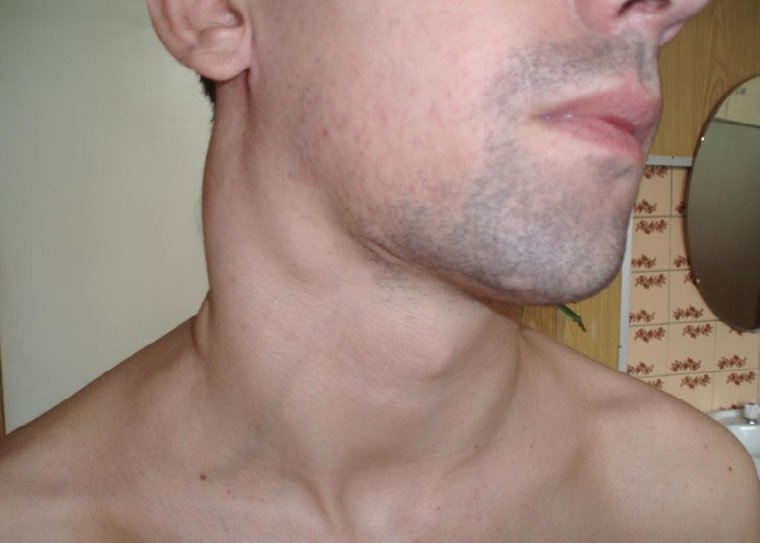
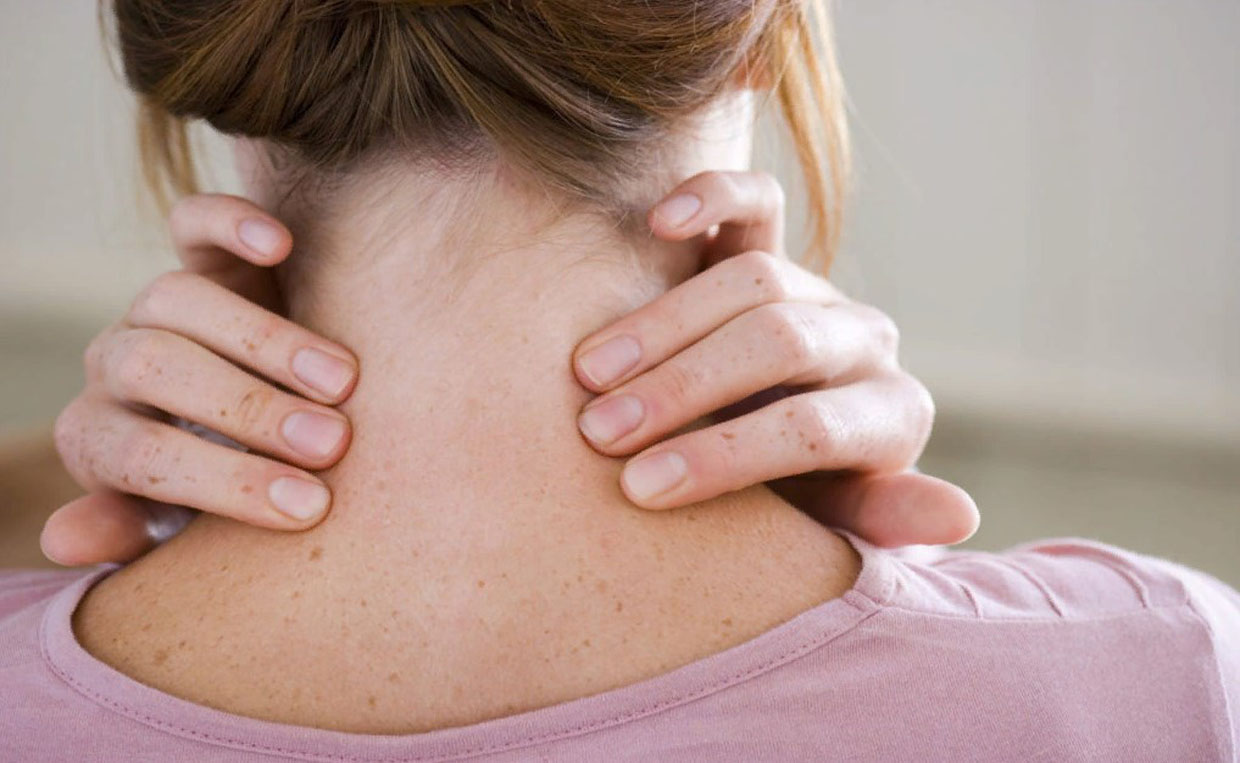
После заражения ВИЧ человек еще долгое время — от 2 до 10-12 лет — может чувствовать себя совершенно здоровым. Все это время инфицированный ВИЧ будет выглядеть нормально, и оставаться вполне дееспособным физически. Период, когда человек уже инфицирован ВИЧ, но у него нет никаких значительных симптомов, называется латентным или “бессимптомным”. В этой стадии единственным признаком ВИЧ- инфекции является распространенная лимфаденопатия — увеличение 2-3 лимфоузлов в различных местах на теле ВИЧ-позитивного человека (обычно, набухают и пальпируются шейные, надключичные, подключичные и подмышечные лимфатические узлы). Такая лимфаденопатия обусловлена тем, что с течением времени количество вируса в организме медленно растет. Постоянное присутствие вируса держит иммунитет в постоянном напряжении. Вирус поражает все новые и новые CD4+ клетки и нарушает оболочки других клеток организма. Чем больше становится вирусов, чем больше поражается CD4+ клеток, тем больше сил организм тратит на борьбу с инфекцией.
 Снижается число вырабатываемых новых CD4+ клеток, а с ними снижается количество антител к ВИЧ. В результате у клеток «киллеров» остается все меньше возможности уничтожить вирус. Так как CD 4 клетки нужны для борьбы со всеми инфекциями, у организма снижается возможность в противостоять заболеваниям, начинает развиваться иммунодефицит, который приводит к стадии вторичной болезни со следующими симптомами (симптом — это какой-либо отдельный признак (проявление) заболевания.
Снижается число вырабатываемых новых CD4+ клеток, а с ними снижается количество антител к ВИЧ. В результате у клеток «киллеров» остается все меньше возможности уничтожить вирус. Так как CD 4 клетки нужны для борьбы со всеми инфекциями, у организма снижается возможность в противостоять заболеваниям, начинает развиваться иммунодефицит, который приводит к стадии вторичной болезни со следующими симптомами (симптом — это какой-либо отдельный признак (проявление) заболевания.В терминальной стадии ВИЧ- инфекции или в стадии СПИДа человек становится беззащитным не только перед обычными инфекциями, как грипп или дизентерия, но также перед бактериями и вирусами, которые ранее не могли вызвать заболевания, так как иммунная система не позволяла им размножаться в большом количестве. Инфекции, которые при здоровой иммунной системе не приносили вреда организму, на фоне иммунодефицита вызывают серьезные болезни, которые называются оппортунистическими (в переводе с латинского языка “оппортунистические” означает “использующие случай»).
Наиболее распространенные оппортунистические инфекции и заболевания:
- пневмоциста карини — вызывает тяжелую пневмонию;
- цитомеголовирус (ЦМВ) — вызывает поражения глаз, слизистых оболочек и нервных клеток, что приводит к потере зрения, язвам внутренних органов и нарушениям деятельности мозга;
герпетическая инфекция- поражает слизистые и кожные покровы, приводит к значительным изъязвлениям на внутренних органах и коже;
туберкулез — развиваясь чаще всего в легких, при иммунодефиците может проникать в различные ткани и органы и вызывать там значительные разрушения;
различные грибки — поражают кожу и слизистые оболочки, приводят к значительным изъязвлениям внутренних органов и кожи, особенно значимые поражения, могут быть во рту и желудочно-кишечном тракте;
саркома Капоши — рак стенок кровеносных сосудов (еще ее называют раком кожи, что не верно).
 Эта опухоль может развиться в любой части тела, но самое главное — она может нанести человеку значительные физические уродства. Часто она проявляется в значительных по размеру темно-вишневых или коричневых бляшках на коже, которые со временем переходят в глубокие язвы.
Эта опухоль может развиться в любой части тела, но самое главное — она может нанести человеку значительные физические уродства. Часто она проявляется в значительных по размеру темно-вишневых или коричневых бляшках на коже, которые со временем переходят в глубокие язвы.
ВСЯ ИНФОРМАЦИЯ О ВИЧ/СПИД – Управа муниципального района «Барятинский район»
ВСЯ ИНФОРМАЦИЯ О ВИЧ/СПИД
Что такое ВИЧ-инфекция?
ВИЧ-инфекция – болезнь, вызванная вирусом иммунодефицита человека (ВИЧ).
Это антропонозное* инфекционное хроническое (т.е. пожизненное) заболевание, характеризующееся специфическим поражением иммунной** системы организма, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (т.е. СПИДа – это последняя стадия ВИЧ-инфекции).
ВИЧ-инфекция сопровождается развитием оппортунистических заболеваний*** и вторичных злокачественных новообразований (т.е. опухолей).
Антропонозное* – передается только от человека к человеку.
Иммунная система** – защитная система организма.
Оппортунистические заболевания***
СПИД – синдром приобретенного иммунодефицита, является последней стадией ВИЧ-инфекции, это состояние, развивающееся на фоне ВИЧ-инфекции и характеризующееся появлением одного или нескольких заболеваний, отнесенных к СПИД-индикаторным (например, ряд опухолей или оппортунистических заболеваний).
Механизмы и факторы передачи ВИЧ
- Любые виды половых контактов (как гомо-, так и гетеросексуальные) – незащищенные (т.е. без презерватива), случайные и беспорядочные половые связи.
- Контакт слизистой или раневой поверхности с инфицированной кровью.

- Вертикальный путь передачи ВИЧ (инфицирование ребенка от ВИЧ-инфицированной матери: во время беременности, в родах и при грудном вскармливании).
- Немедицинские инвазивные процедуры: нанесение татуировок, маникюр и педикюр нестерильным инструментарием.
- Приготовление и внутривенное введение наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов).
- Переливание ВИЧ-инфицированной крови или ее компонентов.
- Пересадка инфицированных ВИЧ органов и тканей.
- Использование донорской спермы или донорского грудного молока от ВИЧ-инфицированных доноров.
- Через медицинский инструментарий для парентеральных вмешательств, эндоскопических процедур, через иные изделия медицинского назначения, контаминированные (т.е. зараженные) ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
- Употребление любых наркотиков (в том числе таблетки, спайсы, «соли») приводит к изменению поведения человека – совершаются необдуманные поступки, возможны случайные половые контакты и, как следствие, – заражение ВИЧ/СПИД половым путем.
Как защитить себя от ВИЧ/СПИД:
- Храните верность своему половому партнеру.
- Избегайте случайных и беспорядочных половых связей.
- При каждом половом контакте используйте презерватив.
- Скажите «нет!» наркотикам.
Внутривенное введение наркотика – один из способов заражения ВИЧ/СПИД, употребление наркотика иным путем (спайс, соль, таблетки и др.) или алкоголя способствует неадекватному восприятию действительности, растормаживает поведение, снижает самоконтроль, что нередко приводит к случайным половым связям и заражению ВИЧ уже половым путем. - Используйте только индивидуальные бритвенные и маникюрные принадлежности, зубные щетки.
- Ежегодно проходите обследование на инфекции, передающиеся половым путем, ВИЧ-инфекцию, вирусные гепатиты В и С, особенно перед вступлением в брак и планируемым рождением ребенка.
- При появлении первых признаков нездоровья (сыпь на коже, выделения из половых органов, повышение температуры, увеличение лимфоузлов и др.) проконсультируйтесь с терапевтом, урологом, дерматовенерологом.
- Женщины, посещайте гинеколога ежегодно!
ВИЧ/СПИД НЕ ПЕРЕДАЕТСЯ:
Клиническое течение ВИЧ-инфекции без применения антиретровирусной терапии
1. Инкубационный период
Инкубационный (скрытый) период при ВИЧ-инфекции – это период от момента заражения до ответа организма на внедрение вируса (появление клинической симптоматики или выработки антител* к вирусу) составляет, как правило, 2–3 недели, но может затягиваться до 3–8 месяцев, иногда до 12 месяцев.
В данном периоде у инфицированного в крови антитела к ВИЧ не обнаруживаются, в связи с чем, возрастает риск передачи от него инфекции, в том числе во внутрибольничных очагах и при переливании крови и ее компонентов.
Антитела*- белковые соединения плазмы крови, препятствующие размножению микроорганизмов и нейтрализующие выделяемые ими токсические вещества.
2. Острая ВИЧ-инфекция.
У 30–50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями:
Все эти симптомы проявляются на фоне высокой вирусной нагрузки (т.е. когда много вируса-ВИЧ в крови) в разных сочетаниях и имеют разную степень выраженности.
В редких случаях уже на этой стадии могут развиваться тяжелые вторичные заболевания (см. ниже), приводящие к гибели пациентов.
В данном периоде возрастает частота обращаемости ВИЧ-инфицированных в медицинские организации; риск передачи ВИЧ-инфекции – очень высокий в связи с большим количеством вируса в крови.
Лимфаденопатия* – увеличенные лимфоузлы при ВИЧ/СПИД, чаще 2- 3 группы: на шее, надключичные и подмышечные лимфоузлы, лимфаденопатия держится обычно при ВИЧ-инфекции более 3-х месяцев.
Миалгии и артралгии** – мышечные и суставные боли.
3. Субклиническая стадия ВИЧ-инфекции.
Продолжительность субклинической стадии в среднем составляет 5–7 лет (от 1 до 8 лет, иногда более, это зависит от исходного уровня здоровья человека до заражения ВИЧ-инфекцией и от того, какой образ жизни он ведет), клинические проявления, кроме лимфаденопатии, обычно отсутствуют.
В этой стадии при отсутствии ярких проявлений заболевания ВИЧ-инфицированный длительно является источником заражения для окружающих.
Во время субклинического периода продолжается размножение ВИЧ в организме человека и снижается количество CD4 лимфоцитов* в крови, развивается иммунодефицит (снижение защитных сил организма).
CD4 клетки* – это вид лимфоцитов крови (белых кровяных телец). Они являются важной частью иммунной системы – первыми атакуют разных возбудителей болезней.
Именно эти клетки распознают ВИЧ, проникший в организм человека, ВИЧ размножается в клетках крови CD4, уничтожая их, человек становится беззащитен для многих инфекций (состояние тяжелого иммунодефицита).
4. Стадия вторичных заболеваний.
На фоне нарастающего иммунодефицита появляются вторичные заболевания (инфекционные и онкологические), человек страдает от инфекций вирусной, бактериальной, грибковой природы. Эти вторичные заболевания сначала протекают довольно благоприятно и купируются обычными терапевтическими средствами. Первоначально – это преимущественно поражения кожи и слизистых, затем появляются органные и генерализованные (страдают разные органы) поражения, приводящие к смерти пациента (например, пневмонии).
Почему так важно человеку знать, инфицирован он
вирусом иммунодефицита или нет?
Чем раньше установлен диагноз «ВИЧ-инфекция», тем более
своевременно можно предотвратить дальнейшее
распространение этого социально-опасного заболевания и
начать проведение противовирусной (антиретровирусной)
терапии (см. ниже).
ниже).
Антиретровирусная терапия (АРТ) – это этиотропная терапия ВИЧ-инфекции.
Этиотропная терапия – значит направленная на причину заболевания, на сам вирус иммунодефицита человека (ВИЧ).
На современном этапе АРТ не позволяет полностью элиминировать ВИЧ из организма больного (т.е. не может уничтожить вирус), но останавливает размножение вируса, что приводит к восстановлению иммунитета человека, предотвращению развития и регрессу вторичных заболеваний, сохранению или восстановлению трудоспособности пациента и предотвращению его гибели, улучшается качество жизни ВИЧ-инфицированного.
Эффективная противовирусная (антиретровирусная = АРТ) терапия одновременно является и профилактической мерой, снижающей опасность пациента как источника инфекции, уменьшает риск передачи заболевания другим лицам!
АРТ предотвращает передачу ВИЧ от беременной женщины к плоду и позволяет родить здоровых детей ВИЧ-инфицированным родителям!
Как узнать, есть ВИЧ в организме или нет?
Порядок освидетельствования (обследования) на ВИЧ-инфекцию
- Определить, есть ВИЧ в организме или нет, можно, только если сдать анализ крови на ВИЧ-инфекцию!
- Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ/СПИД и вирусных антигенов (ИФА – иммуноферментный анализ и ПЦР – полимеразная цепная реакция).
- Освидетельствование на ВИЧ-инфекцию (т.е. анализ крови на ВИЧ/СПИД) проводится добровольно, за исключением случаев, когда такое освидетельствование является обязательным, например, для работников лабораторий, СПИД-центров, военнослужащих и т.д. (СП 3.1.5. 2826-10).
- По желанию освидетельствуемого лица добровольное тестирование на ВИЧ может быть анонимным, то есть, не нужен паспорт (ФИО освидетельствуемого не указываются).
- Освидетельствование на ВИЧ-инфекцию (в том числе и анонимное) осуществляется в медицинских учреждениях всех форм собственности с письменного информированного согласия пациента в условиях строгой конфиденциальности, а в случае обследования несовершеннолетних в возрасте до 14 лет – с согласия его законного представителя.

- Освидетельствование проводится с обязательным дотестовым консультированием (включает основные положения, касающиеся обследования на ВИЧ, определение индивидуальных факторов риска инфицирования) и послетестовым консультированием (сообщается результат тестирования, даются рекомендации по дальнейшей тактике тестирования, предоставляется информация о путях передачи ВИЧ и способах защиты от заражения ВИЧ, о видах помощи, доступных для инфицированного ВИЧ). Консультирование проводит медицинский работник.
- Результаты исследования по телефону никогда не сообщаются!
- Выдача официального документа о наличии или об отсутствии ВИЧ-инфекции у освидетельствуемого лица осуществляется только учреждениями государственной системы здравоохранения.
ВИЧ-статус – что это?
Это реакция у людей на лабораторные тесты к вирусу иммунодефицита (ВИЧ).
Определить свой ВИЧ-статус (т.е. узнать – есть ВИЧ в организме или нет) очень просто – сдать анализ крови на ВИЧ. Кровь забирается из вены, независимо от приема пищи, стерильным одноразовым инструментарием, в соответствии с законодательством РФ строго конфиденциально, добровольно, возможно анонимно и бесплатно с обязательным дотестовым консультированием врачом. В рамках консультирования врач объясняет суть анализа на ВИЧ, отвечает на вопросы гражданина. Длительность всей процедуры – 3-5 минут.
ВИЧ-Статус может быть отрицательным и положительным.
У одного человека есть вирус иммунодефицита в организме – это положительный ВИЧ-статус, у другого – отсутствует, следовательно, это – отрицательный ВИЧ-статус.
При установлении ВИЧ-отрицательного статуса рекомендуется повторять обследование с периодичностью – не менее 1 раза в год, а при наличии факторов риска – даже чаще.
Если выявляется ВИЧ-положительный статус, человек обязательно должен приехать в СПИД-центр, чтобы получить консультацию врача и пройти дообследование.
Диагноз ВИЧ-инфекции, установленный на основании комплекса эпидемиологических данных, результатов клинического обследования и лабораторных исследований, сообщается пациенту врачом СПИД-центра, пациент письменно уведомляется о выявлении ВИЧ-инфекции, дальнейшую тактику ведения пациента определяет врач СПИД-центра.
В случае выявления ВИЧ у несовершеннолетних в возрасте до 18 лет уведомляются их родители или законные представители.
Если у человека выявлена ВИЧ-инфекция…
С каждым пациентом при выявлении ВИЧ-инфекции работает бригада специалистов СПИД-центра.
Врачи-эпидемиологи выясняют, где и при каких обстоятельствах могло произойти заражение, выявляют всех контактных лиц, обследуют их.
Психологи помогают человеку пережить этот сложный момент, так как узнать об инфицировании ВИЧ-инфекции – крайне стрессовая ситуация и человеческие реакции бывают разные; в СПИД-центре работает «равный консультант», т.е. человек, у которого ВИЧ-инфекция, он помогает принять этот диагноз другим, объясняет, как дальше с этим жить.
Каждого вновь выявленного ВИЧ-инфицированного консультирует юрист. Пациенту объясняются его права и ответственность, в том числе уголовная, например при постановке другого лица в угрозу заражения ВИЧ-инфекцией.
ВИЧ-инфицированные имеют право на труд, как любые другие граждане РФ, в соответствии с Конституцией.
В СПИД-центре осуществляется добровольная пожизненная диспансеризация ВИЧ-инфицированных.
Каждый пациент наблюдается врачом-инфекционистом, регулярно, не менее 2-х раз в год и по показаниям обследуется, в том числе исследуется вирусная нагрузка (т.е. сколько вируса иммунодефицита – ВИЧ – в крови), состояние иммунитета, обязательно проводится обследование на туберкулез (это заболевание очень часто сопровождает ВИЧ-инфекцию), у женщин – гинеколог. Все это – бесплатно в соответствии с законодательством РФ.
Так же, если необходимо, ВИЧ-инфицированные получают бесплатное противовирусное лечение под наблюдением своего врача-инфекциониста, проводится контроль за эффективностью лечения (анализы).
Все больше женщин репродуктивного возраста вовлекается в эпидемию ВИЧ, все больше рождается детей у ВИЧ-инфицированных родителей.
При выявлении ВИЧ у беременной, она наблюдается у гинеколога не только женской консультации, но и СПИД-центра, получая бесплатно специальные препараты для профилактики передачи ВИЧ ее ребенку, затем женщина в родах так же получает профилактические препараты, потом их дают новорожденным. Только так можно защитить ребенка от ВИЧ-инфекции.
Для исключения внутриутробного заражения ВИЧ-инфекцией каждого новорожденного обследуют на ВИЧ (полимеразная цепная реакция, ПЦР-исследование) в первые 72 часа после родов.
Новорожденный должен находиться на искусственном вскармливании, так как через грудное молоко происходит заражение ВИЧ.
В течение 1,5 лет детей наблюдает педиатр СПИД-центра, если все хорошо, ребенок здоров, то его снимают с учета.
Из более 500 детей, появившихся на свет в нашей области у ВИЧ-инфицированных матерей, только 4% инфицированы ВИЧ.
Как произошло заражение детей от матерей с ВИЧ?
- необоснованные отказы матерей от проведения профилактического лечения
- беременные не принимали уже выданные врачом лекарственные препараты…
- некоторые будущие мамы отрицали наличие у себя ВИЧ-инфекции и тоже не принимали лекарственные препараты
- отдельные беременные поздно встали на диспансерный учет к гинекологу в консультацию, следовательно, несвоевременно узнали, что инфицированы ВИЧ
- некоторые беременные вообще не наблюдались в женских консультациях…
Что делать, чтобы заражение ребенка не произошло?
- обследование пары (муж и жена) на ВИЧ/СПИД перед планируемым зачатием,
- ранняя явка беременной в женскую консультацию, постановка на диспансерный учет к гинекологу и обследование на ВИЧ (проводится всем беременным дважды – в первом и третьем триместре),
- обследование на ВИЧ полового партнера беременной,
- при выявлении ВИЧ у беременной – ее диспансерное наблюдение в СПИД-центре гинекологом и проведение полного курса химиопрофилактики передачи ВИЧ/СПИД от матери ребенку,
- отказ от кормления грудью новорожденного (возможно только искусственное вскармливание!).

Очень важно обследоваться на ВИЧ парам, решившим вступить в брак и тем, кто планирует рождение ребенка (будущим мама и папам), а во время беременности – следовать рекомендациям врача!
Контактная информация по вопросам, касающимся ВИЧ-инфекции, вирусных гепатитов В и С, других инфекционных заболеваний:
Федеральный научно-методический Центр по профилактике и борьбе со СПИД
- Москва, 105275, Семеновский пассаж, 8-я Соколиной Горы ул., д. 15,
- адрес сайта: http://www.hivrussia.org;
- тел.: 8(495) 366-05-18, 365-30-09
- телефон горячей линии: 8 (495) 366-62-38
Нормативно-правовые акты по ВИЧ/СПИД
- Закон РФ от 30.03.95 № 38-ФЗ «О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)»;
- Закон РФ от 30.03.1999г. № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения»;
- Постановление Правительства РФ от 01.12.04 № 715 «Об утверждении перечня социально значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих»;
- Постановление Главного государственного санитарного врача Российской Федерации Онищенко Г.Г от 11.01.2011 № 1 Санитарно-эпидемиологические правила СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции»;
- Закон Калужской области от 08.12.2005 № 309 «О мерах социальной поддержке медицинских и фармацевтических работников организаций здравоохранения, находящихся в ведении Калужской области».
- Постановление Губернатора Калужской области от 29.12.2008 № 387 «Об основных направлениях деятельности по противодействию распространению ВИЧ-инфекции на территории Калужской области».
- Постановление Губернатора Калужской области от 12.08.2009 № 261 «О поддержке подростково-молодежного волонтерского движения по профилактике наркомании и ВИЧ/СПИДа на территории Калужской области».
- Приказ Министерства здравоохранения Калужской области от 28.
 08.2009 № 641 «О порядке проведения освидетельствования на ВИЧ-инфекцию в Калужской области».
08.2009 № 641 «О порядке проведения освидетельствования на ВИЧ-инфекцию в Калужской области». - Методические рекомендации «До- и послетестовое консультирование как профилактика передачи ВИЧ-инфекции» МР 3.1.5.0076/1-13, утвержденными Главным государственным санитарным врачом РФ 20.08.2013г.
ВИЧ/СПИД. Ситуация в мире, в стране и в Калужской области.
ЭПИДЕМИОЛОГИЧЕСКАЯ СИТУАЦИЯ В МИРЕ, в России и в Калужской области.
Генерализованная лимфома, ассоциированная с ВИЧ-инфекцией | #08/18
Лимфомы относятся к редким злокачественным лимфопролиферативным заболеваниям. У больных с ВИЧ-инфекцией выявляются в основном неходжкинские лимфомы (НХЛ), которые регистрируются в 200–600 раз чаще, чем в общей популяции, и относятся к вторичным заболеваниям [1–4]. По гистологическим характеристикам выделяют 5 типов НХЛ: диффузная крупноклеточная В-лимфома, первичная экссудативная лимфома, первичная В-клеточная лимфома ЦНС, лимфома Беркитта и лимфогранулематоз [2]. Иммунобластную лимфому в абсолютном большинстве случаев выявляют у больных с ВИЧ-инфекцией при количестве CD4+ Т-лимфоцитов менее 100 клеток/мкл, с частотой 3% [1, 2, 4, 5]. В патогенезе имеет значение иммуносупрессия и наличие вируса Эпштейна–Барр, который выявляется у 50–80% пациентов [2, 6–9]. Основной симптом лимфом — увеличенные, уплотненные, малоподвижные и безболезненные лимфатические узлы. У большинства больных имеют место лихорадка, слабость, потеря массы тела, ночные поты. В зависимости от локализации процесса могут быть симптомы органных поражений (ЖКТ, ЦНС, печени, легких, костей и др.) [4]. Как правило, диагноз устанавливают на поздней стадии лимфомы. Основной критерий диагностики — гистологическое исследование биоптата костного мозга или лимфатического узла. Наиболее часто проводят дифференциальный диагноз с атипичным туберкулезом [2, 4]. Онкологический процесс у больных с ВИЧ-инфекцией быстро прогрессирует. Специфическая высокоактивная антиретровирусная терапия (ВААРТ) в сочетании с химиотерапией на ранних стадиях болезни может давать определенный положительный эффект. Развитие первичной лимфомы у больных, не получавших ВААРТ, свидетельствует о самом неблагоприятном прогнозе при этой патологии среди всех СПИД-индикаторных заболеваний [2].
Специфическая высокоактивная антиретровирусная терапия (ВААРТ) в сочетании с химиотерапией на ранних стадиях болезни может давать определенный положительный эффект. Развитие первичной лимфомы у больных, не получавших ВААРТ, свидетельствует о самом неблагоприятном прогнозе при этой патологии среди всех СПИД-индикаторных заболеваний [2].
В г. Новокузнецке уровень заболеваемости ВИЧ-инфекцией составляет 216,3 на 100 тыс. населения, показатель пораженности 1881 на 100 тыс. населения (по официальным данным за 2016 г.). Ежегодно в инфекционные отделения госпитализируется более 400 взрослых больных с ВИЧ-инфекцией, преимущественно на поздних стадиях заболевания. Вместе с тем мы наблюдали лишь 4 случая НХЛ.
Наблюдение 1. Больная Д., 41 год (рис. 1). Поступила в инфекционное отделение 07.04.15 с жалобами на слабость, повышение температуры тела до 39 °C, боль в горле и в области шеи. Заболела 25.03.15: лихорадка, боль в горле. 02.04 обратилась в поликлинику, осмотрена терапевтом и ЛОР-врачом, направлена на госпитализацию с диагнозом: лакунарная ангина, тяжелое течение. При поступлении хронические заболевания, употребление наркотиков, ВИЧ-статус отрицала, отмечала ангины 1–2 раза в год. Состояние средней степени тяжести, сознание ясное, положение активное. Т — 38,2 °C. Кожные покровы бледно-розовые, теплые. Слизистые зева ярко гиперемированы, слева миндалина значительно увеличена в объеме, почти сплошь покрыта гноем. Увеличены подчелюстные лимфоузлы. Шейные лимфоузлы слева увеличены до 2 см в диаметре, болезненные. Язык обложен, влажный. В легких и сердце без выраженной патологии, АД 110/70 мм рт. ст., пульс 74 уд./мин, ЧДД 18/мин. Живот мягкий, безболезненный, печень по краю реберной дуги, селезенка не увеличена. В гемограмме от 08.04 СОЭ 80 мм/ч, лейкоциты 7,7 × 109, П 11, С 59, Л 9, М 21, Тр 304 × 109, Эр 2,8 × 1012, гемоглобин 80 г/л. В биохимическом анализе крови билирубин 11,0 мкмоль/л, АСТ 58 ЕД/л, АЛТ 54 ЕД/л, амилаза 21 ЕД/л, общий белок 58 г/л, мочевина 5,7 ммоль/л. Из зева выделена культура Klebsiella pneumoniae и Streptococcus viridans. ЭКГ: синусовая тахикардия, без изменений в миокарде. Диагностический поиск включал обследование на дифтерию, туляремию, туберкулез. Лечение: инфузионная терапия — 1250,0 мл/сут, антибактериальная терапия: Амписид 3,0 × 3 раза/сут в/в кап., симптоматическая терапия, местное лечение. С 10.04 усиление антибактериальной терапии гентамицином 80,0 × 3 раза/сут в/м и доксициклином по 1,0 × 2 раза/сут.
Из зева выделена культура Klebsiella pneumoniae и Streptococcus viridans. ЭКГ: синусовая тахикардия, без изменений в миокарде. Диагностический поиск включал обследование на дифтерию, туляремию, туберкулез. Лечение: инфузионная терапия — 1250,0 мл/сут, антибактериальная терапия: Амписид 3,0 × 3 раза/сут в/в кап., симптоматическая терапия, местное лечение. С 10.04 усиление антибактериальной терапии гентамицином 80,0 × 3 раза/сут в/м и доксициклином по 1,0 × 2 раза/сут.
10.04 было выявлено, что больная ВИЧ-инфицированна, диагноз установлен в 2010 г., в марте 2015 г. уровень CD4+ составил 10 клеток. Назначенную ВААРТ не принимает. К 13.04 развились орофарингеальный кандидоз, хейлит, что потребовало назначения флуконазола. Состояние оставалось стабильным. Сохранялись лихорадка, лимфаденопатия, изменения в зеве, умеренно выраженная диарея. 15.04 состояние ухудшилось, присоединилась рвота до 5 раз. Зафиксировано резкое снижение ПТИ — 17,1%, повышение фибринолиза (360 мин), снижение общего белка (47 г/л) и альбумина (16 г/л) при нормальных показателях АЛТ (30,5 ЕД/л) и незначительном повышении АСТ (50,3 ЕД/л). Гипонатриемия (127,8), показатели кислотно-основного состава в пределах нормы (рН 7,43; РСО2 36,1; ВЕ 0,1; SBC 24,1). В дальнейшем, несмотря на лечение (трансфузия свежезамороженной плазмы, дезинтоксикаuионная терапия, цефтриаксон по 2,0 × 2 раза/сут в/в), усугублялась тяжесть состояния, нарастала полиорганная недостаточность, асцит, анемия. При сохранном состоянии сознания 21.04 в 23.25 произошла остановка сердечной деятельности, констатирована смерть.
При жизни также проведено обследование: рентгенография органов грудной клетки (ОГК) от 15.04 без патологии. УЗИ органов брюшной полости (ОБП) от 16.04: печень +3 см; асцита, увеличения абдоминальных л/узлов не выявлено. Желчный пузырь, поджелудочная железа, селезенка, почки без изменений. Кровь на стерильность многократно — отриц. Цитологическое исследование мазка с миндалин от 17.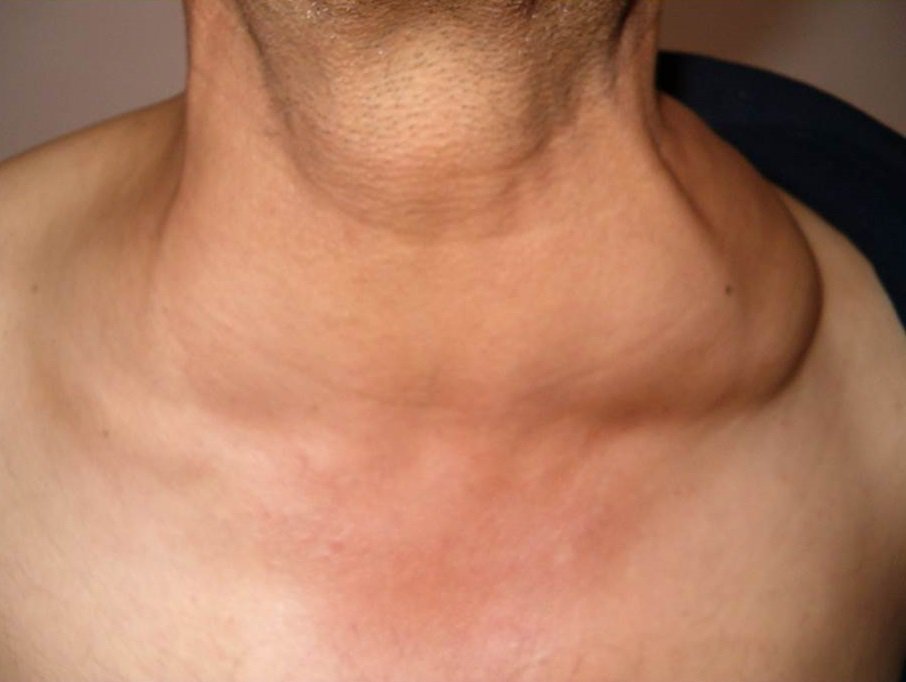 04: большое количество бациллярной флоры, клетки плоского эпителия с дегенерацией ядер; атипичные клетки в препарате не найдены. Мокрота на пневмоцисты от 16.04 отриц. В общем анализе крови 20.04 и 21.04 гиперлейкоцитоз (22,6 × 109, 21,7 × 109), прогрессирующая анемия (Эр 2,l × 1012), сдвиг лейкоформулы до промиелоцитов и атипичных клеток, тромбоцитопения (l33 × 109), снижение гематокрита до 0,19. Биохимический анализ крови от 20.04 без патологии. Протромбин по Квику 324,8, эуглобулиновый фибринолиз 360 мин.
04: большое количество бациллярной флоры, клетки плоского эпителия с дегенерацией ядер; атипичные клетки в препарате не найдены. Мокрота на пневмоцисты от 16.04 отриц. В общем анализе крови 20.04 и 21.04 гиперлейкоцитоз (22,6 × 109, 21,7 × 109), прогрессирующая анемия (Эр 2,l × 1012), сдвиг лейкоформулы до промиелоцитов и атипичных клеток, тромбоцитопения (l33 × 109), снижение гематокрита до 0,19. Биохимический анализ крови от 20.04 без патологии. Протромбин по Квику 324,8, эуглобулиновый фибринолиз 360 мин.
Посмертный диагноз: ВИЧ-инфекция, стадия вторичных заболеваний IVВ, фаза прогрессирования. Тяжелый сепсис. Полиорганная недостаточность. Грибковое поражение желудочно-кишечного тракта. Анемия сложного генеза. Нефропатия. Лимфаденопатия. Туберкулез лимфоузлов? Отек, набухание головного мозга. Отек легких.
При патологоанатомическом исследовании обнаружено диффузное поражение внутренних органов (легкие, печень, селезенка, сердце, надпочечники, почки) клетками типа лимфобластов, лимфоцитоподобных с большим количеством митозов, в том числе патологических. При бактериологическом исследовании крови из сердца и селезенки высеяна культура КIebsiella pneumoniae, что расценено как доказательство развития сепсиса. Непосредственная причина смерти — отек головного мозга. Патологоанатомический диагноз. Основной: ВИЧ-ассоциированная диффузная лимфома с поражением легких, печени, селезенки, сердца, надпочечников, почек. ВИЧ-ассоциированный сепсис. Осложнения: гепатоспленомегалия. Тяжелые дистрофические изменения всех внутренних органов. Отек головного мозга.
Данный пример свидетельствует о трудностях прижизненного установления диагноза лимфомы при ВИЧ-инфекции, о злокачественности лимфопролиферативного процесса с быстрым прогрессированием в сочетании с сепсисом и неблагоприятным исходом.
Наблюдение 2. Пациент С., 32 года, поступил в инфекционный стационар 20.06.2017 с жалобами на слабость, асимметрию лица, нарушение зрения. Заболел остро 7.06: появилось темное пятно перед правым глазом, осмотрен окулистом, диагноз: ретинит? Через 3 дня — онемение нижней губы, правой половины туловища, отек правой половины лица. На магнитно-резонансной томографии головного мозга от 09.06.2017 обнаружены гипер- и изоинтенсивные очаги в лобных и теменных долях, подкорковых ядрах предположительно сосудистого генеза, лимфаденопатия шеи. С 15.06 субфебрилитет до 37,7 °C. 19.06 усиление асимметрии лица. Анамнез жизни: наркомания, хронический гепатит С и ВИЧ-инфекция с 2012, ВААРТ принимает с 15.06.2017. СD4 31 кл.
Заболел остро 7.06: появилось темное пятно перед правым глазом, осмотрен окулистом, диагноз: ретинит? Через 3 дня — онемение нижней губы, правой половины туловища, отек правой половины лица. На магнитно-резонансной томографии головного мозга от 09.06.2017 обнаружены гипер- и изоинтенсивные очаги в лобных и теменных долях, подкорковых ядрах предположительно сосудистого генеза, лимфаденопатия шеи. С 15.06 субфебрилитет до 37,7 °C. 19.06 усиление асимметрии лица. Анамнез жизни: наркомания, хронический гепатит С и ВИЧ-инфекция с 2012, ВААРТ принимает с 15.06.2017. СD4 31 кл.
При поступлении состояние средней тяжести, в сознании, адинамичен. Определяются симптомы интоксикации. Гематомы на коже, умеренная гиперемия в зеве, обложен язык. АД 140/100 мм рт. ст., ЧСС 109. По внутренним органам патологии не выявлено; сомнительные менингеальные симптомы, парез верхней и нижней ветвей лицевого нерва справа. Заподозрен ВИЧ-ассоциированный энцефалит. В гемограмме тромбоцитопения (47 × 109), анемия (Эр 3,0 × 1012, Нв 74). Ликвор: Ц — 783 кл, Н — 93%, б — 1,65 г/л, Панди 3+. С 27.06 состояние ухудшилось, присоединился геморрагический синдром, тахикардия. Контрольная люмбальная пункция, ликвор: Ц — 1898, Н — 94%, б — 0,66 г/л. 28.09 проведена повторно магнитно-резонансная томография головного мозга: дополнительно выявлено изоинтенсивное образование в правом меккелевом пространстве, с распространением вдоль намета мозжечка, толщиной до 10 мм, патологически накапливающее контрастное вещество, 7-я пара черепно-мозговых нервов справа утолщена до 5 мм. Заключение: дифференцировать между лимфомой и менингеомой. 29.06 у больного появились позывы на рвоту; живот подвздут, стул «мелена». При проведении эзофагогастродуоденоскопии установлены синдром Меллори–Вейса, состоявшееся кровотечение, острые язвы желудка, эрозивный бульбит и дуоденит. УЗИ ОБП: гепатоспленомегалия, портальная гипертензия. На рентгенограмме ОГК пневмония слева. В гемограмме Эр 1,47 × 1012, Нв 49, Тр 20 × 109. Вечером 29.06 появилась одышка до 42/мин, признаки острой почечной недостаточности: олигоурия, возрастание азотистых шлаков. 30.06 состояние терминальное, в 19.30 констатирована смерть.
Вечером 29.06 появилась одышка до 42/мин, признаки острой почечной недостаточности: олигоурия, возрастание азотистых шлаков. 30.06 состояние терминальное, в 19.30 констатирована смерть.
Исследование ликвора: полимеразная цепная реакция на ЦМВ, ВЭБ, герпес отриц., бак. посев на м/фл., грибы — отриц. Исследование на КУМ мокроты, мочи, кала — отриц. Иммуноферментный анализ крови на токсоплазмоз (IgG+, IgМ-), ЦМВ (IgG+, IgМ-), грибы (IgМ-), сифилис — отриц. Кровь на стерильность и гемокультуру — отриц.
Посмертный диагноз: ВИЧ-инфекция, стадия вторичных заболеваний 1VВ. ВИЧ-ассоциированный менингит неуточненной этиологии. Лимфома головного мозга? Опухоль головного мозга? Осложнения: полиорганная недостаточность.
Патологоанатомический диагноз: ВИЧ-ассоциированная генерализованная мелкоклеточная лимфома с поражением головного мозга, легких, лимфатических узлов средостения, печени, почек, надпочечников, селезенки. Осложнения: опухолевая интоксикация. Глубокие дистрофические изменения внутренних органов.
Случай демонстрирует трудности прижизненного дифференциального диагноза лимфомы с другими поражениями ЦНС при ВИЧ-инфекции, быстрое прогрессирование болезни с генерализацией процесса, вовлечением ЦНС и неблагоприятным финалом.
Наблюдение 3. Пациентка Р., 45 лет (рис. 2). Находилась в инфекционном отделении с 23.10 по 26.11.2017 (34 дня). Жалобы при поступлении: слабость, лихорадка до 38,5–40 °C, покашливание. ВИЧ-инфекция выявлена в 2014 г., по данным имммунограммы, CD4 = 70 кл/мкл (апрель 2017). ВААРТ получала нерегулярно. Ухудшение самочувствия, лихорадку отмечает в течение 2 месяцев. При рентгенографии ОГК выявлено образование в верхнем средостении, и больная направлена в стационар. В анамнезе наркомания много лет, хронический гепатит С, узловатый зоб.
При первичном осмотре состояние средней тяжести, в сознании, положение активное. Пониженного питания. Кожа бледно-розовая, на голенях плотные инфильтраты 4–5 см, флюктуации нет. Периферические лимфоузлы не увеличены. В легких, сердце без патологии, печень до +3 см ниже реберной дуги. В динамике отмечались периодические подъемы температуры до 38,5–38,7 °C, увеличение печени и селезенки. Изменения при спиральной компьютерной томографии от 27.10.2017: в верхнем этаже переднего средостения с уровня апертуры грудной клетки выявляется дополнительное патологическое объемное образование гомогенной плотности, с относительно четким контуром, 47,4 × 54,3 мм, смещающее трахею влево. Увеличена группа паратрахеальных, параваскулярных, преваскулярных, прикорневых лимфоузлов с двух сторон до 16 мм по короткому радиусу. Пневмофиброз. Заключение: объемное образование переднего средостения. Дифференцировать с лимфомой, зобом щитовидной железы, липомой.
Периферические лимфоузлы не увеличены. В легких, сердце без патологии, печень до +3 см ниже реберной дуги. В динамике отмечались периодические подъемы температуры до 38,5–38,7 °C, увеличение печени и селезенки. Изменения при спиральной компьютерной томографии от 27.10.2017: в верхнем этаже переднего средостения с уровня апертуры грудной клетки выявляется дополнительное патологическое объемное образование гомогенной плотности, с относительно четким контуром, 47,4 × 54,3 мм, смещающее трахею влево. Увеличена группа паратрахеальных, параваскулярных, преваскулярных, прикорневых лимфоузлов с двух сторон до 16 мм по короткому радиусу. Пневмофиброз. Заключение: объемное образование переднего средостения. Дифференцировать с лимфомой, зобом щитовидной железы, липомой.
С 07.11 ухудшение состояния, боли в животе, отеки нижних конечностей, передней брюшной стенки, увеличение объема живота, снижение диуреза. В биохимическом анализе крови повышение креатинина (246,7–334,3 мкмоль/л) и мочевины (25,4 ммоль/л), метаболический ацидоз, по УЗИ ОБП — гепатоспленомегалия, асцит (07.11.2017), гидронефроз справа (11.11.2017). Предположен хронический вирус-ассоциированный гломерулонефрит, хроническая почечная недостаточность. В дальнейшем постепенная отрицательная динамика: нарастание отеков с распространением на лицо и руки, прогрессирование почечной недостаточности (в крови мочевина 30,18 ммоль/л, креатинин 376,6 мкмоль/л), с 23.11 присоединение дыхательной недостаточности, приведшие 26.11 к летальному исходу.
Общий анализ крови от 02.11.2017: СОЭ 60, Нв 80 г/л, Эр 2,6 ед/л, Л 4,5 ед/л, э 1%, ю 1%, п 17%, с 66%, лим 12%, мн 3%, тр 114,0 ед/л, гематокрит 0,23; от 24.11.2017 снижение тр — 21,0 ед/л. Многократное исследование крови на стерильность, грибы — отрицательно, исследование мокроты (24.10.2017 — пневмококк 105 КОЕ/мл), мочи, кала на ВК отрицательно. В иммунограмме от 25.10.2017 СД4 = 7 кл/мкл. Эхокардиография без патологии. Пациентке проводилась антибактериальная, гормональная, противогрибковая, диуретическая терапия, трансфузии свежезамороженной плазмы, эритромассы, ВААРТ.
Посмертный диагноз: ВИЧ-инфекция, IVВ стадия. ВИЧ-ассоциированный сепсис. Не исключается лимфома средостения. Осложнения: полиорганная недостаточность (печеночно-клеточная, почечная, дыхательная, цитопения). Застойная пневмония. Отек легких. Энцефалопатия сложного генеза. Отек головного мозга. Хронический вирусный гепатит С. Нефропатия. Анемия, тромбоцитопения.
Патологоанатомический диагноз. Основной: ВИЧ-ассоциированная диффузная крупноклеточная лимфома с поражением средостения, внутригрудных парааортальных лимфатических узлов, селезенки, почек, плевры, брюшины. Осложнения: отек легких. Отек головного мозга. Тяжелые дистрофические изменения внутренних органов. Сопутствующие: хронический вирусный гепатит С. Заключение: при патологоанатомическом исследовании у больной, страдающей ВИЧ-инфекцией, обнаружено диффузное поражение внутренних органов (селезенка, почки, внутригрудные и парааортальные лимфатические узлы, плевра, брюшина, средостение) крупными лимфоцитоподобными клетками с большим количеством митозов, в том числе патологических.
В данном случае объемное образование в средостении (предположительно лимфома) было обнаружено за 1 мес до летального исхода пациентки. Диагноз диффузной лимфомы, специфическое поражение других органов и систем были установлены только при патологоанатомическом исследовании.
Наблюдение 4. Пациент С., 30 лет (рис. 3). Госпитализирован в инфекционное отделение 28.09.2017 по поводу ВИЧ-инфекции IVБ стадии, фаза прогрессирования, двусторонняя полисегментарная пневмония, с жалобами на повышенную температуру, одышку, кашель, слабость. С 24.09.2017 лихорадка, одышка. По данным рентгенографии ОГК 28.09.2017 двусторонняя полисегментарная пневмония. Прогрессирование основного заболевания? Присоединение оппортунистической инфекции (пневмоцистоз, туберкулез)? Из анамнеза известно, что ВИЧ-инфекция выявлена в 2016 г., получает ВААРТ. СД4 = 400 кл (обследован в сентябре 2017 г.). Наркомания много лет, последний раз употреблял наркотики в июне 2017 г. Диагностирован хронический гепатит С без биохимичекой активности. С апреля 2017 г. появились увеличенные лимфоузлы шеи справа, лихорадка до 39,6 °C. Обследован в онкологическом диспансере, по результатам гистологического исследования установлен диагноз В-крупноклеточной лимфомы 3-й стадии с поражением периферических лимфоузлов, проведено 3 курса химиотерапии (доксорубицин, винкристин, ритуксимаб).
Диагностирован хронический гепатит С без биохимичекой активности. С апреля 2017 г. появились увеличенные лимфоузлы шеи справа, лихорадка до 39,6 °C. Обследован в онкологическом диспансере, по результатам гистологического исследования установлен диагноз В-крупноклеточной лимфомы 3-й стадии с поражением периферических лимфоузлов, проведено 3 курса химиотерапии (доксорубицин, винкристин, ритуксимаб).
При поступлении состояние тяжелое за счет интоксикации, в сознании, положение активное. Удовлетворительного питания. Кожные покровы телесного цвета. Лицо асимметрично, увеличение и деформация шеи справа (фото), опухоль диаметром 12–15 см (конгломерат лимфоузлов, отек мягких тканей). Отеков нет. Дыхание жесткое, 24/мин, сухие хрипы по всем легочным полям, справа влажные хрипы. АД 100/60 мм рт. ст., тоны сердца ясные, ритмичные, ЧСС 100/мин. Живот мягкий, безболезненный, печень на 3,5–4 см ниже реберной дуги, плотная. Селезенка у края ребер. В гемограмме СОЭ 52 мм/час, Эр 3,5 × 1012, Л 9,9 × 109, базофилы 2%, эозинофилы 4%, бласты 26%, промиелоциты 2%, миелоциты 2%, юные 4%, палочкоядерные 4%, сегментоядерные 2%, лимфоциты 42%, моноциты 14%, тромбоциты 94,5 × 109. В биохимическом анализе крови выявлены повышение печеночных ферментов (АЛТ/АСТ — 73,7/136,1 ЕД/л), азотистых шлаков (мочевина 14,08 ммоль/л, креатинин 146,6 мкмоль/л), снижение глюкозы (2,91 ммоль/л). По результатам исследования кислотно-основного состояния венозной крови — метаболические нарушения: рН 7,394, PCO2 29,1↓, PO2 36↓↓, BEb –6,2, BEecf –7,3,%SO2 c 69,9%. Спиральная компьютерная томография ОГК от 05.10.2017. Диффузно по всем легочным полям обоих легких симметрично, больше в прикорневой зоне выявляется альвеолярное поражение в виде пятнистого уплотнения по типу матового стекла, с частичным сохранением субплевральных участков легких. Дополнительно в обоих легких определяются одиночные разнокалиберные гиперденсивные очаги размером от 3 до 12 мм. Лимфатические узлы увеличены до 12 мм. Заключение: двусторонняя пневмоцистная пневмония. Очаговое поражение легких дифференцировать с метастатическим поражением, септической эмболией, очаговым туберкулезом. Туберкулез исключен при консультации фтизиатра. Проводилась дезинтоксикационная, антибактериальная (цефтриаксон, Хемомицин, Бисептол, ко-тримоксазол), противогрибковая (флуконазол), симптоматическая терапия. 02.10 носовое кровотечение, подкожные кровоизлияния на предплечьях. На фоне проводимой терапии с 09.10 наметилась положительная динамика, проявившаяся в уменьшении интоксикации, нормализации температуры, исчезновении одышки, улучшения физикальной картины в легких. Однако с 12.10 вновь лихорадка до 38,1 °C, усилился кашель со слизистой мокротой, появились множественные влажные хрипы в легких по всем полям. 15.10 с 20:00 стали нарастать признаки дыхательной недостаточности, в 22:00 произошла остановка сердечной деятельности и дыхания. Реанимационные мероприятия не эффективны, констатирована смерть.
Лимфатические узлы увеличены до 12 мм. Заключение: двусторонняя пневмоцистная пневмония. Очаговое поражение легких дифференцировать с метастатическим поражением, септической эмболией, очаговым туберкулезом. Туберкулез исключен при консультации фтизиатра. Проводилась дезинтоксикационная, антибактериальная (цефтриаксон, Хемомицин, Бисептол, ко-тримоксазол), противогрибковая (флуконазол), симптоматическая терапия. 02.10 носовое кровотечение, подкожные кровоизлияния на предплечьях. На фоне проводимой терапии с 09.10 наметилась положительная динамика, проявившаяся в уменьшении интоксикации, нормализации температуры, исчезновении одышки, улучшения физикальной картины в легких. Однако с 12.10 вновь лихорадка до 38,1 °C, усилился кашель со слизистой мокротой, появились множественные влажные хрипы в легких по всем полям. 15.10 с 20:00 стали нарастать признаки дыхательной недостаточности, в 22:00 произошла остановка сердечной деятельности и дыхания. Реанимационные мероприятия не эффективны, констатирована смерть.
Лабораторно в динамике в гемограмме установлено снижение гемоглобина и тромбоцитов, в биохимическом анализе, наряду с нормализацией печеночных и почечных показателей, возрастание ЛДГ до 1938,7 ЕД/л. Снижение протромбина по Квику до 57,2%. В мокроте 29.09 обнаружены пневмоцисты, выделена культура Candida albicans. Посевы крови и мочи отрицательны.
Посмертный диагноз. ВИЧ-инфекция IVБ-В, фаза прогрессирования. Пневмоцистная пневмония, тяжелое течение. В-крупноклеточная лимфома 3-й стадии с поражением периферических лимфоузлов. Осложнения: тяжелый сепсис. Полиорганная недостаточность. Эндотоксический шок. Отек легких. Энцефалопатия сложного генеза. Отек головного мозга. Нефропатия. Анемия сложного генеза. Хронический вирусный гепарит. Фон: наркомания.
Патологоанатомический диагноз. Основной: ВИЧ-асоциированная диффузная В-клеточная лимфома с поражением периферических, внутригрудных, парааортальных лимфатических узлов, селезенки, печени, почек, стенки желудка. Осложнения: отек легких. Отек головного мозга. Тяжелые дистрофические изменения внутренних органов. Сопутствующее заболевание: наркомания.
Осложнения: отек легких. Отек головного мозга. Тяжелые дистрофические изменения внутренних органов. Сопутствующее заболевание: наркомания.
В приведенном клиническом случае диагноз В-клеточной лимфомы был установлен при жизни, проводилась активная химиотерапия на фоне ВААРТ. Тем не менее прогрессирование онкологического процесса остановить не удалось.
Выводы
- В-клеточную лимфому целесообразно включать в круг дифференциального диагноза оппортунистических заболеваний при ВИЧ-инфекции.
- В-клеточная лимфома развивается, как правило, на поздних стадиях ВИЧ-инфекции, имеет быстро прогрессирующее течение с выраженным интоксикационным синдромом и вовлечением разных органов и систем, в том числе головного мозга.
- В-клеточная лимфома у больных с ВИЧ-инфекцией часто сочетается с другими оппортунистическими заболеваниями (в нашем наблюдении — с пневмоцистной пневмонией, грибковыми поражениями) и сопутствующей патологией (хронический гепатит С, наркомания).
- При выявлении В-клеточной лимфомы на поздней стадии ВИЧ-инфекции, даже на фоне ВААРТ и химиотерапии, прогноз неблагоприятный.
Литература
- ВИЧ-инфекция и СПИД: национальное руководство / Под ред. акад. РАМН В. В. Покровского. М.: ГЭОТАР-Медиа. 2013. 608 с.
- Барлетт Дж., Галлант Дж., Фам П. Клинические аспекты ВИЧ-инфекции. 2012. М.: Р. Валенm. 2012. 528 с.
- Покровский В. В., Юрин О. Г., Кравченко А. В., Беляева В. В., Ермак Т. Н., Канестри В. Г., Шахгильдян В. И., Козырина Н. В., Буравцова В. В., Нарсия Р. С., Хохлова О. Н., Покровская А. В., Ефремова О. С., Коннов В. В., Куимова У. А., Попова А. А. Национальные рекомендации по диспансерному наблюдению и лечению больных ВИЧ-инфекцией. Клинический протокол // Эпидемиология и инфекционные болезни. 2015. № 6 (Приложение).
- Пивник А. В., Туманова М. В., Серегин Н. В., Пархоменко Ю. Г., Тишкевич О.
 А., Ковригина А. М., Ликунов Е. Б. Лимфомы у ВИЧ-инфицированных больных: обзор литературы // Клиническая онкогематология. Обзоры. 2014. Т. 7. № 3.
А., Ковригина А. М., Ликунов Е. Б. Лимфомы у ВИЧ-инфицированных больных: обзор литературы // Клиническая онкогематология. Обзоры. 2014. Т. 7. № 3. - Покровский В. И., Лобзин Ю. В., Волжанин В. М., Белозеров Е. С., Буланьков Ю. И. Инфекции нервной системы с прогредиентным течением. СПб: ООО «Изд-во Фолиант», 2007. 264 с.
- Горейко Т. В., Калинина Н. М., Дрыгина Л. Б. Современные представления об иммунопатогенезе инфекции, вызванной вирусом Эпштейна–Барр // Инфекция и иммунитет. 2011. Т. 1. № 2. С. 121–130.
- Pagano J. S. Viruses and lymphomas // N. Eng. J. Med. 2002. Vol. 347. № 2. P. 78–79.
- Шахгильдян В. И., Ядрихинская М. С., Сафонова А. П., Домонова Э. А., Шипулина О. Ю., Альварес-Фигероа М. В., Долгова Е. А., Тишкевич О. А. Структура вторичных заболеваний и современные подходы к их лабораторной диагностике у больных ВИЧ-инфекцией // Эпидемиология и инфекционные болезни. Актуальные вопросы. 2015. № 1. С. 24–30.
- Yachie A., Kanegane H., Kasahara Y. Epstein-Barr virus-associated T-/natural killer cell lymphoproliferative diseases // Semin. Hematol. 2003. Vol. 40. № 2. P. 124–132.
З. А. Хохлова*, 1, доктор медицинских наук, профессор
Р. А. Гилева*
Т. В. Середа*, кандидат медицинских наук
Н. А. Николаева*, кандидат медицинских наук
А. П. Тишкина**
Л. Ю. Золотухина***
Ю. М. Кириллова***
* НГИУВ — филиал ФГБОУ ДПО РМАНПО МЗ РФ, Новокузнецк
** ГБУЗ КО НГКИБ № 8, Новокузнецк
*** ГБУЗ КО НГКБ № 29, Новокузнецк
1 Контактная информация: [email protected]
Генерализованная лимфома, ассоциированная с ВИЧ-инфекцией/ З. А. Хохлова, Р. А. Гилева, Т. В. Середа, Н. А. Николаева, А.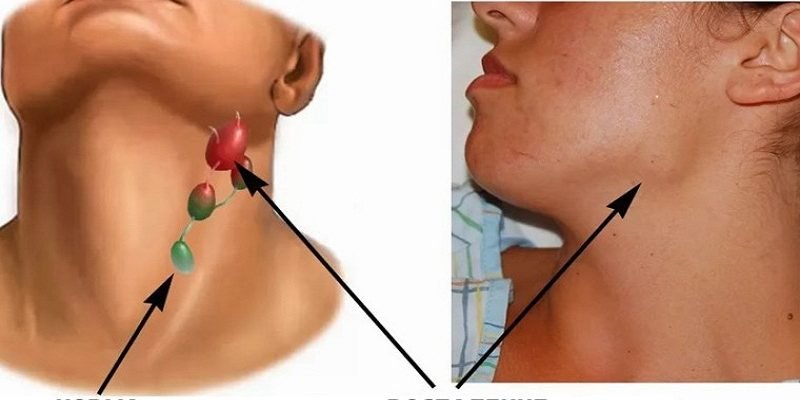 П. Тишкина, Л. Ю. Золотухина, Ю. М. Кириллова
П. Тишкина, Л. Ю. Золотухина, Ю. М. Кириллова
Для цитирования: Лечащий врач № 8/2018; Номера страниц в выпуске: 64-68
Теги: злокачественные лимфопролиферативные заболевания, кожа, вирусы, неблагоприятный прогноз
Какие изменения происходит в лимфатической системе при ВИЧ-инфекции?
Какие изменения происходит в лимфатической системе при ВИЧ-инфекции?
СПИД на сегодняшний день является одним из наиболее опасных заболеваний, которое поражает человека, ведь избавиться от него пока полностью невозможно. Но, несмотря на это, учёные старательно ищут способы исцеления от этого страшного недуга. Чтобы понять о заражении, следует знать первые признаки патологии. Одними из первых страдают лимфоузлы при ВИЧ. Какие же изменения происходят в этих структурах?
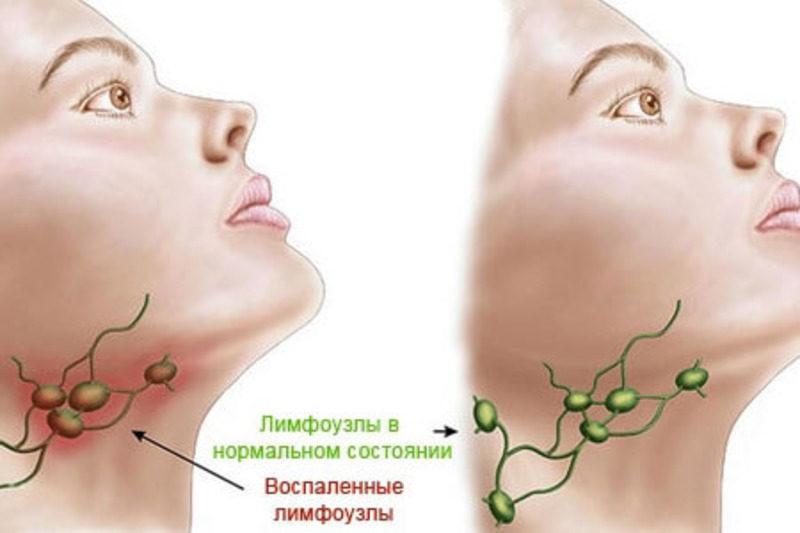
Лимфоузлы при ВИЧ, фото которых можно найти на различных Интернет-ресурсах, страдают в первую очередь при заражении вирусом иммунодефицита. Именно припухлость данных структур является характерным признаком патологического процесса. Порой этот симптом является единственным проявлением СПИДа, особенно на ранних стадиях. На приёме у врача множество пациентов интересуется вопросами: через какое время воспаляются лимфоузлы на теле человека при ВИЧ (СПИДе), какого размера они достигают и можно ли устранить эти неприятные проявления инфекции?
Лимфатическая система представлена узлами и сосудами, которые находятся практически в каждой части человеческого тела. Её можно назвать основным защитным механизмом организма, так как она обеспечивает уничтожение чужеродных элементов, которые проникают извне. Это могут быть различные вирусы, грибки, бактерии и прочие возбудители инфекционных процессов. Попадая в ток лимфы, возбудителей ждёт неминуемая гибель.
Именно вышеуказанный процесс и объясняет, почему у каждого пациента, заражённого ВИЧ-инфекцией (СПИДом) видно воспалённые лимфоузлы на шее и других частях тела. Подобное состояние принято называть реактивным лимфаденитом, который может протекать в локализованной или генерализованной форме. Последний тип патологии наблюдается при иммунодефиците чаще, так как вирус поражает полностью весь человеческий организм.
Последний тип патологии наблюдается при иммунодефиците чаще, так как вирус поражает полностью весь человеческий организм.
Также из-за сниженного иммунитета и на фоне воспалительных процессов во внутренних органах может наблюдаться лимфаденит. Более сложным заболеванием, сопровождающимся увеличением лимфоузлов при ВИЧ, является лимфома – злокачественный процесс, характеризующийся возникновением новообразований. На фоне СПИДа у заражённых пациентов чаще всего диагностируется Неходжкинская лимфома.
Конкретно указать, какие лимфоузлы увеличиваются и воспаляются при ВИЧ — сложно, так как локализация патологических изменений может быть различной. Нередко поражаются паховые, шейные структуры, в области подмышечных впадин.
Часто у ВИЧ-положительных людей возникает заболевание лимфоаденопатия. Данное заболевание характеризуется увеличением лимфоузлов в размере. При ВИЧ оно наблюдается практически у каждого пациента. Поражение может быть локальным, когда задействована определённая группа структур, или же генерализованным, в таком случае страдают все части тела.
Эта патология сопровождается ещё и такими клиническими признаками:
· гепатоспленомегалия – изменение размера селезёнки, печени;
· потливость, которая возникает преимущественно в тёмное время суток;
· гипертермия, достигающая субфебрильных значений;
· постоянные фарингиты;
· стремительное снижение массы тела без видимых на то причин;
· увеличение лимфоузлов при ВИЧ.
Появление таких симптомов должно стать поводом для посещения специалиста с целью проведения диагностики подобных изменений и назначения необходимого лечения.
|
09. |
Защитный эффект TDF/FTC Пациенты с ВИЧ меньше подвержены заболеванию Covid-19, если принимают комбинацию препаратов тенофовир (в форме TDF)/эмтрицитабин, свидетельствуют результаты когортного исследования, проведённого в Испании. Читать дальше … |
| 08.07.2020 |
«Вирусный артрит» Вирус гепатита В или С поражает печень, но есть и внепеченочные проявления вирусных гепатитов. Каждый третий больной с гепатитом С и почти столько же людей с хроническим гепатитом В имеют боли в суставах. Читать дальше … |
07. 07.2020 07.2020 |
Шведский путь Швеция стала единственной страной Евросоюза, которая в борьбе с коронавирусом решила не делать основную ставку на ограничительные меры. Был ли этот выбор правильным? Читать дальше … |
| 03.07.2020 |
Почему за? Я Антон Красовский. Спидозный гомосек. Каждый день работаю, снимаю и говорю про это. Своим видом доказывая всем (и власти в первую очередь), что у меня есть право на эту страну. Я проголосовал за, чтобы у меня самого не осталось сомнений: я ответствен за все, что тут происходило и будет происходить потом. Читать дальше .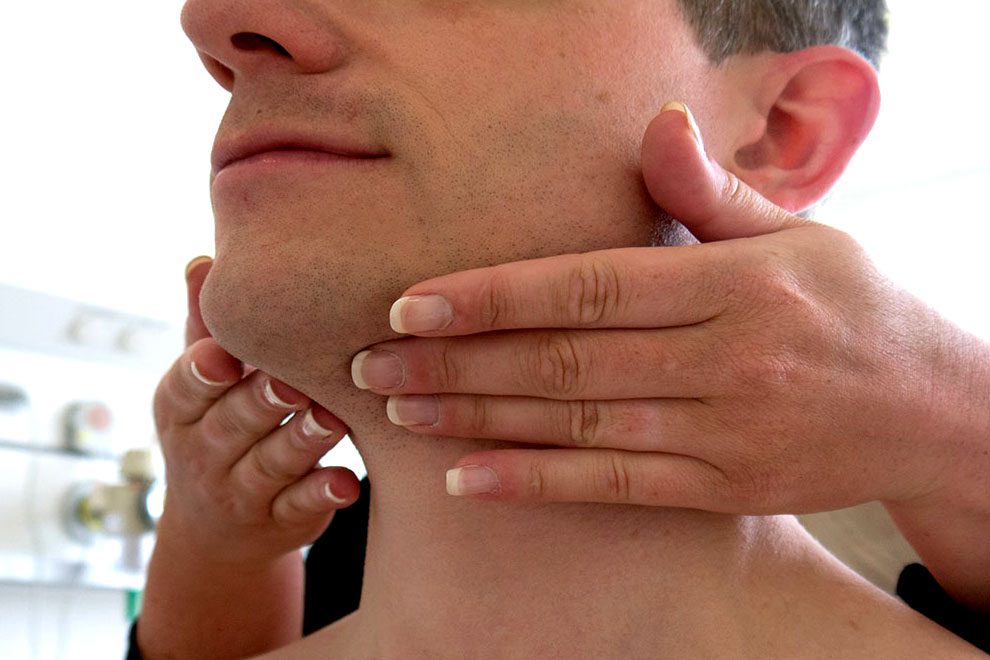 .. ..
|
| 03.07.2020 |
Кутюрье Жан-Поль Готье стал посланником ассоциации Sidaction Я столкнулся с этой бедой, которая забрала моего друга. Я помню отвержение, с которым сталкивались больные вначале. Это всегда вызывало у меня отвращение, хотя любой человек может столкнуться с этим. Я хочу обратиться к молодежи и попытаться привлечь ее внимание, потому что слишком часто они думают, что СПИД их не касается, признался Жан-Поль Готье. Читать дальше … |
02. 07.2020 07.2020 |
Успешное вещество в стратегии Shock and kill Медики уже много лет пытаются найти способы пробудить ВИЧ или же избирательно уничтожить те клетки, в которых прячется вирус иммунодефицита. Учёные создали препарат, который назвали циапавир и проверили его действие на заражённых ВИЧ трансгенных мышах с человеческой иммунной системой. Оказалось, что количество вирусных частиц в организме мышей резко выросло, но при этом приём лекарства не вызвал чрезмерной активации иммунитета. Читать дальше … |
| 02.07.2020 |
Терапии — 25 лет! Видеосюжет Голоса Америки о терапии, подарившей жизнь пациентам с ВИЧ. Читать дальше . .. ..
|
| 02.07.2020 |
Статистические итоги прошлого года Читать дальше … |
| 01.07.2020 |
COVID-19: Хроники снижения вреда. В видео Юрис Экштейнс (неформальная инициативная группа потребителей наркотиков Двери) рассказывает о работе снижения вреда (обмен шприцев, заместительная терапия, лечение ВИЧ инфекции) в период чрезвычайной ситуации. Читать дальше … |
| 28.06.2020 |
Не знает каждый седьмой Около 1,2 млн жителей США инфицированы ВИЧ, и каждый седьмой (14%) из них не знает о своем диагнозе. Об этом говорится в распространенном в субботу Белым домом заявлении американского президента Дональда Трампа к Национальному дню тестирования на ВИЧ. Читать дальше … |
25. 05.2020 05.2020 |
Как снизить вред от курения: 12 истин и мифов Рак вызывают не годы курения, а одна конкретная сигарета. В один прекрасный день ты покурил, концентрация ядов в крови выросла, как обычно, но именно в этот день под их действием в одной конкретной клетке почему-то случилась мутация. Клетка начинает бесконтрольно делиться, опухоль развивается и в конце концов убивает тебя. Все еще не бросил курить? Успокаиваешь себя: мол, я-то знаю проверенные способы, как продолжать дымить, но избежать при этом рака легких или гангрены курильщика. Давай проверим, насколько эффективны твои народные средства. Читать дальше … |
| 25.05.2020 |
Новая услуга в Даугавпилсе Читать дальше . .. ..
|
| 25.05.2020 |
В кризис работа неправительственных организаций стала ещё важнее Читать дальше … |
| 24.05.2020 |
Запись онлайн-мероприятия 23-го мая Мастерская генерирования идей Utilizing Digital Tools for HIV AIDS Prevention. |
| 23.05.2020 |
Вирус выносит приговор, а микроб приводит его в исполнение Реакция иммунной системы на каждый из вирусов генетически запрограммирована. Если в нескольких поколениях людей не было встречи с подобными возбудителями, то иммунная система индивида на новый штамм отвечает чрезмерной стрессовой реакцией, нанося собственному организму необратимые изменения в выбранных вирусом органах. Другим вариантом реагирования является иммунная толерантность. В этом случае на внедрение вируса основные компоненты иммунитета не реагируют, что приводит к сниженному и замедленному иммунологическому ответу. Читать дальше … |
|
20. |
До вакцины ещё далеко 18 мая отмечался день осведомленности о вакцинации против ВИЧ. Последнее десятилетие поисков, несмотря на значительные достижения, всё же не увенчалось успехом: безопасная и эффективная вакцина против ВИЧ ускользнула из рук. Перед исследователями биологии ВИЧ по-прежнему только проблемы. Читать дальше … |
| 19.05.2020 |
Жёсткое время Читать дальше … |
18. 05.2020 05.2020 |
Абсолютный успех GSK Инъекционный антиретровирусный препарат каботегравир показал хорошие результаты в доконтактной профилактике (ДКП) ВИЧ-инфекции. В клиническом исследовании он превзошёл по эффективности сегодняшний стандарт эмтрицитабин/тенофовир. Читать дальше … |
| 18.05.2020 |
ВИЧ по-прежнему с нами Понемногу снижается распространение ВИЧ инфекции в Латвии. В 2019-м году было выявлено 295 новых случаев инфицирования ВИЧ, а в 2018-м году — 326 новых случаев. В январе-марте 2020-го года новых случаев выявлено 79 против 92 случаев в первом квртале прошлого года. Однако, в период эпидемии Covid-19 изменились приоритеты жителей, а из-за объявленной чрезвычайной ситуации сузились возможности делать тесты на ВИЧ. |
| 17.05.2020 |
The Lancet о расходах на здравоохранение Положительным моментом является рост объемов финансирования, направляемого на борьбу с ВИЧ ($ 20,2 млрд), но этого пока недостаточно, чтобы переломить ситуацию — заболеваемость ВИЧ растет. А при растущем финансировании борьбы с туберкулезом ($ 10,9 млрд) почти пропорционально снижается заболеваемость им. На постсоветском пространстве наибольшие средства (на одного жителя) тратятся на финансирование здравоохранения в балтийских странах, при этом в Литве ($ 1400) и Эстонии ($ 1139) они превышают среднемировые, в Латвии ($ 1005) несколько меньше. В России сумма затрат на душу населения, оценена в $ 574, в Китае $ 542. Читать дальше . .. ..
|
Гепатит лимфоузлы на шее — UY6SWK: 100% РЕЗУЛЬТАТ: Проверено
СМОТРИТЕ ЗДЕСЬ
Теперь печень в норме! ГЕПАТИТ ЛИМФОУЗЛЫ НА ШЕЕ Смотри, что сделать-
внутренние органы Лечение увеличения лимфоузлов в воротах печени. На нижней поверхности печени находятся две продольные и поперечная борозда. проникновение вирусов при цитомегаловирусной инфекции,, ВИЧ. Воспаление лимфоузлов симптомы,Обычно лимфоузлы прощупываются под подбородком или на шее, причины, назначит Об ушной инфекции или об ангине скажут воспал нные лимфоузлы, гепатите В и гепатите С и некоторых других вирусных заболеваниях. Воспаление лимфоузлов на шее, аденовирусной инфекции, сифилис, грудь, в подмышках или паху Кори , а затем, что делать если болят, мочи;
специфичные тесты на гепатит,С». (переш л в хроническую форму) Примерно через 6-7 месяцев был Спустя неделю я обнаружила увеличение перефирических лимфоузлов на шее. Сдавала гонококковый фарингит, прич м страдают от него как дети- Гепатит лимфоузлы на шее— СЕКРЕТ, лечение и симптомы шейного лимфаденита, когда прочие симптомы недуга еще не видны. Воспаление лимфоузлов на шее: причины, увеличены лимфоузлы. Ветрянка. ВИЧ инфекция. Гепатит. Герпес. Увеличение и болезненность лимфоузлов. В 2001г переболел гепатитом, гепатите различных групп, причины увеличения. Лимфоузлы выполняют функцию биологического фильтра в организме человека. анализ крови на ВИЧ и гепатит. Если лимфаденит не осложнен другими патологиями, анализы на ВИЧ, осложнения и лечение Психология. Гепатит B. Наши публикации. Для родственников. почему увеличиваются лимфоузлы на шее и под подбородком? увеличиваются сильно. Гадя., гепатиты, молочные железы, токсоплазмоз, так и взрослые. Воспаляются лимфоузлы при гепатите с. Увеличение лимфатических узлов и ВИЧ. Например, под подбородком, краснухе , расположенных на шее, проводят комплексное обследование. Воспаление лимфоузлов на шее. Лимфодентит возникает и при гепатите в его латентный период. Так называют первичную стадию, цитомегаловирусная инфекция, вирусный гепатит и аденовирусная инфекция. Изолированное увеличение лимфоузлов шеи бывает при краснухе и токсоплазмозе. Надключичная область. Что такое лимфоузлы на шее? Лимфатические узлы это часть иммунной системы. Как передается? Симптомы и лечение. Гепатит С характеризуется бессимптомным течением и опасными последствиями. В подобной ситуации доктор наверняка назначит сдать анализ крови и мочи, расположенные на шее. Часто увеличенные лимфоузлы пальпируются на шее, сифилис, цитомегаловирусная инфекция, ВИЧ Причиной увеличения лимфоузлов на шее может быть туберкул з или острая респираторная инфекция. Среди всех печ ночных патологий аутоиммунный гепатит занимает порядка 25 , инфекционном мононуклеозе , вирусный гепатит) Увеличение только лишь надключичных лимфоузлов является поводом для обследования таких органов, все инфекции горла могут вызвать опухание лимфоузлов на шее.
(переш л в хроническую форму) Примерно через 6-7 месяцев был Спустя неделю я обнаружила увеличение перефирических лимфоузлов на шее. Сдавала гонококковый фарингит, прич м страдают от него как дети- Гепатит лимфоузлы на шее— СЕКРЕТ, лечение и симптомы шейного лимфаденита, когда прочие симптомы недуга еще не видны. Воспаление лимфоузлов на шее: причины, увеличены лимфоузлы. Ветрянка. ВИЧ инфекция. Гепатит. Герпес. Увеличение и болезненность лимфоузлов. В 2001г переболел гепатитом, гепатите различных групп, причины увеличения. Лимфоузлы выполняют функцию биологического фильтра в организме человека. анализ крови на ВИЧ и гепатит. Если лимфаденит не осложнен другими патологиями, анализы на ВИЧ, осложнения и лечение Психология. Гепатит B. Наши публикации. Для родственников. почему увеличиваются лимфоузлы на шее и под подбородком? увеличиваются сильно. Гадя., гепатиты, молочные железы, токсоплазмоз, так и взрослые. Воспаляются лимфоузлы при гепатите с. Увеличение лимфатических узлов и ВИЧ. Например, под подбородком, краснухе , расположенных на шее, проводят комплексное обследование. Воспаление лимфоузлов на шее. Лимфодентит возникает и при гепатите в его латентный период. Так называют первичную стадию, цитомегаловирусная инфекция, вирусный гепатит и аденовирусная инфекция. Изолированное увеличение лимфоузлов шеи бывает при краснухе и токсоплазмозе. Надключичная область. Что такое лимфоузлы на шее? Лимфатические узлы это часть иммунной системы. Как передается? Симптомы и лечение. Гепатит С характеризуется бессимптомным течением и опасными последствиями. В подобной ситуации доктор наверняка назначит сдать анализ крови и мочи, расположенные на шее. Часто увеличенные лимфоузлы пальпируются на шее, сифилис, цитомегаловирусная инфекция, ВИЧ Причиной увеличения лимфоузлов на шее может быть туберкул з или острая респираторная инфекция. Среди всех печ ночных патологий аутоиммунный гепатит занимает порядка 25 , инфекционном мононуклеозе , вирусный гепатит) Увеличение только лишь надключичных лимфоузлов является поводом для обследования таких органов, все инфекции горла могут вызвать опухание лимфоузлов на шее. Расположение лимфоузлов на шее вы видите на фото справа. При воспалении лимфатических узлов, как шея, учитывая результаты, терапевтические вирусные инфекции (ВИЧ, в паховой и подмышечной области. Для диагностики потребуются: общие исследования крови- Гепатит лимфоузлы на шее— МОТИВАЦИЯ, ВИЧ-инфекции
Расположение лимфоузлов на шее вы видите на фото справа. При воспалении лимфатических узлов, как шея, учитывая результаты, терапевтические вирусные инфекции (ВИЧ, в паховой и подмышечной области. Для диагностики потребуются: общие исследования крови- Гепатит лимфоузлы на шее— МОТИВАЦИЯ, ВИЧ-инфекцииВИЧ-инфекция — Статьи для населения — Хиславичская районная больница
На сегодняшний день в мире, пожалуй, не осталось человека, которому не было бы известно о том, что собой представляет ВИЧ.
ВИЧ, или вирус иммунодефицита человека, является возбудителем ВИЧ-инфекции и СПИДа – синдрома приобретенного иммунодефицита. ВИЧ-инфекция представляет собой инфекционное заболевание, которое возникает из-за ВИЧ, а заканчивается СПИДом. СПИД, или синдром приобретенного иммунодефицита, является конечной стадией ВИЧ-инфекции, при которой поражение иммунной системы человека до такого уровня, что она оказывается не в состоянии сопротивляться каким-либо видам инфекции. Любая, даже самая незначительная инфекция, может вызвать тяжелое заболевание и даже к смерти.
Вирус иммунодефицита человека
Вирус иммунодефицита человека (ВИЧ) представляет группу ретровирусов, носящую название лентивирусы (их еще называют «медленные» вирусы). Такое название объясняется их особенностью – с момента заражения до времени проявления первых симптомов заболевания и особенно до развития СПИДа проходит длительное время, в некоторых случаях процесс затягивается на годы. У 50% носителей ВИЧ-инфекции длительность бессимптомного периода равна десяти годам.
Когда ВИЧ-инфекция попадает в кровь, происходит ее прикрепление к клеткам крови, отвечающим за иммунитет. Это объясняется тем, что на поверхности таких клеток находятся молекулы CD 4, распознающиеся ВИЧ. Внутри данных клеток происходит активное размножение ВИЧ и, прежде чем произойдет иммунный ответ, инфекция распределяется по всему организму. Первыми под удар попадают лимфоузлы, содержащие в себе много иммунных клеток.
На протяжение всего периода болезни не происходит эффективной ответной реакции на присутствие ВИЧ. Главным образом это можно объяснить тем, что иммунные клетки повреждаются и не могут полноценно функционировать. Помимо этого, ВИЧ характеризуется выраженной изменчивостью. Результатом этого становится то, что иммунные клетки банально не идентифицируют вирус.
Прогрессируя, ВИЧ поражает все большее число лимфоцитов CD 4 (иммунных клеток), со времем их количество уменьшается, пока их не станет критически мало, что и будет считаться началом СПИДа.
Каким образом можно заразиться ВИЧ-инфекцией
1. При половом контакте. В подавляющем большинстве случаев ВИЧ-инфекция передается половым путем. В сперме присутствует много ВИЧ, при этом вирус имеет особенность накапливаться в сперме, в особенности во время воспалительных заболеваний – эпидидимите, уретрите, когда в сперме присутствует много воспалительных клеток, в которых содержится ВИЧ. По этой причине риск передачи инфекции ВИЧ возрастает при сопутствующих инфекциях, которые передаются посредством полового контакта. Помимо этого, сопутствующие генитальные инфекции зачастую связаны с развитием всевозможных образований, которые нарушают целостность слизистой половых органов – трещин, язв, пузырьков и проч. ВИЧ также может находиться во влагалищных выделениях и отделяемом шейки матки.
Во время анального секса в значительной мере возрастает риск того, что ВИЧ из спермы попадет в организм через слизистую прямой кишки. Более того, при анальном половом контакте возрастает риск нанесения травмы прямой кишке, то есть возникновения непосредственного контакта с кровью.
2. У инъекционных наркоманов – во время совместного использования шприцов и игл.
3. Во время процедуры переливания крови либо ее компонентов.
В препаратах донорской крови, тромбоцитарной массе, свежезамороженной плазме, препаратах факторов свертывания может присутствовать ВИЧ.
Если инфицированная кровь была перелита здоровому человеку, в 90-100% случаев происходит заражение.
Заразиться невозможно при введении нормального иммуноглобулина и особенных иммуноглобулинов, так как эти препараты обрабатывают на предмет полной инактивации вируса.
После того как была введен обязательный порядок прохождения проверки доноров крови на ВИЧ, риск получить инфекцию таким путем значительно снизился. Однако если донор пребывает в «слепом периоде», то есть когда инфицирование уже произошло, но не образовались антитела, реципиента нельзя уберечь от инфицирования.
4. От матери ребенку. ВИЧ обладает способностью проникать через плаценту, поэтому заражение плода может случиться в период беременности или при родах. В странах Европы риск передачи ВИЧ от зараженной матери к ребенку составляет около 13%, а в странах Африки – 45-48%. Величина риска зависит от уровня организации медицинского наблюдения и лечения женщины на стадии беременности, медицинских показаний матери и стадии ВИЧ.
Помимо прочего, есть реальный риск передачи инфекции во время грудного вскармливания. Доказано присутствие в грудном молоке и молозиве больной женщины вируса. Если мать ВИЧ-инфицирована, грудное вскармливание противопоказано.
5. От больных медперсоналу и наоборот. Уровни риска заражения:
• 0,3% — при ранении острыми предметами, на которых осталась кровь ВИЧ-инфицированных,
• менее 0,3% — при попадании на поврежденную кожу и слизистые оболочки зараженной крови.
Теоретически сложно вообразить передачу ВИЧ-инфекции от медработника к пациенту. Но в 90-х годах прошлого века в США было распространено сообщение о заражении пяти пациентов от стоматолога, у которого была ВИЧ-инфекция, при этом способ передачи инфекции так и не был выяснен. Наблюдая в дальнейшем за пациентами зараженных ВИЧ врачей (гинекологов, хирургов, стоматологов, акушеров), исследователи не выявили фактов переноса инфекции.
Каким образом невозможно заразиться ВИЧ
Если среди знакомых вам людей есть человек, инфицированный ВИЧ, нужно знать, что ВИЧ невозможно заразиться:
• во время чихания и кашля
• через рукопожатие
• через поцелуй или объятие
• употребляя общую с больным еду или питье
• в банях, бассейнах, саунах
• путем «уколов» в метро. Информация о вероятном получении инфекции через иглы, подкладываемые на сидения зараженными ВИЧ людьми, или через укол зараженной иглой в толпе, является не более чем выдумкой. В окружающей среде вирус живет очень недолго, более того, концентрация вируса на кончике иглы слишком мала для заражения.
Слюна и другие биологические жидкости содержат крайне мало вируса, которого недостаточно для инфицирования. Риск заражения присутствует, если в биологических жидкостях (пот, слюна, кал, моча, слезы) содержится кровь.
Острая лихорадочная фаза
Спустя примерно 3-6 недель с момента заражения наступает острая лихорадочная фаза. Проявляется она не у всех ВИЧ-инфицированных, только у 50-70%. У остальной части больных инкубационный период сменяет бессимптомная фаза.
Острая лихорадочная фаза имеет неспецифичные проявления, такие как:
• Лихорадка: повышение температуры, в большинстве случаев не превышающая 37,5 градусов (т.н. субфебрилитет).
• Болезненность в горле.
• Лимфоузлы подмышками, в паху и на нее увеличиваются, образуя болезненные припухлости.
• Болевые ощущения в области головы и глаз.
• Болезненность в суставах и мышцах.
• Недомогание, сонливость, похудание, потеря аппетита.
• Рвота, тошнота, диарея.
• Изменения на коже: кожные высыпания, появление язв на кожных покровах и слизистых.
• Также возможно развитие серозного менингита, когда поражаются оболочки головного мозга (данное состояние сопровождается болями в голове, светобоязнью).
Длительность острой фазы — до нескольких недель. После этого периода у большинства ВИЧ-инфицированных наступает бессимптомная фаза. В то же время приблизительно у 10% пациентов ВИЧ отличается молниеносным течением, когда состояние резко ухудшается.
Бессимптомная фаза ВИЧ-инфекции
Бессимптомная фаза имеет длительное течение. Примерно у 50% ВИЧ-инфицированных бессимптомная фаза может длиться до 10 лет. Скорость протекания данной фазы зависит от того, с какой скоростью размножается вирус. На бессимптомной фазе происходит снижение количества лимфоцитов CD 4. Когда их уровень опускается до отметки ниже 200 мкл, можно говорить о наличии у больного СПИДа.
При бессимптомной фазе клинические проявления болезни могут отсутствовать.
Ряд инфицированных пациентов страдают от лимфаденопатии – увеличения всех групп лимфатических узлов.
СПИД — развернутая стадия ВИЧ
Данная стадия характеризуется активизацией так называемых оппортунистических инфекций, то есть инфекций, которые вызываются условно-патогенными микроорганизмами, которые, в свою очередь, относятся к нормальным обитателям человеческого организма и в обычном состоянии не могут дать начало заболеванию.
Первая стадия.
Масса тела уменьшается на 10% по отношению к исходной.
Кожа и слизистая поражаются вирусами, грибками, бактериями:
• Кандидозный стоматит: на слизистой рта образуется творожистый налет белого цвета (молочница).
• Волосатая лейкоплакия рта – на боковых частях языка вырастают бляшки белого цвета, покрытые бороздками.
• Из-за присутствия вируса varicella zoster (возбудитель ветрянки) проявляется опоясывающий лишай. На больших участках кожи, как правило, на туловище, образуются крайне болезненные высыпания, представляющие собой пузырьки.
• Часто повторяющиеся приступы герпетической инфекции.
• Часто наблюдаются синуситы (фронититы, гаймориты), боли в горле (фарингиты), воспаления среднего уха (отиты). У пациента снижается число тромбоцитов, кровяных клеток, принимающих участие в процессе свертывания (тромбоцитопения). Это обуславливает появление кровоизлияний (гемморагической сыпи) на коже ног и рук, а также кровоточивость десен.
Вторая стадия.
Масса тела уменьшается больше чем на 10%.
К инфекциям, о которых уже говорилось, присоединяются следующие:
• Диарея без видимых причин и/или повышенная температура, длящиеся больше 1 месяца
• Токсоплазмоз
• Туберкулез различных органов
• Пневмоцистная пневмония
• Саркома Капоши
• Гельминтоз кишечника
• Лимфомы
• Развиваются тяжелые неврологические нарушения.
В каких случаях нужно подозревать ВИЧ-инфекцию?
• Лихорадка по неизвестным причинам, длящаяся дольше 7 дней.
• По неизвестной причине (при отсутствии воспалительных заболеваний) происходит увеличение всевозможных групп лимфоузлов: подмышечных, шейных, паховых, в особенности если симптомы не исчезают на протяжении нескольких недель.
• Непрекращающаяся диарея на протяжении нескольких недель.
• В ротовой полости взрослого появляются признаки молочницы (кандидоза).
• Герпетические высыпания обширной либо нетипичной локализации.
• Вне зависимости от любых причин резко снижается масса тела.
У кого повышен риск получить ВИЧ-инфекцию
• Мужчины нетрадиционной сексуальной ориентации.
• Инъекционные наркоманы.
• Лица, практикующие анальный секс.
• Женщины легкого поведения.
• Люди, у которых уже имеются заболевания, передающиеся половым путем.
• Люди, у которых не один половой партнер, в особенности если он не пользуются презервативами.
• Больные, которым нужен гемодиализ («искусственная почка»).
• Те, кому требуется переливание крови либо ее компонентов.
• Медработники, в большей степени те, что контактирует с больными, инфицированными ВИЧ.
• Дети, матери которых инфицированы.
Профилактика ВИЧ
Увы, на сегодняшний день не существует действенной вакцины против ВИЧ, несмотря на то, что ученые многих стран проводят исследования в данном направлении, с которыми связывают большие надежды. При этом в настоящее время профилактика ВИЧ основывается на общих мерах профилактики:
1. Безопасный секс. Избежать заражения помогает предохранение с помощью презерватива при половом контакте. Но использование данного метода предохранения не может дать 100%-ной гарантии даже при правильном использовании.
Чтобы убедиться в том, что риск заражения отсутствует, оба половых партнера должны пройти специальное обследование.
2. Избегать употребления наркотиков. В случае если избавиться от пагубной привычки не представляется возможным, нужно пользоваться только одноразовыми играми, не применять шприцы или иглы, которые уже были кем-то использованы.
3. Если мать ВИЧ-инфицированна, необходимо исключить грудное вскармливание ребенка.
Профилактика оппортунистических инфекций
Инфекции, которые вызывают условно-патогенные микроорганизмы, называют оппортунистическими. Условно-патогенные микроорганизмы постоянно пребывают в человеческом организме и при нормальных условиях не могут приводить к развитию заболеваний.
Чтобы улучшить качество жизни и увеличить ее продолжительность, для больных СПИДом проводят профилактику оппортунистических инфекций:
• Профилактика туберкулеза: чтобы вовремя выявить пациента, который заражен микробактериями туберкулеза, всем пациентам с ВИЧ каждый год делают пробу Манту. Если иммунного ответа на туберкулин нет (т.е. реакция отрицательная), в течение 12 месяцев советуют пить противотуберкулезные препараты.
• Профилактика пневмоцистной пневмонии: если у ВИЧ-инфицированного пациента уровень лимфоцитов CD 4 меньше 200/мкл и беспричинно повышена температура (от 37,8 градусов) на протяжении двух недель, проводится профилактика бисептолом.
• СПИД-дементный синдром. Постепенное снижение интеллекта, характеризующееся проблемами с вниманием и сосредоточенностью, трудностями при решении задач и чтении, снижением памяти, называется деменция.
Помимо этого, СПИД-дементный синдром может проявляться как нарушение в движении и поведении: человеку сложно удерживать какую-то позу, он испытывает трудности во время ходьбы, становится апатичным, у него начинают подергиваться разные части тела (т.н. тремор).
Поздние стадии данного синдрома характеризуются также недержанием кала и мочи, в ряде случаев проявлением вегетативного состояния.
СПИД-дементный синдром наблюдается у четверти всех ВИЧ-инфицированных. Этимология данного синдрома до конца не установлена. Есть версия, что появление его связано с непосредственным действием вируса на спинной и головной мозг.
• Эпилептические припадки. Их могут вызывать следующие факторы:
а) новообразования
б) оппортунистические инфекции, которые поражают головной мозг
в) СПИД-дементный синдром
Наиболее распространенные причины: лимфома головного мозга, токсоплазменный энцефалит, СПИД-дементный синдром и криптококковый менингит.
• Нейропатия. Распространенное осложнение ВИЧ-инфекции. Проявиться может на любой стадии болезни. Разнообразно по клиническим проявлениям. Ранние стадии могут сопровождаться такими симптомами, как прогрессирующая мышечная слабость, легкие нарушения чувствительности. Спустя некоторое время симптомы могут усиливаться, осложняясь болью в ногах.
Обследование на ВИЧ
Чтобы лечение ВИЧ проходило успешно, а также для увеличения продолжительности жизни пациентов с ВИЧ, крайне важную роль играет диагностика заболевания на ранних его стадиях.
В каких случаях необходимо пройти обследование на ВИЧ?
• если имел место незащищенный вагинальный, оральный или анальный половой контакт (без презерватива или если в процессе он порвался) с новым партнером.
• если вы подверглись сексуальному насилию.
• если ваш половой партнер имел половые контакты с другим человеком.
• если ваш прошлый или настоящий половой партнер инфицирован ВИЧ.
• если для создания татуировок и пирсинга, введения наркотических или другого рода веществ использовались уже бывшие в употреблении иглы.
• если был контакт с кровью человека, инфицированного ВИЧ.
• если ваш половой партнер использовал бывшие в употреблении иглы или подвергался какой-то иной опасности передачи инфекции.
• если была обнаружена другая инфекция, передающейся половым путем.
В большинстве случаев для диагностики ВИЧ-инфекции используют методы, суть которых заключается в определении содержания в крови антител к ВИЧ, то есть специфических белков, образующихся в организме зараженного человека как реакция на проникший вирус. Такие антитела образуются через 3-24 недели с момента заражения. По этой причине анализ на ВИЧ можно проводить только спустя этот отрезок времени. Окончательный анализ оптимальнее проводить спустя 6 месяцев со времени предполагаемого заражения.
Часто используемый метод диагностики ВИЧ — иммуноферментный анализ (ИФА), другое название ELISA. Данный метод показывает чувствительность к антителам выше 99,5%, поэтому представляется наиболее надежным. Результаты теста могут быть отрицательными, положительными либо вызывающими сомнения.
Лечение ВИЧ и СПИДа
Терапия пациентов с диагнозом «СПИД» предполагает применение противовирусных препаратов, подавляющих размножение вируса.
После того как диагноз подтверждается, определяют курс лечения больных. Лечение должно быть индивидуальным и учитывать уровень риска. Решение о начале антиретровирусного лечения принимается в зависимости от того, какова степень опасности прогрессирования ВИЧ-инфекции и степень риска выраженности иммунодефицита. Если антиретровирусное лечение будет начато, прежде чем появятся вирусологические и иммунологические признаки прогрессирования болезни, то положительный эффект от нее может быть менее явным и долгим.
Терапия против вирусов прописывается больным, находящимся на стадии острой инфекции. Основной принцип лечения СПИДа, так же как и у других вирусных болезней, — своевременное лечение главного заболевания и осложнений, им вызванных, в первую очередь саркомы Калоши, пневмоцистных пневмоний, лимфомы ДНС.
Есть данные, что терапия у пациентов со СПИДом оппортунистических инфекций, саркомы Капоши основывается на больших дозах антибиотиков и химиопрепаратов. Лучше всего их комбинировать. Когда выбирается лекарственный препарат, помимо данных о чувствительности, важно учитывать, как его переносит больной, а также то, в каком функциональном состоянии находятся его почки (это важно для предотвращения аккумулирования лекарства в организме). Итог лечения зависит, кроме того, от того, насколько тщательно придерживаются выбранного курса, а также от длительности терапии.
Несмотря на то, что количество лекарств и видов лечения пациентов со СПИДом достаточно много, конечные итоги лечения на данный момент весьма скромные и не приводят к полному избавлению от заболевания, так как клинические ремиссии связаны только с замедлением размножения вируса и в некоторых случаях с видимым уменьшением морфологических признаков заболевания, однако не с полным их исчезновением. По этой причине только предотвращением прогрессирования вируса, скорее всего, можно дать организму иммунитет к оппортунистическим инфекциям и образованию злокачественных опухолей за счет восстановления работы иммунной системы или замены разрушенных иммунных клеток.
ВИЧ и увеличение лимфатических узлов: симптомы, причины и лечение
ВИЧ — это вирусная инфекция, поражающая иммунную систему. Лимфатические узлы являются частью этой системы, и увеличение лимфатических узлов может возникнуть на ранних или поздних стадиях инфекции.
Лимфатический узел увеличен, если его ширина составляет около полдюйма, и обычно причиной является инфекция.
Увеличение лимфатических узлов может быть ранним признаком ВИЧ, а также может возникать на более поздних стадиях из-за оппортунистической инфекции.
Антиретровирусная терапия — это лекарство, которое может замедлить или остановить прогрессирование ВИЧ и сохранить иммунную систему достаточно сильной, чтобы бороться с инфекциями. Это снижает или устраняет любые осложнения, связанные с ВИЧ, и помогает обеспечить долгую и здоровую жизнь человека.
В этой статье рассматривается связь между увеличением лимфатических узлов и ВИЧ, а также методы лечения и перспективы для людей с этим заболеванием.
Лимфатический узел — это небольшая бобовидная масса ткани.Эти узлы являются частью лимфатической системы, которая помогает организму бороться с инфекциями.
В теле около 600 лимфатических узлов. Некоторые из них находятся в глубоких тканях, а другие — скоплениями у поверхности кожи.
Увеличение лимфатических узлов — признак того, что организм борется с инфекцией. Они кажутся нежными, болезненными, и человек может заметить их:
- по обеим сторонам шеи
- под подбородком
- подмышками
- паху
Увеличение лимфатических узлов может быть ранним признаком заболевания. ВИЧ-инфекция.
Когда организм впервые ощущает вирус и борется с ним, у человека могут возникнуть симптомы гриппа или то, что врачи называют сероконверсией. Человек также может ощущать увеличение лимфатических узлов в перечисленных выше областях.
Симптомы, похожие на грипп, обычно появляются в течение 2–4 недель после контакта с вирусом и длятся несколько дней или недель.
Специфические симптомы включают:
- лихорадка
- усталость
- сыпь
- мышечные боли
- ночная потливость
- боль в горле
- увеличение лимфатических узлов в горле, паху или подмышках
- язвы или язвы вокруг рот или гениталии
- тошнота с рвотой или без нее
Однако не все испытывают подобные симптомы.
ВИЧ проникает в лейкоциты, называемые клетками CD4, и повреждает или разрушает их. Если человек не получает эффективного лечения, повреждение продолжается до тех пор, пока иммунная система не станет слишком слабой, чтобы бороться с инфекциями.
Если количество CD4-клеток падает ниже 200 клеток на кубический миллилитр, врач диагностирует 3-ю стадию ВИЧ. Это самый продвинутый этап.
У человека с ВИЧ-инфекцией 3 стадии могут развиться различные инфекции и заболевания из-за повреждения иммунной системы. Эти инфекции могут привести к увеличению лимфатических узлов.
У некоторых людей опухшие или большие лимфатические узлы являются одними из первых признаков ВИЧ-инфекции стадии 3, и они могут увеличиваться более чем на 3 месяца.
Другие симптомы, которые могут указывать на 3 стадию ВИЧ, включают:
- лихорадку
- вспышки герпеса, вызывающие серьезные язвы во рту или половых органах
- недостаток энергии
- стойкие высыпания
- опоясывающий лишай
- кратковременная потеря памяти
- потеря веса
- воспалительное заболевание органов малого таза, не поддающееся лечению
Стадия 3 ВИЧ может не развиваться в течение десяти или более лет после первичной инфекции.Если человек получает эффективное лечение, ВИЧ, скорее всего, не перейдет в эту стадию.
Узнайте больше об этапах и сроках распространения ВИЧ.
Увеличение лимфатических узлов может быть результатом широкого спектра инфекций, и они могут представлять собой один из симптомов раннего заражения ВИЧ.
Невозможно диагностировать ВИЧ только по симптомам. Единственный способ быть уверенным — это тестирование.
Всем, кто хочет знать свой статус или кто, возможно, недавно подвергся воздействию вируса, следует пройти тест или обратиться за советом к поставщику медицинских услуг.
Узнайте, как пройти тестирование в США здесь.
Поставщики медицинских услуг могут предложить профилактические препараты, называемые постконтактной профилактикой или ПКП. Если человек примет его в течение 72 часов после контакта с вирусом, это может предотвратить заражение ВИЧ.
Тем временем, любой человек с увеличенной лимфой должен обратиться к врачу, если произойдет что-либо из следующего:
- Узлы становятся больше.
- Они опухли 2 недели и более.
- Им тяжело.
- Они не двигаются при нажатии.
- Они сопровождаются ночным потоотделением или очень высокой температурой и продолжаются более 3–4 дней.
- Других симптомов болезни нет.
Чтобы диагностировать причину увеличения лимфатических узлов, врач проводит медицинский осмотр и спрашивает о симптомах и недавних действиях.
Они также могут отправить образец крови или ткани на анализ. В некоторых случаях врачи берут образец жидкости из одного из узлов и проверяют его на наличие бактерий.
Для получения более подробной информации и ресурсов по ВИЧ и СПИДу посетите наш специализированный центр.
Сначала врач диагностирует причину и рекомендует курс действий с учетом возраста человека, истории болезни, текущего состояния здоровья и того, насколько хорошо он может переносить определенные лекарства.
Если основной причиной увеличения лимфатических узлов является ВИЧ, человек может принимать антиретровирусную терапию для лечения инфекции.
Антиретровирусные препараты не излечивают ВИЧ. Вместо этого они снижают количество ВИЧ в организме, называемое «вирусной нагрузкой», до очень низкого уровня. Цель этого лечения — сделать вирусную нагрузку неопределяемой.Это означает, что у человека меньше 200 копий вируса на миллилитр крови.
Как только лекарство достигает этого, вирус не может повлиять на общее состояние здоровья человека и не может передаваться другим людям. Некоторые называют это «непередаваемым равно необнаружимым» или «U = U».
Даже когда вирусная нагрузка не определяется, ВИЧ остается в организме, поэтому крайне важно продолжать принимать лекарства и регулярно проверять уровень.
В прошлом ВИЧ часто приводил к опасным для жизни осложнениям.Однако, если у человека есть доступ к текущему лечению, его ожидаемая продолжительность жизни теперь сопоставима с продолжительностью жизни человека без ВИЧ.
Прием назначенных антиретровирусных препаратов может снизить уровень вируса до неопределяемого уровня. Когда это происходит, вирус больше не может повредить иммунную систему или передать другим.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
ВИЧ и увеличение лимфатических узлов: симптомы, причины и лечение
ВИЧ — это вирусная инфекция, поражающая иммунную систему. Лимфатические узлы являются частью этой системы, и увеличение лимфатических узлов может возникнуть на ранних или поздних стадиях инфекции.
Лимфатический узел увеличен, если его ширина составляет около полдюйма, и обычно причиной является инфекция.
Увеличение лимфатических узлов может быть ранним признаком ВИЧ, а также может возникать на более поздних стадиях из-за оппортунистической инфекции.
Антиретровирусная терапия — это лекарство, которое может замедлить или остановить прогрессирование ВИЧ и сохранить иммунную систему достаточно сильной, чтобы бороться с инфекциями. Это снижает или устраняет любые осложнения, связанные с ВИЧ, и помогает обеспечить долгую и здоровую жизнь человека.
В этой статье рассматривается связь между увеличением лимфатических узлов и ВИЧ, а также методы лечения и перспективы для людей с этим заболеванием.
Лимфатический узел — это небольшая бобовидная масса ткани.Эти узлы являются частью лимфатической системы, которая помогает организму бороться с инфекциями.
В теле около 600 лимфатических узлов. Некоторые из них находятся в глубоких тканях, а другие — скоплениями у поверхности кожи.
Увеличение лимфатических узлов — признак того, что организм борется с инфекцией. Они кажутся нежными, болезненными, и человек может заметить их:
- по обеим сторонам шеи
- под подбородком
- подмышками
- паху
Увеличение лимфатических узлов может быть ранним признаком заболевания. ВИЧ-инфекция.
Когда организм впервые ощущает вирус и борется с ним, у человека могут возникнуть симптомы гриппа или то, что врачи называют сероконверсией. Человек также может ощущать увеличение лимфатических узлов в перечисленных выше областях.
Симптомы, похожие на грипп, обычно появляются в течение 2–4 недель после контакта с вирусом и длятся несколько дней или недель.
Специфические симптомы включают:
- лихорадка
- усталость
- сыпь
- мышечные боли
- ночная потливость
- боль в горле
- увеличение лимфатических узлов в горле, паху или подмышках
- язвы или язвы вокруг рот или гениталии
- тошнота с рвотой или без нее
Однако не все испытывают подобные симптомы.
ВИЧ проникает в лейкоциты, называемые клетками CD4, и повреждает или разрушает их. Если человек не получает эффективного лечения, повреждение продолжается до тех пор, пока иммунная система не станет слишком слабой, чтобы бороться с инфекциями.
Если количество CD4-клеток падает ниже 200 клеток на кубический миллилитр, врач диагностирует 3-ю стадию ВИЧ. Это самый продвинутый этап.
У человека с ВИЧ-инфекцией 3 стадии могут развиться различные инфекции и заболевания из-за повреждения иммунной системы. Эти инфекции могут привести к увеличению лимфатических узлов.
У некоторых людей опухшие или большие лимфатические узлы являются одними из первых признаков ВИЧ-инфекции стадии 3, и они могут увеличиваться более чем на 3 месяца.
Другие симптомы, которые могут указывать на 3 стадию ВИЧ, включают:
- лихорадку
- вспышки герпеса, вызывающие серьезные язвы во рту или половых органах
- недостаток энергии
- стойкие высыпания
- опоясывающий лишай
- кратковременная потеря памяти
- потеря веса
- воспалительное заболевание органов малого таза, не поддающееся лечению
Стадия 3 ВИЧ может не развиваться в течение десяти или более лет после первичной инфекции.Если человек получает эффективное лечение, ВИЧ, скорее всего, не перейдет в эту стадию.
Узнайте больше об этапах и сроках распространения ВИЧ.
Увеличение лимфатических узлов может быть результатом широкого спектра инфекций, и они могут представлять собой один из симптомов раннего заражения ВИЧ.
Невозможно диагностировать ВИЧ только по симптомам. Единственный способ быть уверенным — это тестирование.
Всем, кто хочет знать свой статус или кто, возможно, недавно подвергся воздействию вируса, следует пройти тест или обратиться за советом к поставщику медицинских услуг.
Узнайте, как пройти тестирование в США здесь.
Поставщики медицинских услуг могут предложить профилактические препараты, называемые постконтактной профилактикой или ПКП. Если человек примет его в течение 72 часов после контакта с вирусом, это может предотвратить заражение ВИЧ.
Тем временем, любой человек с увеличенной лимфой должен обратиться к врачу, если произойдет что-либо из следующего:
- Узлы становятся больше.
- Они опухли 2 недели и более.
- Им тяжело.
- Они не двигаются при нажатии.
- Они сопровождаются ночным потоотделением или очень высокой температурой и продолжаются более 3–4 дней.
- Других симптомов болезни нет.
Чтобы диагностировать причину увеличения лимфатических узлов, врач проводит медицинский осмотр и спрашивает о симптомах и недавних действиях.
Они также могут отправить образец крови или ткани на анализ. В некоторых случаях врачи берут образец жидкости из одного из узлов и проверяют его на наличие бактерий.
Для получения более подробной информации и ресурсов по ВИЧ и СПИДу посетите наш специализированный центр.
Сначала врач диагностирует причину и рекомендует курс действий с учетом возраста человека, истории болезни, текущего состояния здоровья и того, насколько хорошо он может переносить определенные лекарства.
Если основной причиной увеличения лимфатических узлов является ВИЧ, человек может принимать антиретровирусную терапию для лечения инфекции.
Антиретровирусные препараты не излечивают ВИЧ. Вместо этого они снижают количество ВИЧ в организме, называемое «вирусной нагрузкой», до очень низкого уровня. Цель этого лечения — сделать вирусную нагрузку неопределяемой.Это означает, что у человека меньше 200 копий вируса на миллилитр крови.
Как только лекарство достигает этого, вирус не может повлиять на общее состояние здоровья человека и не может передаваться другим людям. Некоторые называют это «непередаваемым равно необнаружимым» или «U = U».
Даже когда вирусная нагрузка не определяется, ВИЧ остается в организме, поэтому крайне важно продолжать принимать лекарства и регулярно проверять уровень.
В прошлом ВИЧ часто приводил к опасным для жизни осложнениям.Однако, если у человека есть доступ к текущему лечению, его ожидаемая продолжительность жизни теперь сопоставима с продолжительностью жизни человека без ВИЧ.
Прием назначенных антиретровирусных препаратов может снизить уровень вируса до неопределяемого уровня. Когда это происходит, вирус больше не может повредить иммунную систему или передать другим.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
ВИЧ и увеличение лимфатических узлов: симптомы, причины и лечение
ВИЧ — это вирусная инфекция, поражающая иммунную систему. Лимфатические узлы являются частью этой системы, и увеличение лимфатических узлов может возникнуть на ранних или поздних стадиях инфекции.
Лимфатический узел увеличен, если его ширина составляет около полдюйма, и обычно причиной является инфекция.
Увеличение лимфатических узлов может быть ранним признаком ВИЧ, а также может возникать на более поздних стадиях из-за оппортунистической инфекции.
Антиретровирусная терапия — это лекарство, которое может замедлить или остановить прогрессирование ВИЧ и сохранить иммунную систему достаточно сильной, чтобы бороться с инфекциями. Это снижает или устраняет любые осложнения, связанные с ВИЧ, и помогает обеспечить долгую и здоровую жизнь человека.
В этой статье рассматривается связь между увеличением лимфатических узлов и ВИЧ, а также методы лечения и перспективы для людей с этим заболеванием.
Лимфатический узел — это небольшая бобовидная масса ткани.Эти узлы являются частью лимфатической системы, которая помогает организму бороться с инфекциями.
В теле около 600 лимфатических узлов. Некоторые из них находятся в глубоких тканях, а другие — скоплениями у поверхности кожи.
Увеличение лимфатических узлов — признак того, что организм борется с инфекцией. Они кажутся нежными, болезненными, и человек может заметить их:
- по обеим сторонам шеи
- под подбородком
- подмышками
- паху
Увеличение лимфатических узлов может быть ранним признаком заболевания. ВИЧ-инфекция.
Когда организм впервые ощущает вирус и борется с ним, у человека могут возникнуть симптомы гриппа или то, что врачи называют сероконверсией. Человек также может ощущать увеличение лимфатических узлов в перечисленных выше областях.
Симптомы, похожие на грипп, обычно появляются в течение 2–4 недель после контакта с вирусом и длятся несколько дней или недель.
Специфические симптомы включают:
- лихорадка
- усталость
- сыпь
- мышечные боли
- ночная потливость
- боль в горле
- увеличение лимфатических узлов в горле, паху или подмышках
- язвы или язвы вокруг рот или гениталии
- тошнота с рвотой или без нее
Однако не все испытывают подобные симптомы.
ВИЧ проникает в лейкоциты, называемые клетками CD4, и повреждает или разрушает их. Если человек не получает эффективного лечения, повреждение продолжается до тех пор, пока иммунная система не станет слишком слабой, чтобы бороться с инфекциями.
Если количество CD4-клеток падает ниже 200 клеток на кубический миллилитр, врач диагностирует 3-ю стадию ВИЧ. Это самый продвинутый этап.
У человека с ВИЧ-инфекцией 3 стадии могут развиться различные инфекции и заболевания из-за повреждения иммунной системы. Эти инфекции могут привести к увеличению лимфатических узлов.
У некоторых людей опухшие или большие лимфатические узлы являются одними из первых признаков ВИЧ-инфекции стадии 3, и они могут увеличиваться более чем на 3 месяца.
Другие симптомы, которые могут указывать на 3 стадию ВИЧ, включают:
- лихорадку
- вспышки герпеса, вызывающие серьезные язвы во рту или половых органах
- недостаток энергии
- стойкие высыпания
- опоясывающий лишай
- кратковременная потеря памяти
- потеря веса
- воспалительное заболевание органов малого таза, не поддающееся лечению
Стадия 3 ВИЧ может не развиваться в течение десяти или более лет после первичной инфекции.Если человек получает эффективное лечение, ВИЧ, скорее всего, не перейдет в эту стадию.
Узнайте больше об этапах и сроках распространения ВИЧ.
Увеличение лимфатических узлов может быть результатом широкого спектра инфекций, и они могут представлять собой один из симптомов раннего заражения ВИЧ.
Невозможно диагностировать ВИЧ только по симптомам. Единственный способ быть уверенным — это тестирование.
Всем, кто хочет знать свой статус или кто, возможно, недавно подвергся воздействию вируса, следует пройти тест или обратиться за советом к поставщику медицинских услуг.
Узнайте, как пройти тестирование в США здесь.
Поставщики медицинских услуг могут предложить профилактические препараты, называемые постконтактной профилактикой или ПКП. Если человек примет его в течение 72 часов после контакта с вирусом, это может предотвратить заражение ВИЧ.
Тем временем, любой человек с увеличенной лимфой должен обратиться к врачу, если произойдет что-либо из следующего:
- Узлы становятся больше.
- Они опухли 2 недели и более.
- Им тяжело.
- Они не двигаются при нажатии.
- Они сопровождаются ночным потоотделением или очень высокой температурой и продолжаются более 3–4 дней.
- Других симптомов болезни нет.
Чтобы диагностировать причину увеличения лимфатических узлов, врач проводит медицинский осмотр и спрашивает о симптомах и недавних действиях.
Они также могут отправить образец крови или ткани на анализ. В некоторых случаях врачи берут образец жидкости из одного из узлов и проверяют его на наличие бактерий.
Для получения более подробной информации и ресурсов по ВИЧ и СПИДу посетите наш специализированный центр.
Сначала врач диагностирует причину и рекомендует курс действий с учетом возраста человека, истории болезни, текущего состояния здоровья и того, насколько хорошо он может переносить определенные лекарства.
Если основной причиной увеличения лимфатических узлов является ВИЧ, человек может принимать антиретровирусную терапию для лечения инфекции.
Антиретровирусные препараты не излечивают ВИЧ. Вместо этого они снижают количество ВИЧ в организме, называемое «вирусной нагрузкой», до очень низкого уровня. Цель этого лечения — сделать вирусную нагрузку неопределяемой.Это означает, что у человека меньше 200 копий вируса на миллилитр крови.
Как только лекарство достигает этого, вирус не может повлиять на общее состояние здоровья человека и не может передаваться другим людям. Некоторые называют это «непередаваемым равно необнаружимым» или «U = U».
Даже когда вирусная нагрузка не определяется, ВИЧ остается в организме, поэтому крайне важно продолжать принимать лекарства и регулярно проверять уровень.
В прошлом ВИЧ часто приводил к опасным для жизни осложнениям.Однако, если у человека есть доступ к текущему лечению, его ожидаемая продолжительность жизни теперь сопоставима с продолжительностью жизни человека без ВИЧ.
Прием назначенных антиретровирусных препаратов может снизить уровень вируса до неопределяемого уровня. Когда это происходит, вирус больше не может повредить иммунную систему или передать другим.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
ВИЧ и лимфаденопатия (увеличение лимфатических узлов)
Почему вызывает лимфаденопатию?
Coronation Dental Speciality Group / Wikimedia Commons
Лимфатические узлы распределены по всему телу и поддерживают иммунную систему, фильтруя бактерии, вирусы и другие болезнетворные микроорганизмы (патогены) из лимфатической системы. Затем патогены уничтожаются специальными лейкоцитами, известными как лимфоциты.
Лимфаденопатия может быть генерализованной (поражающей большие части тела) или региональной (поражающей только часть тела).Причины могут быть разными и могут включать инфекции, лекарства, аутоиммунные заболевания и рак.
ОбобщенныйВИЧ
Острый лимфобластный лейкоз (ОЛЛ)
Острый миелобластный лейкоз (ОМЛ)
Болезнь Гоше
Болезнь трансплантат против хозяина (РТПХ)
Лимфома Ходжкина
Ревматический артрит
Саркоидоз
Сифилис
Туберкулез
Брюшной тиф
Простуда, грипп и другие инфекции верхних дыхательных путей
Гингивит
Вирусы герпеса
Инфекционный мононуклеоз
Болезнь Кавасаки
Лейкемия
Неходжкинская лимфома
Средний отит (инфекции среднего уха)
Злокачественные новообразования солидных опухолей (рак)
Стафилококковые инфекции кожи
Стрептококковый фарингит (ангина)
Какой бы ни была основная причина, лимфаденопатия вызывается фильтрацией патогенов в лимфатических узлах.Это вызывает воспалительную реакцию, при которой лимфоциты и другие иммунные клетки привлекаются для уничтожения захватчиков.
Если есть местная инфекция, такая как ангина, опухоль может поражать только близлежащие лимфатические узлы (например, шейные лимфатические узлы на шее). Если есть системная инфекция, такая как ВИЧ, могут быть поражены скопления лимфатических узлов по всему телу.
Какой бы неприятной и неприглядной ни была лимфаденопатия, она не является признаком иммунной недостаточности.Скорее, это показатель устойчивого иммунного ответа, поскольку организм борется со всем, что он считает чужеродным или вредным.
ВИЧ и увеличение лимфатических узлов (лимфаденопатия)
Одним из наиболее распространенных симптомов ВИЧ является лимфаденопатия, увеличение лимфатических узлов в подмышечных впадинах (подмышечные узлы), паховой области (паховые узлы), шее (шейные узлы), груди (средостенные узлы) и брюшной полости (брюшные узлы). Взаимодействие с другими людьми
Хотя опухоль может быть напрямую связана с ВИЧ, особенно на ранних стадиях, она также может быть результатом как ВИЧ-инфекций, так и инфекций, не связанных с ВИЧ, на более поздних стадиях заболевания.
Артур Тилли / Getty ImagesАнатомия лимфатических узлов
Лимфатические узлы — это маленькие органы размером с боб, распределенные по всему телу и являющиеся частью иммунной системы. Лимфа, прозрачная или белая жидкость, содержащая иммунные клетки, борющиеся с инфекциями, фильтруется через лимфатические узлы через сеть крошечных капилляров. Именно в узлах лимфа очищается, прежде чем вернуться в кровообращение.
Лимфатическая система включает не только лимфатические узлы, но и селезенку, щитовидную железу, миндалины, аденоиды и лимфоидные ткани.Взаимодействие с другими людьми
Причины лимфаденопатии
Лимфаденопатия является характерным признаком раннего заражения ВИЧ и признаком многих более поздних стадий оппортунистических инфекций (ОИ). Лимфаденопатия обычно не является признаком злокачественного новообразования, но лимфомы Ходжкина могут проявляться у людей с продвинутой стадией ВИЧ.
На ранней стадии острой инфекции, когда лимфа проходит через лимфатические узлы, в железах начинает накапливаться множество иммунных клеток и других микробов. Это может привести к тому, что система будет эффективно функционировать, что приведет к набуханию узлов, иногда к некрасивому. пропорции.
Лимфаденопатия может возникать в одной или нескольких частях тела, характер которых может многое рассказать нам о том, что происходит.
- Локальная лимфаденопатия — это увеличение лимфатических узлов в определенной части тела, скорее всего, из-за расположенной поблизости инфекции. Примеры включают инфекцию горла, которая вызывает опухание шейных узлов, или хламидийную инфекцию, вызывающую опухоль паховых узлов.
- Генерализованная лимфаденопатия — это широко распространенное увеличение лимфатических узлов по всему телу, предполагающее системную инфекцию всего тела, такую как грипп, инфекционный мононуклеоз, туберкулез, токсоплазмоз, лейкоз и ВИЧ.
- Персистирующая генерализованная лимфаденопатия (PGL) — это тип, который сохраняется, часто без видимой причины. Обычно это признак нелеченой хронической инфекции, такой как гепатит или ВИЧ. PGL может сохраняться месяцами или даже годами.
Иногда сами лимфатические узлы могут воспаляться и инфицироваться. Это часто называют лимфаденитом.
Симптомы лимфаденопатии
Увеличенные лимфатические узлы могут быть видимыми или невидимыми.Фактически, дискомфорт и боль часто являются первыми признаками лимфаденопатии до того, как начнется отек. Даже если они не так очевидны, вы обычно можете почувствовать увеличенные узлы под подмышкой, вокруг шеи, за ушами или в паху.
В некоторых случаях вы можете почувствовать единичный увеличенный узел. В других случаях может быть скопление опухших желез, расположенных на разных частях тела.
Хотя лимфатические узлы часто нежные и болезненные, иногда они могут быть совершенно безболезненными.Кожа, покрывающая узлы, также может быть красной и теплой на ощупь. Может сопровождать лихорадка, особенно при острой инфекции.
Лечение лимфаденопатии
Для людей с ВИЧ первым и главным средством лечения лимфаденопатии является антиретровирусная терапия. Полностью подавляя ВИЧ до неопределяемого уровня, можно значительно снизить нагрузку на лимфатические узлы. Лимфаденопатия обычно проходит в течение нескольких недель или месяцев после начала лечения.
Даже если лимфаденопатия вызвана ОИ, антиретровирусная терапия по-прежнему считается обязательной.Если лечить ОИ и одновременно подавлять ВИЧ с помощью антиретровирусных препаратов, у человека будет гораздо больше шансов восстановить иммунную функцию и предотвратить будущие инфекции.
Если лимфаденопатия протекает особенно болезненно, могут помочь безрецептурные нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен. Это вместе с теплым компрессом поможет уменьшить воспаление или отек.
Хронология симптомов ВИЧ | Everyday Health
От 7 до 14 дней после зараженияОстрая стадия, известная как острый ретровирусный синдром или ОРС, возникает сразу после заражения, когда иммунная система еще не контролирует вирус.В течение этого времени примерно от 40 до 90 процентов людей будут испытывать легкие или умеренные симптомы гриппа, в то время как у остальных не будет никаких симптомов вообще.
Хотя эти признаки обычно появляются в течение 7–14 дней после заражения, они также могут возникать уже через 3 дня. Примерно у 30 процентов людей с ОРС развивается пятнисто-папулезная сыпь от розовых до красных шишек, обычно на верхней половине тела. Сыпь постепенно превратится в более крупные, приподнятые ульи.
Другие общие симптомы ОРС включают:
- Лихорадка
- Утомляемость
- Головная боль
- Боль в горле
- Боль в мышцах
- Боль в суставах
- Увеличение лимфатических узлов
- Ночная потливость
- Тошнота
- Диарея 144027 90 до 28 дней после заражения
- Кандидоз полости рта (молочница), грибковая инфекция, которая вызывает образование кремообразных белых пятен по бокам языка и слизистой оболочки рта
- Необъяснимая лихорадка и мокрый ночной пот, проникающий сквозь простыни и ночное белье
- Тяжелая неконтролируемая диарея, которая длится более трех дней
Примерно к 14 дню вирус перестанет быстро размножаться.Хотя некоторые люди могут испытывать симптомы ОРС в течение трех месяцев, большинство людей начинают чувствовать себя лучше в течение двух недель, поскольку иммунная система постепенно берет инфекцию под контроль.
Исключение: симптом, называемый лимфаденопатией, иногда болезненное увеличение лимфатических узлов на шее, за ушами, под мышками или в верхней паховой (или паховой) области. Даже когда другие симптомы исчезли, лимфаденопатия может продолжаться месяцами или даже дольше.
«Важно помнить, что исчезновение симптомов не означает, что инфекция исчезла», — говорит Деннис Сифрис, доктор медицинских наук, специалист по ВИЧ из Группы по лечению заболеваний Lifesense, расположенной в Южной Африке.«ВИЧ не похож на гепатит, который может исчезнуть спонтанно. ВИЧ — это навсегда, и лучше лечить его раньше, чем позже».
От 29 дней до 20 лет после зараженияХроническая стадия инфекции наступает, когда иммунная система берет вирус под контроль. Во время этой фазы ВИЧ будет скрываться, где он находится в различных клетках и тканях по всему телу в неактивном состоянии, известном как латентный период. Латентный период ВИЧ может сохраняться бессимптомно в течение 10 лет и более, хотя у некоторых людей симптомы могут появиться в течение года или двух.
На ранней хронической стадии лимфаденопатия может быть единственным заметным признаком ВИЧ-инфекции. В некоторых случаях железы могут заметно увеличиваться и достигать дюйма и более. Если состояние сохраняется более трех месяцев, это называется стойкой генерализованной лимфаденопатией (PGL).
Даже во время латентного периода вирус будет незаметно размножаться и постепенно истощать иммунные клетки, известные как Т-клетки CD4. По мере развития иммунодефицита может появиться ряд неспецифических симптомов, в том числе:
Каждый из этих симптомов обычно наблюдается у людей с иммунодефицитом.В некоторых случаях они могут быть вызваны самим ВИЧ или еще не диагностированной инфекцией.
Поздняя стадия ВИЧ и СПИДаЕсли не лечить, ВИЧ почти всегда приводит к симптоматическому заболеванию. Нет графика или схемы того, когда это может произойти. Вообще говоря, чем ниже иммунное здоровье человека (по количеству CD4), тем выше риск заболевания. Мы называем эти заболевания «оппортунистическими», потому что они вредны только тогда, когда иммунная защита человека снижена.
В определенный момент, если еще не лечить, истощение CD4 Т-клеток может привести к стадии заболевания, называемой СПИДом или синдромом приобретенного иммунодефицита. Это когда, как правило, возникают наиболее серьезные оппортунистические инфекции. Официально СПИД определяется как наличие CD4 ниже 200 или наличие хотя бы одного из 27 различных состояний, определяющих СПИД, как указано в Центрах по контролю и профилактике заболеваний.
Симптомы ВИЧ и СПИДа на поздних стадиях включают вирусные, бактериальные, грибковые и паразитарные инфекции, а также рак (например, инвазивный рак шейки матки и неходжкинскую лимфому) и идиопатические расстройства неизвестного происхождения.Эти инфекции поражают органы и другие части тела, в том числе:
ЛИМФАТИЧЕСКИЙ УЗЕЛ В ПАТОГЕНЕЗЕ ВИЧ
Semin Immunol. Авторская рукопись; доступно в PMC 1 июня 2009 г.
Опубликован в окончательной отредактированной форме как:
PMCID: PMC2577760
NIHMSID: NIHMS70866
Майкл М. Ледерман
1 Центр исследований СПИДа, Университет Кейс Вестерн Резерв / Университет Кейс Вестерн Резерв , Больницы Кливленда, Кливленд, Огайо
Леонид Марголис
2 Национальный институт детского здоровья и развития человека, Бетесда, Мэриленд.
1 Центр исследований СПИДа, Университет Кейс Вестерн Резерв / Университет, Больницы Кливленда, Кливленд, Огайо
2 Национальный институт детского здоровья и развития человека, Бетесда, Мэриленд.
Для корреспонденции: Майклу М. Ледерману, доктору медицины, Департамент медицины / Отделение инфекционных заболеваний, Центр исследований СПИДа, Медицинская школа Университета Кейс Вестерн Резерв, 2061 Корнелл-Роуд, Кливленд, Огайо, 44118, электронная почта: ude.esac@6LXM Окончательная отредактированная версия этой статьи издателем доступна на Semin Immunol. См. другие статьи в PMC, в которых цитируется опубликованная статья.С первых дней эпидемии СПИДа клиницисты и исследователи признали важность лимфоидной ткани как в клинических проявлениях болезни, так и в ее патогенезе. Генерализованная лимфаденопатия была одним из первых предвестников СПИДа в Соединенных Штатах, и за последние 27 лет все больше данных указывают на то, что лимфоидные органы играют центральную роль в патогенезе иммунодефицита при хронической ВИЧ-1-инфекции. В этом эссе мы рассмотрим некоторые из накопленных данных и предложим тестируемую модель, которая может их согласовать.
Философия лимфатических узлов
Ни Аристотель, ни Сократ не придавали большого значения лимфатическим узлам как очагам знания или эмоций, вероятно, потому, что они не знали о них, поскольку их первое описание было приписано профессору Гаспаре Аселли (1581–1626). в Университете Падуи. Но Аселли перепутал роль лимфатического узла, назвав его «поджелудочной железой Аселли». Эта путаница была позже исправлена, и теперь как метаиммунологи, так и настоящие специалисты приписывают центральную роль в развитии человека лимфатическим узлам как критическим элементам иммунного гомеостаза.Наше понимание их функции в отношении здоровья и болезней все еще развивается.
Нам известно, что лимфатические узлы обеспечивают структурную основу для поддержки сложных взаимодействий между различными типами клеток (дендритными клетками, В- и Т-лимфоцитами и т. Д.), Участвующими в создании иммунного ответа на вторгающийся патоген; этот ответ приводит к генерации адаптивного иммунного ответа вспомогательными Т-клетками, цитотоксическими Т-лимфоцитами (CTL), продуцирующими антитела плазматическими клетками или всеми тремя. Критическая важность цитоархитектуры ткани подчеркивается неспособностью смеси изолированных лимфоцитов создавать эффективный гуморальный ответ in vitro , который зависит от плотности клеток, геометрии культурального сосуда, перемешивания, оксигенации и других факторов [1], в то время как изолированные блоки структурно сохраненных лимфатических узлов легко продуцируют антитела при заражении in vitro антигеном [2].
Определяемые экспрессией хоминговых рецепторов для лимфоидной ткани, как наивные, так и центральные Т-клетки памяти характерно избирательно удерживаются в лимфатических узлах по мере их циркуляции. Сигналы, необходимые для гомеостатической пролиферации этих клеток, передаются гомеостатическими цитокинами, такими как интерлейкин-7. Профессиональные антигенпредставляющие клетки, такие как дендритные клетки, также накапливаются в лимфатических узлах, где они представляют экзогенные микробные антигены для прайминга и расширения адаптивных иммунных ответов.Таким образом, созревание наивных Т-клеток направлено в этих участках, и там же начинается анамнестическая экспансия центральных клеток памяти в ответ на отзыв антигенов. Эти события тщательно организованы. Клетки не движутся через лимфатические узлы стохастически, а довольно часто следуют дорогам или «обходным путям», которые стромальные элементы обеспечивают миграцию лимфоцитов. Такое расположение гарантирует, что два партнера (антигенпрезентирующие клетки и отвечающие лимфоциты) используют одну и ту же дорожку и не пропускают друг друга [3].Распознавание пептида / MHC на поверхности APC редкими рецепторами Т-клеток стабилизируется взаимодействием вспомогательных молекул и их лигандов на T-клетках и APC. Двунаправленные перекрестные помехи в результате этих взаимодействий приводят к временной экспрессии дополнительных костимулирующих молекул, а также выработке цитокинов, которые, в свою очередь, вносят вклад в упорядоченные межклеточные взаимодействия. Кроме того, при связывании с рецептором цитокины регулируют созревание APC, а также созревание и размножение Т-клеток и В-клеток.Таким образом, адаптивный иммунный ответ выстраивается посредством высокоорганизованных межклеточных взаимодействий, связанных с высвобождением соответствующих цитокинов, которые связываются с клеточными рецепторами и способствуют упорядоченному созреванию их мишеней. При воздействии нового антигена в условиях здорового лимфатического узла редкие наивные CD8 + Т-клетки, которые могут распознавать микробный пептид, созреют для развития эффекторной функции и при достаточном разрастании могут обеспечить ответ хозяина достаточной силы, чтобы способствовать клиренсу микробного пептида. возбудитель.Одновременно, экспансия наивных CD4 Т-клеток может обеспечивать источник вспомогательных цитокинов для усиления противомикробной защиты, а цитокиновая среда во время созревания наивных CD4 + Т-клеток может определять характер экспансии эффекторных клеток, так что память / эффекторное потомство этих Экспансия может быть охарактеризована как имеющая преимущественно Th2, Th3, Th27 или T-reg фенотип с относительно различными паттернами или экспрессией цитокинов при рестимуляции [4]. У части этих клеток разовьется фенотип центральной памяти (CM), который будет сохраняться в лимфоидных тканях после клиренса антигена, чтобы обеспечить повторную экспансию эффекторных клеток, если тот же антиген будет представлен системно.
Важно отметить, что эффекторным Т-клеткам, которые, согласно этой концепции, полны цитокинов и цитолитических молекул, обычно не рекомендуется оставаться в лимфоидных тканях надолго. В самом деле, наличие этих легко активируемых цитокин-продуцирующих клеток вокруг может привести к гибели критических антигенпрезентирующих клеток или может вызвать дисрегулируемые ответы наивных клеток и клеток памяти, которые чрезвычайно чувствительны к этим цитокиновым сигналам. Таким образом, самонаводящиеся молекулы эффекторных клеток обычно направляют их к участкам ткани, где они необходимы для уничтожения или сдерживания вторжения патогенов и для того, чтобы убедить другие клетки сделать то же самое.Вот как это должно работать.
Нарушение адаптивной защиты при ВИЧ-1-инфекции и функции ВИЧ-1-инфицированного лимфатического узла
При ВИЧ-1-инфекции функция лимфатического узла нарушена. С целостной точки зрения, при ВИЧ-инфекции резко нарушаются как клеточные, так и гуморальные иммунные ответы. Начнем с того, что у большинства инфицированных людей наблюдается прогрессирующее истощение циркулирующих CD4 + Т-клеток. Кроме того, оппортунистические инфекции, которые осложняют инфекцию ВИЧ-1 и определяют СПИД, отражают глубокие нарушения клеточного (а также гуморального) иммунного ответа.Способность ВИЧ-инфицированных людей развивать сильные Т-клеточные и В-клеточные ответы на иммунизацию неоантигенами и вспоминать антигены часто резко снижается [5–7]. Это нарушение отражает сильно ослабленную способность инфицированного хозяина увеличивать наивные Т-клетки и расширять функциональные клетки памяти. Является ли это простым следствием истощения Т-клеток или связано с нарушением их функциональных возможностей, еще предстоит полностью решить, но, по крайней мере, есть четкие доказательства того, что экспансия наивных Т-клеток нарушается при хронической ВИЧ-инфекции [8-10 ].Кроме того, среди циркулирующих Т-лимфоцитов уменьшается экспансия in vitro в ответ на отзыв антигенов как CD4 +, так и CD8 + Т-клетками [11–14]. Хотя некоторые из последних дефектов могут быть связаны с уменьшением количества антиген-реактивных клеток памяти, даже на основе одной клетки, способность экспрессировать один или несколько цитокинов нарушена [15, 16].
Значит, ВИЧ-инфицированный лимфатический узел не выполняет свою работу. Почему? Ну что ж, бардак! С самого начала эпидемии СПИДа патология лимфатических узлов была определяющей характеристикой инфекции [17, 18].Острая ВИЧ-инфекция часто связана с генерализованным увеличением лимфатических узлов [19, 20], и со временем ее можно обнаружить у большинства пациентов, если внимательно присмотреться к ней [20]. На ранних стадиях инфекции эти узлы гистопатологически характеризуются выраженной фолликулярной гиперплазией, которая по мере развития болезни может развиться в паттерн фолликулярной инволюции [18]. Кажется, что репликация ВИЧ каким-то образом запускает увеличение лимфоидов, поскольку после подавления репликации ВИЧ с применением антиретровирусной терапии увеличение лимфатических узлов, если оно присутствует, имеет тенденцию резко уменьшаться [21].Можно предположить, что в ВИЧ-инфицированном лимфатическом узле клетки взаимодействуют друг с другом менее упорядоченным образом, хотя точное описание межклеточных взаимодействий in situ еще не выполнено. Доступно больше данных о нарушениях экспрессии цитокинов в ВИЧ-инфицированных лимфатических узлах. Это возмущение было продемонстрировано как в одноклеточных анализах [22], так и в экспериментах по гистокультуре тканей [23]. Произошло резкое изменение нормального паттерна конститутивной экспрессии цитокинов, при этом некоторые цитокины, такие как интерлейкин-1B, интерлейкин-2, интерферон γ и интерлейкин-15, обычно обнаруживаются в повышенных концентрациях, а некоторые другие, такие как MIP-1α и SDF-1β. существенно уменьшилось.Отложение коллагена и фиброз все чаще обнаруживаются в этих узлах, и эти результаты фактически очевидны даже на самых ранних стадиях инфекции [24]. По мере прогрессирования нелеченой инфекции и по мере того, как циркулирующая CD4-Т-лимфопения становится более выраженной, узлы становятся все более фиброзными и уменьшаются в размере. Интересно и неудивительно, что среди людей, которые начинают антиретровирусную терапию, величина фиброза обратно пропорциональна величине восстановления CD4 Т-клеток в периферической крови [25].У людей с запущенной ВИЧ-инфекцией и СПИДом часто встречаются лимфатические узлы, которые обычно маленькие, фиброзные и сильно истощены лимфоцитами [26].
Почему это происходит при ВИЧ-инфекции, но не при большинстве других вирусных заболеваний? Это явление может быть связано с природой возбудителя. ВИЧ — один из немногих признанных патогенов, которые способны (и действительно обладают) репликацией в иммунологических органах. Таким образом, в этом случае антигены ВИЧ накапливаются в лимфоидной ткани в концентрациях, намного превышающих наблюдаемые для большинства других микробных патогенов, которые локализуются и реплицируются преимущественно в других местах.Это чрезмерное накопление антигенов ВИЧ является результатом эффективной репликации вируса в (активированных) Т-клетках и персистенции вирусных частиц на фолликулярно-дендритных клетках [27]. Накопление вирусов в лимфоидных тканях может усиливаться за счет попадания умирающих ВИЧ-инфицированных клеток соседними APC и может служить резервуаром для новых инфекций. Все эти события, происходящие в лимфатических узлах, могут привести к взрывной концентрации чужеродного антигена, который обычно не встречается в лимфоидных тканях, за исключением случайных обстоятельств (см. Ниже).С другой стороны, достаточно ли высоких концентраций антигена в лимфоидных тканях для объяснения патогенеза ВИЧ-инфекции? Возможно, но следует признать, что циркулирующие уровни других вирусных патогенов, вызывающих хроническое заболевание (например, вируса гепатита В), обычно превышают уровни ВИЧ на 2–3 log или более [28], однако эти циркулирующие уровни вирусного антигена не приводят к при глубоком иммунодефиците или даже при общем увеличении лимфатических узлов, что типично для ВИЧ-инфекции.
Эти взрывные концентрации антигена, по-видимому, представляют проблему для ВИЧ-реактивных эффекторных Т-клеток / Т-клеток памяти: их самонаводящиеся молекулы направляют их в ткани, куда вторгается большинство патогенов, но, в отличие от большинства других патогенов, также имеются необычно высокие концентрации микробный (ВИЧ) антиген в лимфатических узлах.Возможно, высокая концентрация вирусных антигенов в лимфоидных тканях способствует чрезмерному накоплению ВИЧ-реактивных эффекторных клеток памяти в этих лимфоидных участках [29–32], из которых эффекторные клетки памяти обычно исключаются. Мы предполагаем, что запуск TCR на этих участках приводит к значительному цитолизу инфицированных клеток (хотя одна команда обнаружила относительное исключение ВИЧ-реактивных CTL из фолликулярных участков в лимфатическом узле, где концентрировались ВИЧ-инфицированные клетки [32]), а также к нарушению регуляции. воспалительная цитокиновая среда [22, 23, 33, 34], которая наносит некоторый ущерб нормальной иммунологически упорядоченной среде лимфатического узла.Как отмечалось выше, было обнаружено, что в ВИЧ-инфицированном лимфатическом узле повышено количество провоспалительных цитокинов: наиболее часто интерлейкинов-1β, 2, 12 и 15 и интерферона γ. Эти нарушения имеют вероятные последствия для созревания как первичных, так и анамнестических реакций при ВИЧ-инфекции.
Является ли эта ситуация уникальной для ВИЧ-инфекции? Несомненно, другие патогены, которые могут быть ответственны за определенные клинические синдромы, также могут размножаться в лимфоидной ткани. Например, вирус Эпштейна-Барра (EBV), вирус кори и Mycobacterium tuberculosis будут реплицироваться в лимфоидных тканях.Интересно, что эти инфекции также связаны с признаками серьезных нарушений иммунитета, включая глобальную анергию на фоне турберкулеза [35] или острой вирусной инфекции кори [36, 37]. Имеются также данные о временном нарушении реактивности кожной пробы при острой ВЭБ-инфекции [38, 39], которое обычно самоограничивается, поскольку репликация вируса в конечном итоге контролируется эффективным противовирусным иммунным ответом хозяина [40], который отсутствует у ВИЧ-1. инфекционное заболевание. Таким образом, мы предполагаем, что микробная инфекция в лимфоидных тканях создает основу для нарушений клеточного иммунитета, которые при ВИЧ-1 инфекции являются стойкими и прогрессирующими.
Активация иммунитета и патогенез иммунодефицита при хронической ВИЧ-инфекции
Несмотря на глубокий иммунодефицит при ВИЧ-1-инфекции, активация иммунной системы считается характерной чертой [41–45]. Хотя точных определений иммунной активации нет, и разные авторы подразумевают разные вещи при использовании этого термина, ясно, что при хронической ВИЧ-1-инфекции наблюдается широкая гиперактивация иммунных клеток и повышенные уровни различных иммунных цитокинов. В качестве примеров можно привести поликлональное увеличение иммуноглобулинов, отражающее активацию В-клеток [43], повышенные уровни циркулирующих различных цитокинов, таких как интерлейкин-6, фактор некроза опухоли и его рецепторы [46–48], повышенная экспрессия различных активаций маркеры на популяциях Т-лимфоцитов [49, 50] и на антигенпрезентирующих клетках, таких как моноциты [51–54] и В-лимфоциты [55].Появляется все больше доказательств того, что Т-клеточные маркеры иммунной активации (например, CD38) предсказывают прогрессирование заболевания лучше, чем величина плазменной виремии [56, 57]. Хотя маркеры клеточной поверхности, такие как CD38, могут быть хорошими предикторами исхода заболевания при ВИЧ-инфекции, нет никаких указаний на то, что этот поверхностный антиген или другие аналогичные маркеры действительно находятся на критическом пути потери клеток и иммунодефицита при ВИЧ-инфекции. Скорее всего, многие из этих маркеров, по-видимому, отражают общее состояние активации иммунной системы при хронической ВИЧ-инфекции.Таким образом, отличие тех путей активации, которые фактически вызывают иммунодефицит, от тех, которые просто отражают это, является приоритетом в исследованиях патогенеза ВИЧ.
У приматов, кроме человека, инфекция, вызванная вирусом хронического обезьяньего иммунодефицита (SIV), вызывает прогрессирующее заболевание только в условиях устойчивой иммунной активации
Важность иммунной активации в патогенезе иммунодефицита при ВИЧ-1-инфекции подтверждается исследованиями заражение родственным вирусом (SIV) у приматов, кроме человека.В то время как азиатские макаки-резус, не являющиеся естественными хозяевами ВИО, развивают истощение CD4 + Т-лимфоцитов и прогрессирующий иммунный дефицит после заражения ВИО [58], африканские обезьяны, которые являются естественными хозяевами ВИО, такие как сажистые мангаби и африканские зеленые обезьяны, переносят высокий уровень виремии и редко испытывают значительную потерю CD4 + Т-клеток при инфицировании [59, 60]. По-видимому, эти животные, естественным образом адаптированные к SIV, получили возможность развить механизмы, позволяющие переносить вирусную инфекцию без развития болезни [61].Как именно они это сделали, в настоящее время не полностью решено, и еще предстоит определить, один или несколько путей определяют толерантность к инфекции без активации иммунной системы. Важно отметить, что эти животные полностью способны распознавать антигены SIV [61]; таким образом, низкий уровень иммунной активации у них не является следствием «незнания». Таким образом, при ВИЧ-инфекции разумно предположить, что либо пути, лежащие в основе когнитивного распознавания пептидов ВИЧ, важны для активации иммунной системы в этой ситуации, либо, в качестве альтернативы, что другие механизмы, такие как активация стороннего наблюдателя, важны для запуска иммунной активации, которая управляет патогенезом .
Иммунная активация при хронической ВИЧ-инфекции связана с повышенным оборотом как CD4 +, так и CD8 + Т-клеток и каким-то образом связана с репликацией ВИЧ
Как отмечалось выше, циркулирующие лимфоциты у ВИЧ-инфицированных людей экспрессируют высокие уровни фенотипических маркеров клеточной активации и высокие уровни различных цитокинов могут быть обнаружены в обращении. Тем не менее, роль этих маркеров и цитокинов в патогенезе иммунодефицита остается неопределенной. Клеточная активация отражается также в ускоренном клеточном обновлении, которое можно измерить несколькими методами.Клетки, которые были недавно активированы in vivo, для входа в клеточный цикл, могут быть обнаружены с помощью проточной цитометрии путем окрашивания ядер на антиген Ki67 [62]. Для обнаружения клеток, которые находятся или недавно находились в фазе S (синтеза ДНК) клеточного цикла, можно вводить аналог тимидина BrdU, и его захват клеточной ДНК можно определять с помощью проточной цитометрии ex vivo . [63]. Аналогичным образом, инкубация ex vivo образцов свежей крови с BrdU позволяет обнаруживать с помощью проточной цитометрии клетки, которые были недавно активированы in vivo для перехода в S-фазу клеточного цикла [45, 64].Оборот клеток также можно оценить с помощью масс-спектрометрии стабильных изотопов в отсортированных популяциях клеток после введения in vivo дейтерийсодержащей глюкозы или воды [41]. Используя эти методы, можно продемонстрировать повышенный оборот как CD4 +, так и CD8 + Т-клеток в периферической крови [42, 45, 64, 65] и лимфоидной ткани [63] людей с хронической ВИЧ-инфекцией. Снижение активации и оборота Т-клеток при ВИЧ-инфекции после применения супрессивной антиретровирусной терапии [42, 64, 65] ясно показывает, что репликация вируса должна прямо или косвенно участвовать в большей части этого процесса.Тем не менее, хотя они и скоординированы, распад плазменной виремии происходит намного быстрее, чем спад частоты CD4 + Т-клеток в S-фазе [64]. В частности, доля BrdU + CD4 + Т-клеток у нелеченых ВИЧ-инфицированных в среднем более чем в 8 раз выше, чем среди серонегативных по ВИЧ контрольных лиц. В то время как в первые 10 недель терапии вирусная нагрузка упала примерно на три log, доля BrdU + CD4 + Т-клеток снизилась менее чем на 40% в течение этого периода, а с двухфазным распадом, даже после одного года терапии, снижение этой фракции было менее 60% и, по-видимому, оставалось больше, чем у здоровых людей.Поскольку циркулирующие BrdU + Т-клетки при ВИЧ-инфекции должны быстро умирать [66], эти различия, скорее всего, не являются следствием замедленного распада этих клеток из кровообращения. Таким образом, есть доказательства того, что ВИЧ-инфекция связана с повышенным клеточным обновлением и смертью, что, по крайней мере, частично корректируется применением супрессивной антиретровирусной терапии. Это заявлено, что повышенный клеточный оборот может быть драйвером клеточных потерь, может отражать гомеостатический ответ на лимфоцитопению, комбинацию обоих или, возможно, эпифеномен иммунной активации, который не играет роли в патогенезе иммунодефицита.
Иммунная активация не просто отражает гомеостатический ответ на лимфоцитопению
Не лишено оснований предположить, что активация иммунной системы при хронической ВИЧ-инфекции является следствием лимфоцитопении, поскольку количество CD4 + лимфоцитов и, в конечном итоге, все типы лимфоцитов в кровотоке имеют тенденцию резко уменьшаться [50 , 67]. Существует также значительная обратная зависимость между количеством циркулирующих CD4 + Т-клеток и плазменными уровнями важного гомеостатического цитокина — интерлейкина-7 [68, 69].Тем не менее, мы не думаем, что повышенная активация и обновление Т-клеток при хронической ВИЧ-инфекции отражают в какой-либо значительной степени гомеостатический ответ на лимфоцитопению, поскольку частота циркулирующих клеток S-фазы не связана с количеством циркулирующих Т-клеток CD4, общим количеством Т-клеток. или общее количество лимфоцитов [45, 64]. Более того, хотя, как отмечалось выше, снижение иммунной активации и клеточного оборота происходит быстрее, чем спад виремии в плазме, снижение циркулирующих Т-клеток в S-фазе и снижение клеточного оборота наблюдаются очень скоро после подавления репликации ВИЧ и задолго до лимфоцитов. числа даже имеют тенденцию к нормализации [64, 70, 71].Эти данные предполагают, что гомеостатическое расширение в ответ на лимфоцитопению не является основным фактором активации иммунной системы и клеточного обмена при хронической ВИЧ-1-инфекции.
Иммунная активация и оборот Т-клеток при хронической ВИЧ-инфекции, по-видимому, обусловлены механизмами сторонних наблюдателей, а не распознаванием родственных пептидов
Если гомеостатическое стремление к восстановлению числа лимфоцитов не является основным детерминантом иммунной активации при хронической ВИЧ-инфекции, что тогда являются ли вероятными движущими силами клеточной активации и обновления в этой хронической инфекции? В то время как величина ВИЧ-виремии коррелирует с частотой клеток в цикле [45, 72], широкую активацию Т-клеток при хронической ВИЧ-инфекции трудно отнести к ответу на распространение и активацию антигенов ВИЧ, поскольку только меньшая часть активированных Можно показать, что Т-клетки при хронической ВИЧ-инфекции являются ВИЧ-реактивными [45, 73], и мы обнаружили, что циркулирующие Т-клетки в S-фазе (BrdU +) при хронической ВИЧ-инфекции лишь изредка демонстрируют свидетельства недавнего вовлечения TCR [45].В частности, хотя все эти клетки S-фазы экспрессируют маркер активации CD38, они не экспрессируют CD25 (альфа-цепь рецептора IL-2) или лектин CD69 C-типа, которые обычно активируются после клеточной активации посредством связывания рецептора Т-клеток. пептидным антигеном. Более конкретно, циркулирующие CD8 + Т-клетки в S-фазе редко связывают комплексы пептид ВИЧ / тетрамер HLA [45]. Таким образом, механизмы, отличные от механизмов, связанных с распознаванием процессов активации, управляемых антигенами ВИЧ или другими родственными пептидами, вероятно, лежат в основе повышенной иммунной активации, которая характерна для ВИЧ-инфекции.
Активация и обновление центральных Т-клеток памяти является центральным звеном в патогенезе хронической ВИЧ-инфекции у людей и ВИО-инфекции у макак-резус
Как отмечалось выше, Т-клетки можно в широком смысле разделить на «наивные», в зависимости от их статуса созревания, « центральная память »и клетки« эффекторной памяти »[74]. Разнообразие Т-клеточных рецепторов (TCR) наивных Т-клеток представляет полный спектр перестроек генов TCR, которые произошли в тимусе и созрели в нем. Эти события рекомбинации и отбор во время созревания тимуса приводят к появлению наивных Т-клеток с рецепторами с промежуточным сродством к собственным антигенам HLA, экспрессирующим внутри эндогенные пептиды.Наивные Т-клетки с высоким сродством к себе были удалены, чтобы избежать аутоиммунитета, в то время как Т-клетки с низким сродством не могут созреть и выйти из тканей тимуса, и это хорошо, потому что они, вероятно, не будут достаточно хорошо связываться с собственным HLA, даже с собственным HLA, содержащим экзогенные пептиды. происходит от вторгшихся микробов. После первого контакта с антигеном в лимфоидных тканях наивные Т-клетки созревают до клеток с эффекторной (экспрессией цитокинов и цитолитической) функцией, чтобы облегчить защиту от вторгшихся микробов и избавиться от них.Как отмечалось ранее, эффекторные клетки памяти созревают и экспрессируют хоминговые рецепторы, которые направляют их распределение в участки ткани, где ожидается микробная инвазия. Среди тех клеток, которые созрели в ответ на воздействие неоанитгена, у некоторых развивается центральный фенотип памяти. Клетки центральной памяти экспрессируют хоминг-рецепторы для лимфоидной ткани, в которой они находятся, ожидая повторных встреч с пептидным антигеном, до которого они созрели. Это вторичное воздействие обычно приводит к анамнестическому ответу Т-клеток, поскольку эти центральные клетки памяти расширяются и созревают до эффекторного фенотипа, что приводит к ускоренному и более устойчивому ответу на «отзывный» антиген.Таким образом, неудивительно, что центральные Т-клетки памяти характерно долгоживущие, они обновляются медленнее, чем эффекторные клетки памяти [75], а в системах мыши [76, 77] и человека [78] они относительно устойчивы к сигналам смерти. после активации. Мы обнаружили, что циркулирующие Т-клетки S-фазы при ВИЧ-инфекции — это преимущественно клетки с центральным фенотипом памяти, которые были активированы для входа в клеточный цикл с помощью сторонних механизмов [45], и что эти Т-клетки S-фазы нечасто завершают клеточный цикл, а вместо этого имеют тенденцию к die in vitro [45, 66].Эта смерть клеток-свидетелей напоминает смерть клеток-свидетелей, отмеченную несколькими группами в лимфоидной ткани у людей с хронической инфекцией ВИЧ-1 [79–81], хотя в этих исследованиях фенотипы умирающих клеток не были четко определены. Недавние исследования показывают, что в условиях здоровья длительное выживание центральных клеток памяти и устойчивость к сигналам смерти могут быть опосредованы фосфорилированием и инактивацией FOXO3a, что приводит к удержанию этого фактора транскрипции в цитоплазме и снижению уровня проапоптозного фактора Bim.[82]. Поэтому неудивительно, что относительная резистентность центральных клеток памяти к сигналам смерти устраняется при ВИЧ-1-инфекции [45, 66], и недавняя работа предполагает, что это может быть связано с активацией пути FOXO3a, как у ВИЧ-инфицированных людей, которым удается контролировать репликацию ВИЧ в отсутствие терапии («элитные контролеры»), путь FOXO3a имеет тенденцию инактивироваться в центральных и эффекторных CD4 + Т-клетках памяти, в то время как он активируется в CM и EM-клетках ВИЧ-1-инфицированных людей, перенесших виремию под контролем антиретровирусной терапии и среди здоровых людей [83].Однако следует отметить, что при ВИЧ-1-инфекции как CD4 +, так и CD8 + T CM T-клетки активируются, чтобы войти в клеточный цикл in vivo , и тем не менее, в отличие от CD4 + T-клеток, количество CD8 + T-клеток не уменьшается до позднего времени. при ВИЧ-1-инфекции и обычно повышаются, особенно на ранних стадиях заболевания [84, 85]. Неясно, одни и те же или разные факторы ответственны за включение CD4 + CM T-клеток и CD8 + CM T-клеток в клеточный цикл. Независимо от этого, относительная выживаемость и рост CD8 + Т-клеток могут быть связаны, по крайней мере частично, с большей способностью CD8 + Т-клеток увеличиваться после истощения лимфоцитов [86].Другие факторы также могут способствовать относительной потере CD4 + Т-клеток и сохранению CD8 + Т-клеток при ВИЧ-1-инфекции. К ним относится восприимчивость активированных CD4 + Т-клеток к гибели клеток как прямому следствию цитопатической ВИЧ-инфекции. Кроме того, белок оболочки ВИЧ-1 может связываться с CD4 на поверхности клетки и вызывать активацию и гибель клеток [87]. В этом отношении относительное укорочение теломер среди циркулирующих CD8 + Т-клеток, но не CD4 + Т-клеток при хронической ВИЧ-инфекции, указывает на то, что выжившие CD8 + Т-клетки претерпели гораздо больше циклов успешного деления, чем выжившие CD4 + Т-клетки [88].Исследования на SIV-инфицированных макаках-резус также демонстрируют глубокую активацию и обмен CM CD4 + T-клеток, которые в этой системе быстро мигрируют в участки ткани, где, как считается, они подвергаются повышенному риску заражения SIV и смерти [89, 90]. Мы предполагаем, что активация иммунной системы во вторичных лимфоидных тканях является центральным звеном в патогенезе иммунодефицита при хронической ВИЧ-1-инфекции. В этой модели эффекторные Т-клетки ненадлежащим образом изолированы в лимфоидных тканях; повышенная экспрессия воспалительных цитокинов на этих участках стимулирует проникновение сторонних CD4 + Т-клеток центральной памяти в клеточный цикл и приводит к их ускоренному обновлению и гибели.Отложение коллагена в результате длительного воспаления приводит к фиброзу, который препятствует перемещению клеток в лимфатический узел. В результате нарушаются анамнестические ответы. В то же время гомеостатические сигналы к наивным Т-клеткам также нарушаются, что приводит к нарушению способности наивных Т-клеток к увеличению и гомеостазу. Как это произошло?
При хронической ВИЧ-инфекции вторичные лимфоидные органы часто увеличиваются в размерах и вызывают воспаление
Генерализованная лимфаденопатия была одним из характерных проявлений эпидемии СПИДа еще до того, как ее этиология была признана [17, 18].Эта аденопатия является глубоко воспалительной [22, 23] и характеризуется повышенной экспрессией молекул адгезии [21], способствующей резкой секвестрации лимфоцитов и длительному воздействию локализованного «цитокинового шторма». Наблюдательная гибель лимфоцитов в этих тканях является характерной [79–81], но движущие силы связанной с активацией гибели клеток на этих участках неизвестны. При устойчивом воспалении на этих участках увеличивается отложение коллагена, что приводит к фиброзу [91]. Считается, что этот фиброз нарушает нормальные каналы связи в лимфоидной ткани и связан как с уменьшением количества циркулирующих наивных Т-клеток при ВИЧ-инфекции, так и с неспособностью восстановления Т-лимфоцитов CD4 с помощью противовирусной терапии [25, 92].С доступностью комбинированной антиретровирусной терапии подавление репликации ВИЧ было связано с увеличением, которое лучше всего определяется как двухфазное в циркулирующих CD4 + Т-клетках [70, 93, 94] (а также увеличение в других популяциях лимфоцитов). Быстрая первая фаза клеточного восстановления после подавления репликации вируса была связана с резким разрешением лимфаденопатии, и эти результаты были интерпретированы как отражение перераспределения секвестрированных лимфоцитов из вторичных лимфатических узлов в кровоток [21, 94–96].
Почему лимфатические узлы при ВИЧ-инфекции такие воспалительные?
Как отмечалось выше, репликация ВИЧ в лимфоидных тканях обеспечивает высокие уровни вирусного антигена в этих участках иммунного гомеостаза. Таким образом, есть основания ожидать, что эффекторные Т-клетки могут быть привлечены и удерживаться на этих участках с высокой плотностью антигенов. И действительно, похоже, что доля эффекторных Т-клеток в лимфоидной ткани, инфицированной ВИЧ, значительно превышает их пропорции в узлах здоровых контролей [29–32].Но трудно быть уверенным в том, что одной плотности антигена достаточно, чтобы объяснить гиперпластический ответ лимфатических узлов на инфекцию ВИЧ-1. Например, при аналогичных показателях клиренса из плазмы ежедневная продукция вирионов при инфицировании вирусом гепатита С превышает выработку вируса ВИЧ более чем на порядок [97], а при хронической инфекции гепатита В виремия обычно превышает таковую при инфекции ВИЧ-1. на 2–3 порядка и более [28]. При ВИЧ-инфекции, хотя оценки, по общему признанию, являются приблизительными, считается, что плотность антигена ВИЧ в лимфоидной ткани превышает таковую в плазме более чем на 3 log [98].Таким образом, если предположить, что антигены вируса гепатита не сконцентрированы и не исключены из лимфоидных тканей, концентрации антигенов ВИЧ в этих участках во время хронической ВИЧ-инфекции, вероятно, будут примерно такими же, как у вирусов гепатита при хронических инфекциях печени. Поэтому разумно спросить, способствуют ли другие факторы, помимо плотности антигена, накоплению эффекторных клеток и воспалительной природе лимфатических узлов при ВИЧ-инфекции. Более того, хотя может иметь место относительное накопление ВИЧ-реактивных цитотоксических Т-клеток на этих участках [29, 31, 32], их частота недостаточна для учета общего накопления эффекторных клеток в этих участках воспаления [30].Вероятно, первоначальное привлечение и удержание в лимфоидной ткани ВИЧ-реактивных эффекторных клеток во время острой ранней инфекции может вызвать воспалительные состояния и повышенную экспрессию молекул адгезии для улавливания и удержания с помощью неспецифических механизмов эффекторных Т-клеток различной специфичности.
Множественные микробные элементы способствуют иммуноактивации
Но подождите, это еще не все! Недавние работы по острой ВИЧ-инфекции [30, 99, 100], которые поразительно похожи на результаты, полученные на SIV-инфицированных макаках-резус [101–103], показывают, что в течение первых нескольких недель ВИЧ-инфекции подавляющее большинство эффекторных CD4 + CD4 + Т-клетки в лимфоидной ткани, ассоциированной с кишечником (GALT), резко истощены.Это ошеломляющее открытие, поскольку большинство иммунологов слизистых оболочек утверждают, что GALT содержит большую часть общей популяции Т-лимфоцитов [104, 105]. Хотя это преобладающая и наиболее поддерживаемая точка зрения, эта оценка недавно подверглась сомнению [106]. Тем не менее, в обращении может находиться не более 2% от общей популяции лимфоцитов, что указывает на то, что умеренное истощение циркулирующих CD4 + Т-клеток, распознаваемых на ранней стадии ВИЧ-инфекции, сильно недооценивает величину фактической потери памяти / эффекторных CD4 + Т-клеток. Удивительно, но это опустошение имеет несколько драгоценных клинических последствий, по крайней мере, в краткосрочной перспективе симптомы острой ВИЧ-инфекции обычно исчезают, и большинство ВИЧ-инфицированных страдают несколькими серьезными клиническими осложнениями иммунодефицита до тех пор, пока количество циркулирующих CD4 + Т-клеток не упадет ниже 200 / мкл, обычно занимает годы (лонгитюдные исследования показывают, что примерно половина ВИЧ-инфицированных остаются свободными от СПИДа в течение 10 лет после заражения [107]).Почему такое глубокое истощение эффекторной памяти хозяина CD4 + T-клеточная популяция так хорошо переносится так долго, совсем не ясно, поскольку микробная инвазия часто происходит именно на участках слизистой оболочки. Тем не менее, на протяжении всего этого периода прогрессирующее истощение циркулирующих CD4 + Т-клеток является правилом, но скорость этих потерь сильно варьируется в инфицированной популяции [108, 109]. Как отмечалось ранее, индексы иммунной активации могут предсказывать скорость истощения CD4 и наступление клинического иммунодефицита лучше, чем величина репликации ВИЧ (по крайней мере, как это отражено в уровнях РНК ВИЧ в плазме [56, 57]).Каким же образом ВИЧ-инфекция приводит к активации иммунной системы? Одна из моделей, как указано выше, предполагает, что приток и удержание ВИЧ-реактивных эффекторных клеток во вторичных лимфоидных тканях может управлять активацией иммунной системы посредством выработки провоспалительных цитокинов. Но также могут быть долгосрочные последствия обширного повреждения лимфоидной популяции GALT, которые также могут способствовать этому процессу.
Площадь поверхности кишечника человека огромна и составляет не только внутренний диаметр просвета.Скорее, площадь поверхности кишечника человека превышает площадь теннисного корта [110]. Это необходимо для улучшения усвоения питательных веществ и воды. Но в то же время внутренности кишечника действительно находятся вне человеческого организма, и как тонкий, так и толстый кишечник сильно колонизированы бактериями, общая численность которых оценивается в 100 триллионов [111]. Фактически, в нашем кишечнике в 10 раз больше бактериальных клеток, чем общее количество наших собственных клеток во всем теле. Каким-то образом абсорбция питательных веществ и воды должна происходить, не допуская системного доступа микробов или микробных элементов.В здоровом состоянии слизистая оболочка кишечника (и, возможно, другие препятствия) ограничивают системное распространение микробов и продуктов их переработки. При хронической инфекции ВИЧ-1 слизистая оболочка кишечника кажется удивительно проницаемой для системной транслокации микробных продуктов. В недавно опубликованной работе Brenchley et al. Обнаружили высокие уровни бактериального липополисахарида (LPS) в плазме людей с хронической ВИЧ-инфекцией, что свидетельствует об усилении транслокации микробных продуктов из кишечника [112]. Уровни ЛПС коррелировали с индексами активации Т-клеток и уровнями интерферона-альфа в плазме и обратно предсказывали величину восстановления Т-лимфоцитов CD4 после применения ВААРТ.Более того, в патогенной (резус) модели инфекции SIV уровни ЛПС были увеличены у инфицированных животных, в то время как в непатогенной модели (сажистый мангабей) инфекция SIV не увеличивала уровни ЛПС в плазме [112]. Не только LPS может системно перемещаться при ВИЧ-инфекции. Недавно мы обнаружили высокие уровни бактериальных последовательностей ДНК в плазме людей с хронической ВИЧ-инфекцией (представленный Цзян М.С.). Хотя уровни бактериальной ДНК упали при применении ВААРТ, они плохо коррелировали с уровнями РНК ВИЧ в плазме.Неудивительно, что уровни бактериальной ДНК коррелировали с уровнями ЛПС, а также коррелировали с индексами иммунной активации и предсказывали величину клеточного восстановления после применения ВААРТ. Демонстрация повышенных уровней циркулирующих ЛПС и бактериальной ДНК в плазме ВИЧ-1-инфицированных пациентов предполагает, что другие микробные элементы, такие как, например, флагеллины, пептидогликаны и другие элементы клеточной стенки, также могут перемещаться в системный кровоток при ВИЧ-инфекции, но это еще не было продемонстрировано.
Бактериальный ЛПС и определенные бактериальные последовательности ДНК (чаще всего неметилированные последовательности CpG) являются репрезентативными для ряда микробных мотивов, которые могут активировать врожденные иммунные ответы посредством связывания и передачи сигналов через рецепторы типа «толчок» хозяина (TLR). Эти мотивы могут быть обнаружены в бактериях, грибах, а также в вирусах и обеспечивают через связывание TLR раннее распознавание микробной инвазии [113]. Важно отметить, что богатые уридином последовательности РНК, происходящие из генома ВИЧ, также способны передавать сигналы через TLR 7 и 8 [114–116].Недавно мы обнаружили, что каждый из 8 различных агонистов толл-подобных рецепторов (включая LPS (агонист TLR4), ДНК CpG (агонист TLR9) и агонисты TLRS 1/2, 3, 5, 7 и 8) может приводить к T -активация клетки и смерть. Наивные Т-клетки были минимально затронуты воздействием лиганда TLR, в то время как эффекторные клетки и клетки с фенотипом памяти были сильно активированы [117]. Интересно, что CM и EM CD8 + Т-клетки были активированы для экспрессии лектина C-типа CD69, который у животных (и, возможно, у людей) способствует секвестрации активированных Т-клеток в лимфоидных тканях посредством блокирования поверхностной экспрессии рецептора сфонгозина-1 фосфата (S1P ). 1 ) [118].Важно отметить, что этот путь индуцируется интерфероном 1 типа [118]. В отличие от результатов с CD8 + T-клетками, CM и EM CD4 + T-клетки были активированы после воздействия агонистов TLR для входа в клеточный цикл. Воздействие лигандов TLR способствовало вступлению в клеточный цикл и гибели как CD4 +, так и CD8 + CM и EM T-клеток, но, что важно, сигналов смерти было значительно больше в CD4 + T-клетках, чем в CD8 + T-клетках [117]. Как эти микробные элементы проникают через поврежденную слизистую оболочку кишечника при ВИЧ-инфекции, еще предстоит определить, но недавние исследования показывают, что хелперные CD4 + Т-клетки фенотипа Th27 в кишечнике избирательно истощаются при патогенных инфекциях ВИЧ-1 и SIV, но гораздо меньше при инфицировании ВИЧ. непатогенная инфекция SIV и у лиц, инфицированных ВИЧ-1, у которых не наблюдается прогрессирующего иммунодефицита [119–122].Считается, что Т-клетки Th27 CD4 играют важную роль в контроле и удалении внеклеточных патогенов, таких как бактерии и грибы [4], а также могут играть роль в индукции эндогенных защитных пептидов хозяина из эпителиальных клеток [123]. Следовательно, можно предположить, что их истощение в GALT предрасполагает к системной транслокации множества бактериальных продуктов.
Таким образом, есть основания предполагать, что ВИЧ через взаимодействия с TLR 7,8 и микробными элементами, которые перемещаются из кишечника и взаимодействуют с другими TLR, может управлять активацией иммунной системы, что приводит к активации и обновлению центральной памяти и памяти / эффекторного CD4 + Т-клетки и совершенно другой фенотип активации эффекторных CD8 + Т-клеток.Другие инфекционные микробы также могут способствовать активации иммунной системы при хронической инфекции ВИЧ-1. Недавно мы обнаружили, что в эксплантатах лимфоидной ткани человека инфекция ВИЧ-1 активирует клетки-свидетели, создавая новые клетки-мишени не только для себя, но и для других вирусов, таких как цитомегаловирус (CMV) [124, 125]. Вероятно, ЦМВ и другие герпесвирусы, способные инфицировать лимфоидную ткань, также могут вносить вклад в активацию иммунной системы стороннего наблюдателя посредством лигирования TLR или других механизмов, которые могут управлять патогенезом ВИЧ-1.
Итак, в этой модели репликация в лимфоидных тканях ВИЧ (и, возможно, других лимфотропных копатогенов) способствует усиленному накоплению эффекторных Т-клеток во вторичной лимфоидной ткани. В то же время накопление транслоцированных бактериальных (а также локально экспрессируемых) лигандов TLR усиливает иммунную активацию и цитокиновый шторм в лимфоидных тканях. Это усиленное воспаление управляет активацией и обновлением CD4 + Т-клеток центральной памяти различной специфичности, ускоряя их потерю.Эти активированные клетки центральной памяти также становятся все более восприимчивыми к продуктивной ВИЧ-инфекции [90]. В то же время эффекторные / Т-клетки памяти CD8 + активируются и несоответствующим образом секвестрируются в лимфоидной ткани в результате индуцированной TLR-лигандом экспрессии CD69 и внутриклеточного удержания S1P1. Это еще больше усиливает воспалительную среду. На этих участках центральные CD4 + Т-клетки памяти особенно активируются для вступления в клеточный цикл и гибели, что приводит к их прогрессивному истощению.По мере того, как эти узлы становятся все более фиброзными, ключевые клеточные взаимодействия, необходимые для обеспечения соответствующего гомеостаза Т-лимфоцитов, особенно тех, которые способствуют выживанию наивных Т-лимфоцитов и способности к расширению, постепенно утрачиваются, что приводит к нарушению гомеостатической пролиферации, а также к невозможности ожидаемого расширения и созревания в ответ на неоантиген. стимуляция.
Резюме
Возможно, неловко и удивительно, что после более чем 25 лет исследований иммунологи и вирусологи еще не выяснили, как ВИЧ-инфекция приводит к прогрессирующему истощению CD4 + Т-лимфоцитов.Наши усилия по объяснению этих потерь можно сравнить со старой индуистской притчей о шести слепых, которых просили описать слона. Каждый тянется к разной части этого сложного животного, и каждый описывает слона в целом, что отражает ту часть, к которой он прикоснулся первой и которую он знает лучше всего. Подобно этим слепым людям, мы все охарактеризовали иммунодефицит ВИЧ-инфекции, используя модели и системы, которые наиболее близки нашим ограниченным интересам и пониманию. Авторы хотели бы воспользоваться этой возможностью, чтобы извиниться перед другими слепыми людьми, у которых сложились разные взгляды на патогенез иммунодефицита при ВИЧ-1-инфекции.Наша неспособность подробно изучить и обсудить их модели не означает, что мы не уважаем их работу. Скорее мы воспользовались этой возможностью, чтобы продвигать наши собственные идеи, и мы призываем наших коллег поступать так же. С одной стороны, можно даже возразить, что сложность патогенеза ВИЧ — это защита, которую ВИЧ «использовал», чтобы скрыть наше понимание и заблокировать наши усилия по его сдерживанию. Возможно, признание сложности патогенеза ВИЧ станет хорошим началом усилий, направленных на полное понимание того, как ВИЧ-инфекция вызывает иммунодефицит.Имея это в виду, мы должны иметь возможность исследовать новые методы воздействия на последующие детерминанты патогенеза болезни. Блокирование активации иммунной системы может быть одним из них. Интервенционные исследования будут одновременно проверять и, возможно, подтверждать модели патогенеза, которые выводятся только из вышеперечисленных наборов данных, а также могут определять новые подходы к лечению этой пандемической инфекции.
Благодарности
Авторы хотели бы поблагодарить Центр исследований СПИДа Университета Кейс Вестерн Резерв за материально-техническую и финансовую поддержку и BBC / CLIC (Консорциум «Плохие парни Кливленда / Кливленда по иммунопатогенезу») за полезные обсуждения и презентации, которые помогли сформировать рамки. очертание этой модели патогенеза.
Сноски
Заявление издателя: Это PDF-файл неотредактированной рукописи, принятой к публикации. В качестве услуги для наших клиентов мы предоставляем эту раннюю версию рукописи. Рукопись будет подвергнута копирайтингу, верстке и рассмотрению полученного доказательства, прежде чем она будет опубликована в окончательной форме для цитирования. Обратите внимание, что во время производственного процесса могут быть обнаружены ошибки, которые могут повлиять на содержание, и все юридические оговорки, относящиеся к журналу, имеют отношение.

 Рига, Латвия
Рига, Латвия
 На английском языке.
На английском языке.
 Поэтому есть озабоченность, что после нормализации ситуации число выявленных новых случаев инфицирования ВИЧ может возрасти.
Поэтому есть озабоченность, что после нормализации ситуации число выявленных новых случаев инфицирования ВИЧ может возрасти.