Бронхит у ребенка — причины, симптомы, диагностика и лечение
Бронхит – одно из самых частых заболеваний, которое диагностируют у детей. Чаще всего воспаляется слизистая бронхов из-за проникновения вирусов и является следствием ОРВИ. Патология проявляется типичным сухим непродуктивным кашлем, который вскоре сменяется на мокрый. Пик бронхитов вирусной этиологии приходится на осенне-зимний период: именно тогда специалисты диагностируют вспышку этого заболевания. Но аллергический бронхит у ребенка не зависит от сезона и может случиться в любое время года. Лечить патологию нужно правильно и в полном объеме, чтобы не спровоцировать тяжелые осложнения.
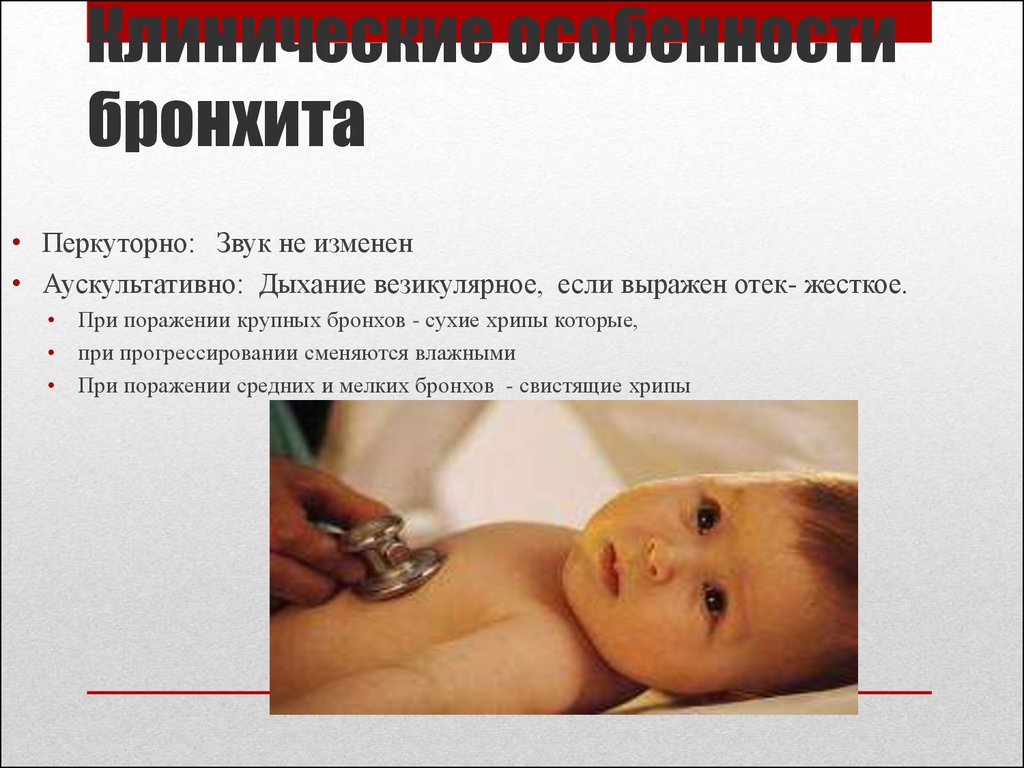
Особенности течения болезни у детей
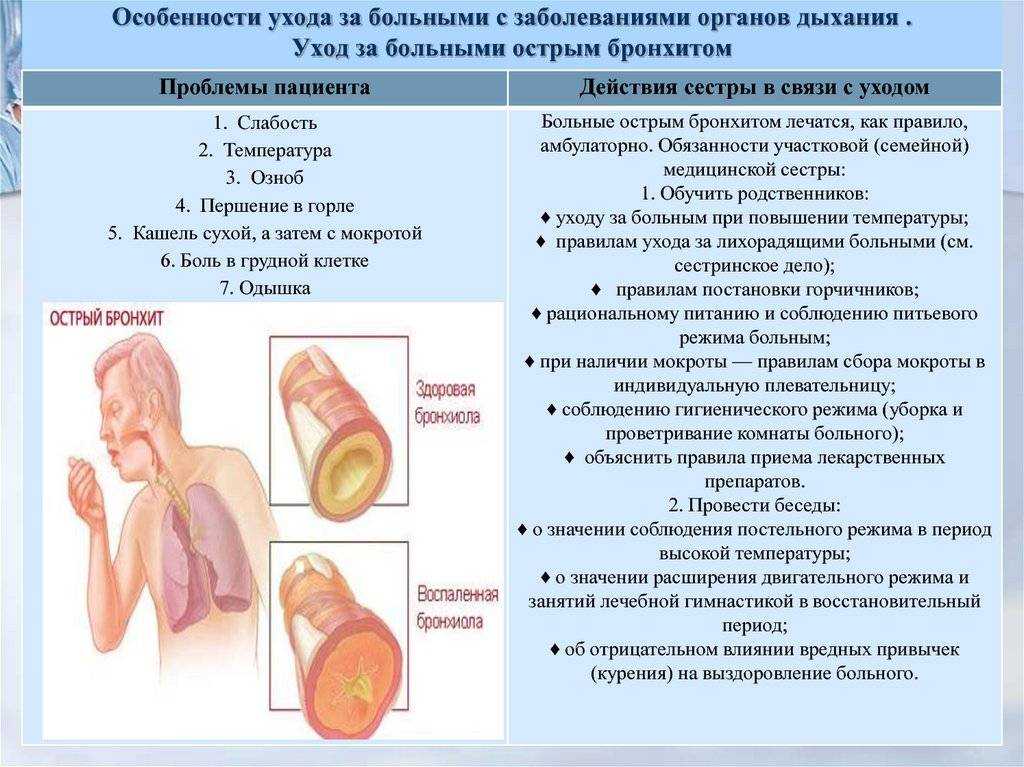
Бронхит имеет свои маркеры течения в связи с анатомическими особенностями дыхательной системы у детей и возрастными особенностями органов дыхания, например слабостью мукоцилиарного клиренса, когда собственная система очищения бронхов работает вяло, недостаточно. Мелкие бронхи у детей очень узкие, а ввиду слабости мышечной мускулатуры они очищаются от скопившегося отделяемого гораздо хуже, чем у взрослых. Именно поэтому в детском возрасте лидируют рецидивирующие обструктивные бронхиты. Заболевание протекает не только более мучительно и тяжело, но и долго, поскольку организм не может освободиться от мокроты даже при сильном кашле. Особенно тяжело протекает бронхит у грудничка.
Именно поэтому в детском возрасте лидируют рецидивирующие обструктивные бронхиты. Заболевание протекает не только более мучительно и тяжело, но и долго, поскольку организм не может освободиться от мокроты даже при сильном кашле. Особенно тяжело протекает бронхит у грудничка.
Тяжелое течение бронхита у ребенка обусловлено и тем, что бронхолегочная система ребенка активно развивается, поэтому при воспалении бронхов нарушается вентиляция легких, и наступает кислородная недостаточность. Она ухудшает не только работу легких, но и в целом влияет на организм: притупляется мозговая активность, бледнеют кожные покровы, дети становятся слабыми, вялыми. При отсутствии своевременной помощи активизируется еще один не менее грозный фактор – риск заболеть воспалительными заболеваниями, например пневмонией. При недостаточном очищении от отделяемого присоединяется бактериальная инфекция, провоцирующая острое воспаление легких.
Причины бронхита у детей
Бронхит у ребенка появляется вследствие перенесения инфекционного заболевания. Обычно приводят к заболеванию грипп, аденовирусная инфекция, респираторно-синцитиальная инфекция, парагрипп, риновирусная инфекция. Но спровоцировать патологию может и проникновение в организм болезнетворных агентов:
Обычно приводят к заболеванию грипп, аденовирусная инфекция, респираторно-синцитиальная инфекция, парагрипп, риновирусная инфекция. Но спровоцировать патологию может и проникновение в организм болезнетворных агентов:
- бактерий – пневмококк, стрептококк, кишечная и синегнойная палочка;
- грибков – кандида, аспергилла;
- внутриклеточных возбудителей инфекции – цитомегаловируса, микоплазмы, хламидии.
Довольно часто бронхит у ребенка протекает на фоне коклюша, кори или дифтерии, а есть он и аллергической этиологии, то есть причиной развития заболевания является проникновение в организм аллергена. Раздражителями становятся пыль, табачный дым, пыльца растений, бытовая химия.
Далеко не у всех детей развивается бронхит, он чаще поражает тех, у кого есть предрасполагающие к заболеванию факторы:
- перинатальные патологии;
- аномалии строения;
- врожденные пороки бронхолегочной системы;
- хронические заболевания органов дыхания.

Бронхит у ребенка усиливается не только в осенне-зимний период. На его появление влияет пребывание в новом коллективе, неблагоприятные бытовые условия, недостаточное питание (дефицит витаминов, ослабленный иммунитет).
Патогенез бронхита
При проникновении вируса в организм воздушно-капельно он быстро распространяется по дыхательным путям, в первую очередь воспаляется слизистый эпителий. Его клетки воспаляются и гибнут. В ответ на возбудителя организм запускает защитную реакцию, и бронхи выделяют слизистое отделяемое для выведения вируса.
Крупные бронхи выводят слизь легко, а вот при закупорке бронхиол может развиться обструкция, в связи с чем заболевание принимает затяжной характер. Сужение просвета приводит к дыхательной недостаточности, а присоединение бактериальной инфекции может спровоцировать спаечный процесс.
Классификация
Классификация бронхита различна в зависимости от принципов, положенных в основу деления. По клинической картине патологии и степени выраженности признаков выделяют:
- острый – заболевание характеризуется внезапным появлением и тяжелой симптоматикой, но вскоре сменяется влажным кашлем, и наступает выздоровление;
- хронический бронхит – воспалительная патология со стертыми признаками и затяжным течением.

Если говорить о функциональности дыхательной системы, то детский бронхит делят на обструктивный и необструктивный. Необструктивная форма наиболее легкая в плане течения. Признаки заболевания проявляются в период острой фазы, а потом исчезают, когда начинается процесс выздоровления. Обструктивный бронхит проходит тяжелее и дольше. При этом поражаются мельчайшие бронхиолы, а обструкция провоцирует кислородную недостаточность, риск появления спаек, развития астмы и даже сердечной недостаточности.
В зависимости от возбудителя, спровоцировавшего воспалительный процесс, бронхит у ребенка классифицируют:
- на инфекционный – провоцируется патогенными микроорганизмами, грибками;
- аллергический – возникает из-за воздействия аллергена на организм;
- токсический – патология развивается на фоне интоксикации (например, при проживании в промышленной зоне, местах с плохой экологией).
По локализации патологического процесса врачи различают трахеобронхит и бронхиолит.
Симптомы бронхита
Бронхит у ребенка дает различную симптоматику в зависимости от формы заболевания. При инфекционном варианте нарастают типичные симптомы интоксикации, а сам патологический процесс чаще всего начинается с ОРВИ. Истинный бронхит у ребенка проявляется на 3–4 день, когда он ощущает затруднения дыхания, а еще примерно через такое же время у него начинает отходить мокрота, если патология протекает по необструктивному типу.
Обструктивный бронхит обычно длится дольше, кашель сухой, лающий, можно услышать хрипы и свист. Дети жалуются на болезненность за грудиной, ощущение неполного вдоха. Общее состояние в первые дни слабое, температура повышена до 38–39°С, дети много спят, отказываются от еды, но сон перемежается приступами кашля, поэтому о полноценном отдыхе говорить не приходится.
Признаки аллергического бронхита у ребенка имеют свои особенности. Протекает такое заболевание на фоне проникновения аллергена, а не патогенного микроорганизма, поэтому типичные признаки интоксикации отсутствуют. Главный маркер аллергического бронхита у ребенка – ухудшение состояния только при наличии действия раздражителя. Температура тела не повышается, кашель обычно сухой, мокрота не образуется. Зато при аллергическом бронхите могут добавиться и другие признаки, например ринит и конъюнктивит аллергического происхождения.
Токсический бронхит у ребенка больше похож на аллергический, однако здесь течение патологии пролонгированное, ведь токсин в большинстве случаев контактирует с ребенком длительное время. Определить токсический бронхит можно по сухому кашлю, хрипам при вдохе и выдохе, субфебрильной температуре тела, недостатку кислорода в крови, бледности кожи.
Диагностика бронхита
Бронхит у ребенка можно установить уже при аускультации, когда педиатр услышит характерные звуки. Однако для определения возбудителя и оценки тяжести патологии необходимо сделать:
Однако для определения возбудителя и оценки тяжести патологии необходимо сделать:
- анализ крови;
- рентгенографию;
- исследование мокроты.
Эти простые и доступные способы диагностики помогут определить не только причину бронхита у ребенка, но и предупредить частые осложнения. Например, рентгеновский снимок покажет распространение воспалительного процесса и вовлечение легочной ткани. Для детей применяются малодозовые аппараты, зато польза от рентгена огромна.
Дифференциальная диагностика
Проявления бронхита бывают настолько разнообразными, что иногда возникает сложность с правильной постановкой диагноза. Для этого проводится тщательная дифференциальная диагностика, благодаря которой можно отличить бронхит у ребенка от других заболеваний:
- синдрома постназального затека, синусита;
- проникновения инородных тел в бронхи;
- плеврита;
- онкологического заболевания;
- сердечно-сосудистой недостаточности;
- аллергической реакции;
- коклюша.

Тщательное сопоставление признаков патологий поможет определить правильный диагноз и начать эффективное лечение.
Лечение бронхита
Лечение бронхита у ребенка требует исключительно врачебных назначений. Не стоит проводить терапию самостоятельно и народными средствами. В большинстве случаев они не способствуют выздоровлению, а только затягивают выздоровление и приводят к бактериальным осложнениям. При появлении кашля и хрипов немедленно обращайтесь к врачу.
Поскольку в большинстве случаев провоцируют заболевание не бактерии, а вирусы, то терапия назначается противовирусная, а антибиотики только в том случае, если появились воспалительные очаги, и присоединилась бактериальная инфекция. Помимо препаратов, которые назначит врач для лечения бронхита у ребенка, необходимо:
- обеспечить достаточное питье;
- давать ребенку жаропонижающие средства при высокой температуре;
- увлажнять в комнате воздух, соблюдать чистоту;

Ни в коем случае нельзя делать горчичники, паровые ингаляции, различные согревающие компрессы, мази и горячие ванны для ног – все это активизирует кровообращение и при бактериальном бронхите только усугубляет течение болезни.
Когда после вирусного бронхита ребенку станет лучше, и острый период пройдет, выходите с ним гулять на свежий воздух, предварительно тепло одев. Приток кислорода обязателен при лечении и крайне важен при гипоксии, когда поражены легкие. Лечение острого бронхита у детей в среднем занимает 10–14 дней до полного выздоровления.
Врачи назначают детям муколитические средства, которые способствуют лучшему выведению мокроты. Курсы муколитиков короткие, но довольно эффективные, эти препараты помогут активизировать отхаркивание, противостоять застою мокроты в бронхах. Ингаляции разрешены только по назначению врача.
Осложнения и последствия
Наиболее опасные осложнения острого бронхита – пневмония, дыхательная недостаточность и бронхиальная астма. Также он может рецидивировать, если его не вылечить полностью, а необструктивная форма заболевания может перейти в хроническую обструктивную рецидивирующую, если начать терапию несвоевременно.
Также он может рецидивировать, если его не вылечить полностью, а необструктивная форма заболевания может перейти в хроническую обструктивную рецидивирующую, если начать терапию несвоевременно.
Острый обструктивный бронхит грозит перетечь в хроническое заболевание при неправильно подобранной терапии или не полностью проведенном лечении.
Профилактика
Профилактика бронхита в первую очередь заключается в недопущении вирусных инфекций и своевременном лечении простуды. Для этого закаляйте ребенка с детства, одевайте его по погоде и не перегревайте, обеспечивайте правильное витаминизированное питание. Избегайте аллергических факторов, поддерживайте чистоту в доме и придерживайте гигиенических правил.
В осенне-зимний период избегайте скопления большого количества людей, не контактируйте с потенциальными заболевшими. Вакцинируйтесь от гриппа и прививайте детей по календарю прививками, рекомендованными Министерством.
Лечение детского бронхита в Москве
Заболевание требует немедленного обращения к специалисту. При возникновении симптомов звоните в клинику «Чудо Доктор» или оставьте свои контактные данные в электронной форме, и вам обязательно перезвонят, чтобы согласовать время приема.
При возникновении симптомов звоните в клинику «Чудо Доктор» или оставьте свои контактные данные в электронной форме, и вам обязательно перезвонят, чтобы согласовать время приема.
При необходимости будет организовано стационарное лечение бронхита у ребенка. Не откладывайте консультацию педиатра и не занимайтесь самолечением.
что это, виды лекарственных препаратов и как это лечить
Разумеется, при появлении у ребенка сухого грубого кашля и повышении температуры тела родители ребенка будут обращаться в районную поликлинику с целью вызова врача педиатра. Все правильно.
Обычно первая схема, которую назначает участковый педиатр, когда ставит ребенку диагноз бронхит, включает обязательно сироп от кашля (обычно на растительной основе), или же какой-либо синтетический муколитик, то есть средство, разжижжающее мокроту. Вторым пунктом, как правило, идет противовирусный препарат, типа виферона или арбидола, а некоторые доктора еще назначают антигистаминный препарат для профилактики аллергии, и в общем правильно делают.
К счастью, все больше практикующих педиатров отдают предпочтение не пероральным формам противокашлевых препаратов, а простому и крайне эффективному способу лечения кашля (бронхита, ларингита, обструктивного бронхита) у детей – небулайзеру.
Сиропы от кашля и бронхит. Как сиропы влияют на симптомы бронхита у ребенка?
Вообще, все препараты от кашля можно разделить на три основные группы:
- А – препараты центрального действия, то есть те, которые подавляют кашлевой рефлекс в головном мозге. Проблемы они не решают, но создают видимость улучшения. Хотя в некоторых редких случаях без них трудно обойтись, например, когда у ребенка коклюш;
- Б – препараты растительного происхождения (мукалтин, пертуссин, синупрет, и многие другие) главным образом стимулируют выделение секрета бокаловидными железами дыхательных путей, то есть они наоборот усиливают кашель. Эффективность этих препаратов тем выше, чем старше ребенок, но не ранее 3-х лет! А в жизни бывают, извините за жаргон, «ботаники», которые не могут сами себя откашлять и в 14 – 15 лет;
- В – препараты, разжижжающие мокроту.
 Это в основном все синтетические муколитики: АЦЦ, карбоцистеин, амброксол, эреспал. Хотя в инструкции к этим препаратам много всего написано, но в итоге, когда у маленького ребенка бронхит, и врач назначает любой сироп из группы Б или В, то результат бывает всегда одинаковый: кашель усиливается, но результат этого кашля ухудшается. У маленького ребенка недостаточно сил для того, чтобы откашлять большое количество мокроты. Особенно это заметно на грудничках: пока он лежит на спине, он орет до «синевы», берут на руки, начинает понемногу откашливаться и успокаиваться, может так и уснуть на руках «столбиком»;
Это в основном все синтетические муколитики: АЦЦ, карбоцистеин, амброксол, эреспал. Хотя в инструкции к этим препаратам много всего написано, но в итоге, когда у маленького ребенка бронхит, и врач назначает любой сироп из группы Б или В, то результат бывает всегда одинаковый: кашель усиливается, но результат этого кашля ухудшается. У маленького ребенка недостаточно сил для того, чтобы откашлять большое количество мокроты. Особенно это заметно на грудничках: пока он лежит на спине, он орет до «синевы», берут на руки, начинает понемногу откашливаться и успокаиваться, может так и уснуть на руках «столбиком»;
Надо пояснить, что антигистаминный препарат (зиртек или фенистил) опытный педиатр назначает именно вместе с сиропами от кашля, так как их вкусовые ароматизаторы нередко вызывают аллергию у ребенка, особенно, если у него и так уже был дерматит на коже.
Бронхит у ребенка и лечение небулайзером
Ингаляции при помощи компрессорного небулайзера – это самое лучшее средство, чтобы вылечить бронхит у ребенка.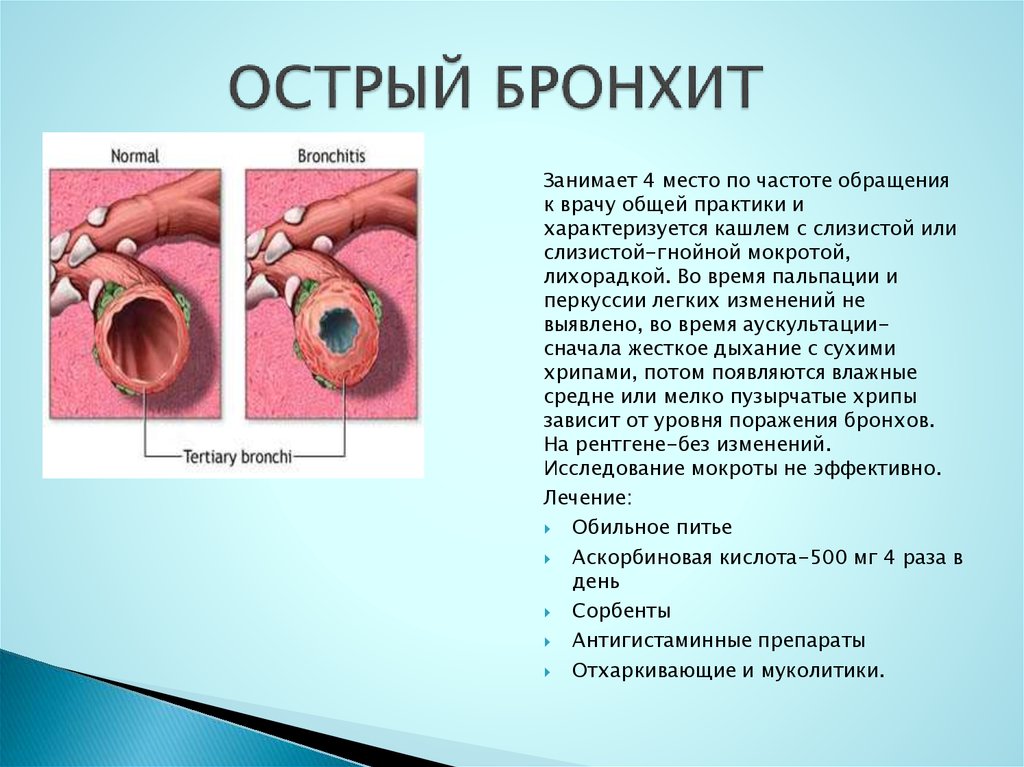 Грудным детям грамотные педиатры рекомендуют добавлять 6 – 8 капель раствора беродуала в ингаляционную камеру для расширения дыхательных путей и улучшения откашливания. Помимо бронхолитика (беродуала) в ингаляционную камеру небулайзера добавляют раствор для ингаляций лазолван или амбробене (для детей до года — 0.5 мл, старше года – 1,0 мл), и разводят этот коктейль из лекарств небольшим количеством, примерно 1,0 мл физраствора или детской питьевой воды. Такие ингаляции врач педиатр назначает делать 2 – 3 раза в сутки по 10 минут в течение не менее 5 дней. Но этого все равно мало.
Грудным детям грамотные педиатры рекомендуют добавлять 6 – 8 капель раствора беродуала в ингаляционную камеру для расширения дыхательных путей и улучшения откашливания. Помимо бронхолитика (беродуала) в ингаляционную камеру небулайзера добавляют раствор для ингаляций лазолван или амбробене (для детей до года — 0.5 мл, старше года – 1,0 мл), и разводят этот коктейль из лекарств небольшим количеством, примерно 1,0 мл физраствора или детской питьевой воды. Такие ингаляции врач педиатр назначает делать 2 – 3 раза в сутки по 10 минут в течение не менее 5 дней. Но этого все равно мало.
Если делать только одни ингаляции, и ничего больше, то кашель и бронхит у ребенка могут затянуться надолго. После ингаляций (не сразу, а примерно через полчаса – час), но перед кормлением нужно провести массаж спины с обязательными вибрационными приемами (типа поколачивания кончиками пальцев, а ребенка старше года – ребром ладоней по межреберьям), а также некоторые простые процедуры из дыхательной гимнастики. Ребенка младше года обычно катают на фитболе (большом массажном мяче), положив его на живот (до 6-7 месяцев), а в более старшем возрасте можно уже посадить ребенка на мяч, как на лошадку. Вместо фитбола при наличии некоторого опыта можно использовать собственные колени, тогда можно совместить легкие прыжки на коленях с массажем спины. Дети после 2 – 3 лет, как правило, уже могут и любят играть в различные надувные трубочки или пускать пузыри через соломку.
Ребенка младше года обычно катают на фитболе (большом массажном мяче), положив его на живот (до 6-7 месяцев), а в более старшем возрасте можно уже посадить ребенка на мяч, как на лошадку. Вместо фитбола при наличии некоторого опыта можно использовать собственные колени, тогда можно совместить легкие прыжки на коленях с массажем спины. Дети после 2 – 3 лет, как правило, уже могут и любят играть в различные надувные трубочки или пускать пузыри через соломку.
Вообще ингаляции хороши тем, что нужное лекарство доставляется непосредственно в сам очаг воспаления, а не «размазывается» по всему организму. Плюс к этому минеральная вода или физраствор, который мы добавляем в небулайзер, увлажняют слизистые оболочки трахеи и бронхов, которые страдают от высушивания при повышенной температуре и сильном кашле у ребенка.
Рецидивирующий бронхит у ребенка
Однако, в ряде случаев бронхит у ребенка переходит в рецидивирующую форму. В подобных случаях амбулаторная тактика педиатров, к сожалению, часто сводится к ежемесячному назначению антибиотиков. Я встречал родителей детей, которым некий доктор вбил в голову мысль, что их ребенок не может поправляться без антибиотиков. Они смеялись над словом ингаляции и требовали у меня очередной антибиотик для своего ребенка, как дозу для наркомана.
Я встречал родителей детей, которым некий доктор вбил в голову мысль, что их ребенок не может поправляться без антибиотиков. Они смеялись над словом ингаляции и требовали у меня очередной антибиотик для своего ребенка, как дозу для наркомана.
Этот печальный случай должен насторожить Вас, если вы видите, что доктор предпочитает наиболее легкий, как ему кажется путь лечения бронхита у вашего ребенка, особенно если этот бронхит уже не первый. В этом случае может понадобиться консультация врача аллерголога-иммунолога, который должен будет собрать самым тщательным образом анамнез, то есть изучить историю жизни не только самого ребенка, но и его родителей, а также бабушек и дедушек как минимум. Далее может потребоваться провести специальное аллергологическое обследование, так как рецидивирующий бронхит – это не что иное, как предвестник бронхиальной астмы – уже хронического заболевания бронхов. Сразу предупрежу, что у маленького ребенка не всегда мы можем провести весь полный спектр необходимых диагностических процедур, поэтому иногда установка окончательного диагноза откладывается врачом аллергологом-иммунологом на более старший возраст, но при этом врач все равно может назначить профилактическое противорецидивное лечение, которое должно помочь как раз избежать такого диагноза в будущем.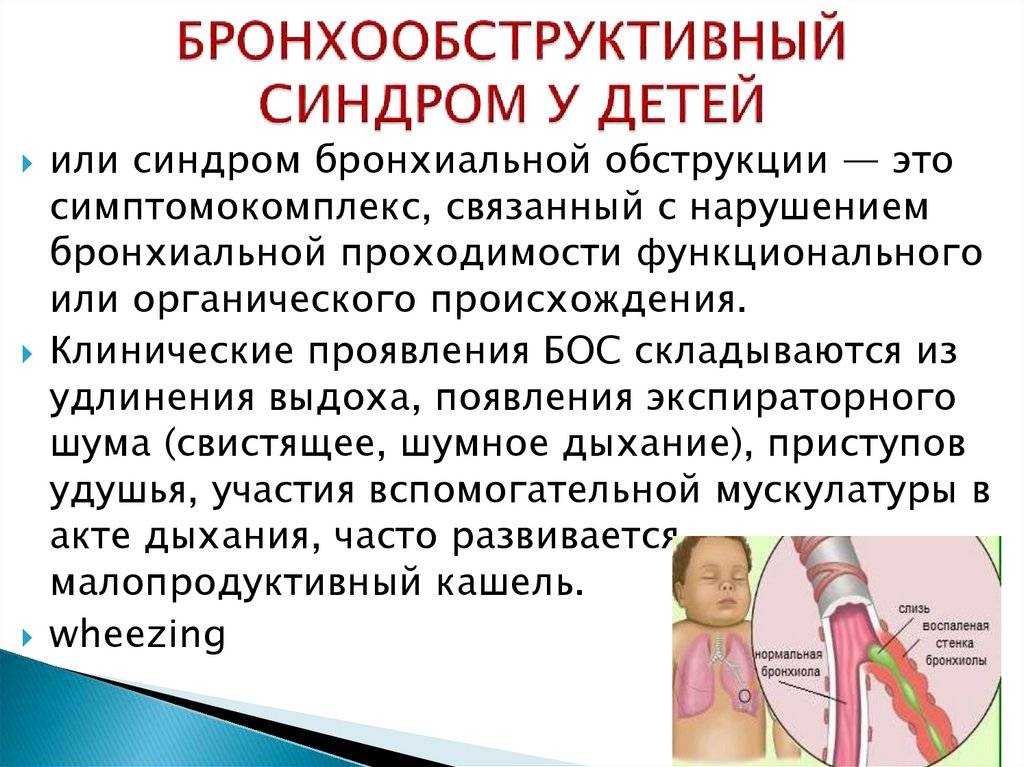 Вообще, исходя из клинической практики могу сказать, что даже у ребенка младше трех лет наличие более двух эпизодов обструктивного бронхита – это уже повод для консультации врача аллерголога-иммунолога.
Вообще, исходя из клинической практики могу сказать, что даже у ребенка младше трех лет наличие более двух эпизодов обструктивного бронхита – это уже повод для консультации врача аллерголога-иммунолога.
Острый бронхит | Симптомы бронхита
На этой странице
Основы
- Краткое содержание
- Начало здесь
- Диагностика и тесты
- Профилактика и факторы риска
- Лечение и терапия
Узнать больше
- Связанные вопросы
Смотрите, играйте и учитесь
- Нет доступных ссылок
Исследования
- Клинические испытания
- Журнальная статья
Ресурсы
- Справочная служба
- Найти эксперта
Для вас
- Дети
- Раздаточные материалы для пациентов
Бронхит — это воспаление бронхов, дыхательных путей, по которым воздух поступает в легкие. Он вызывает кашель, который часто вызывает мокроту. Это также может вызвать одышку, свистящее дыхание, небольшую лихорадку и стеснение в груди. Различают два основных типа бронхита: острый и хронический.
Он вызывает кашель, который часто вызывает мокроту. Это также может вызвать одышку, свистящее дыхание, небольшую лихорадку и стеснение в груди. Различают два основных типа бронхита: острый и хронический.
В большинстве случаев острого бронхита наступает улучшение в течение нескольких дней. Но ваш кашель может продолжаться в течение нескольких недель после исчезновения инфекции.
Те же вирусы, которые вызывают простуду и грипп, часто вызывают острый бронхит. Эти вирусы распространяются по воздуху при кашле людей или при физическом контакте (например, на немытых руках). Воздействие табачного дыма, загрязнения воздуха, пыли, паров и дыма также может вызвать острый бронхит. Реже бактерии также могут вызывать острый бронхит.
Чтобы диагностировать острый бронхит, ваш лечащий врач спросит о ваших симптомах и послушает ваше дыхание. Вы также можете пройти другие тесты.
Лечение включает покой, прием жидкости и прием аспирина (для взрослых) или ацетаминофена для лечения лихорадки. Увлажнитель воздуха или пар также могут помочь. Вам может понадобиться ингаляционное лекарство, чтобы открыть дыхательные пути, если вы хрипите. Антибиотики не помогут, если причина вирусная. Вы можете получить антибиотики, если причина бактериальная.
Увлажнитель воздуха или пар также могут помочь. Вам может понадобиться ингаляционное лекарство, чтобы открыть дыхательные пути, если вы хрипите. Антибиотики не помогут, если причина вирусная. Вы можете получить антибиотики, если причина бактериальная.
NIH: Национальный институт сердца, легких и крови
- Острый бронхит (Американская академия семейных врачей) Также на Испанский
- Острый бронхит (Американская ассоциация легких)
- Бронхит (Национальный институт сердца, легких и крови) Также на Испанский
- Насморк в груди (острый бронхит) (Центры по контролю и профилактике заболеваний) Также на Испанский
- Уровень кислорода в крови (Национальная медицинская библиотека) Также на Испанский
- Тесты на заболевания легких (Национальный институт сердца, легких и крови) Также на Испанский
- Заразен ли острый бронхит? (Фонд Мэйо для медицинского образования и исследований) Также на Испанский
- Бронхит симптомы, диагностика и лечение (Американская ассоциация легких)
- Виновники кашля: в чем разница между бронхитом и пневмонией? (Национальные институты здоровья) Также на Испанский
- ClinicalTrials.
 gov: Бронхиолит
(Национальные институты здоровья)
gov: Бронхиолит
(Национальные институты здоровья) - ClinicalTrials.gov: Бронхит (Национальные институты здоровья)
- Статья: Факторы риска развития ИВЛ-ассоциированной инфекции нижних дыхательных путей у пациентов.
 ..
.. - Статья: Сроки проведения бронхоскопии и применения инструментов для оценки у детей с…
- Статья: Концептуализация острого бронхита в общей практике — нечеткая.
 ..
.. - Острый бронхит — см. больше статей
- Бронхи, бронхиальное дерево и легкие (Национальный институт рака)
- Как работают легкие (Национальный институт сердца, легких и крови) Также на Испанский
- Американская ассоциация легких
- Национальный институт сердца, легких и крови
- Бронхит (для родителей) (Фонд Немур) Также на Испанский
- Пластический бронхит (для родителей) (Фонд Немур) Также на Испанский
Острый бронхит — Знание @ AMBOSS
Последнее обновление: 4 октября 2022 г.
Резюме
Острый бронхит — это инфекция нижних дыхательных путей (ИНДП), характеризующаяся воспалением бронхов. Он часто следует за инфекцией верхних дыхательных путей (ИВДП), и более чем в 90% случаев причиной является вирус. Острый бронхит может проявляться кашлем, насморком, головной болью и недомоганием. Кашель может сохраняться в течение 2–3 недель и обычно проходит самостоятельно; это часто продуктивно и связано с болью в груди. Диагноз ставят на основании клинических симптомов и данных аускультации; дальнейшее диагностическое тестирование обычно не требуется. Важные дифференциальные диагнозы, которые следует учитывать, включают астму, острое обострение ХОБЛ и пневмонию. Лечение острого бронхита заключается в адекватной гидратации и облегчении симптомов. Лечение антибиотиками обычно не показано. Хотя хронический бронхит также включает воспаление бронхов, его клиническая картина и лечение сильно отличаются (см. «ХОБЛ»).
Этиология
Клинические признаки
- Признаки и симптомы [4]
- Кашель
- Приступы кашля с выделением мокроты или без него [5]
- Обычно проходит в течение 2–3 недель [6]
- Симптомы предшествующей или одновременной ОРВИ
- Насморк и боль в горле
- Головная боль
- Недомогание
- Миалгии
- Боль в груди
- Легкая одышка
- Лихорадка (редко в первые несколько дней)
- Жизненно важные показатели обычно в норме.
 [6] [7] [8]
[6] [7] [8]
- Кашель
- Результаты аускультации [4]
- Может быть чистым
- Хрипы
- хрипы
- Мелкие хрипы (редко) [9] [10]
Диагностика
Подход
- Острый бронхит – это клинический диагноз, основанный на типичных клинических признаках и данных аускультации.
- Диагностические исследования обычно требуются только для: [6]
- Исключения альтернативных диагнозов: например, общий анализ крови, рентгенограмма, мазок из носоглотки
- Оценить осложнения (например, пневмонию, обострение ХОБЛ) у пациентов с:
- Атипичными клиническими проявлениями
- Повышенный риск бактериальной инфекции: например, курильщики, пациенты старше 75 лет, пациенты с заболеваниями легких
Рутинные лабораторные и визуализирующие исследования
[4]- Общий анализ крови: может обнаруживаться легкий лейкоцитоз
- Рентген грудной клетки
- Показания: для оценки пневмонии у пациентов с отклонениями от нормы при обследовании или атипичной клинической картиной [8]
- Результаты: часто нормальные или неспецифические, например перибронхиальное утолщение [11] [12]
Дальнейшее диагностическое тестирование
[4]Рассмотрите целевое тестирование для альтернативных диагнозов или осложнений у пациентов со следующим:
- Высокая температура: рассмотрите диагноз пневмонии или гриппа (см.
 «Диагностика» в разделе «Грипп»).
«Диагностика» в разделе «Грипп»). - Выраженные приступы кашля: рассмотрите возможность тестирования на коклюш. [13]
- Ухудшение симптомов или кашель, продолжающийся > 3 недель: рассмотрите возможность добавления посева мокроты, спирометрии или других лабораторных исследований (например, СРБ) в зависимости от клинического подозрения. [6]
- Рецидивирующие эпизоды бронхита: рассмотрите возможность диагностического тестирования на астму или ХОБЛ.
У здоровых в других отношениях пациентов с типичными клиническими проявлениями и нормальными показателями жизнедеятельности острый бронхит не требует диагностического тестирования. [6]
Дифференциальный диагноз
Лечение
Острый бронхит обычно проходит самостоятельно. Лечение направлено на облегчение симптомов. [4] [6]
Лечение направлено на облегчение симптомов. [4] [6]
- Поддерживающее лечение
- Рекомендовать отдых и достаточное питье.
- Рекомендуйте пациентам избегать раздражителей легких (например, дыма, благовоний). 9
- Ухудшение типичных симптомов (например, лихорадка, одышка, кашель)
- Постоянный кашель (продолжающийся > 3 недели)
- Симптоматическое лечение [4] [6]
- Анальгетики: НПВП или ацетаминофен [16]
- Другие средства для облегчения симптомов: обычно не рекомендуются; [17]
- Противокашлевые средства [4]
- Отхаркивающие средства
- Бронходилататоры [18]
- Стероиды
- Антигистаминные препараты
- Подробнее о симптоматическом лечении см.
 в разделе «Лечение» в разделе «Кашель».
в разделе «Лечение» в разделе «Кашель».
- Лечение антибиотиками [4] [6] [7]
- Обычно не рекомендуется
- Применение антибиотиков следует рассматривать только у пациентов с подозрением на бактериальные осложнения или альтернативным диагнозом (например, пневмонией, коклюшем, обострением ХОБЛ).
Лечение направлено на симптоматическое лечение. Антибиотики, лекарства от кашля и простуды, бронходилататоры и стероиды не имеют доказанной эффективности при неосложненном остром бронхите.
Осложнения
- Дыхательная недостаточность
- Вторичные бактериальные инфекции (особенно пневмония)
- Затяжной бактериальный бронхит [19]
- Хроническая бактериальная инфекция, вызывающая продуктивный кашель
- Клинический диагноз требует всего следующего:
- Ежедневный кашель в течение > 4 недель
- Разрешение в течение 2–4 недель лечения антибиотиками
- Отсутствие альтернативного диагноза
Мы перечисляем наиболее важные осложнения. Выбор не является исчерпывающим.
Выбор не является исчерпывающим.
Прогноз
Справочные материалы
- Диагностика и лечение острого бронхита. http://www.aafp.org/afp/2010/1201/p1345.html . Обновлено: 1 декабря 2010 г. Доступ: 15 марта 2017 г.
- Джазила Ф. Бронхит. В: Мосенифар М, Бронхит . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/297108 . Обновлено: 9 февраля 2017 г. Дата обращения: 15 марта 2017 г.
- File TM. Острый бронхит у взрослых. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/acute-bronchitis-in-adults . Последнее обновление: 25 марта 2016 г. Дата обращения: 16 марта 2017 г.
- Кинкейд С., Лонг Н.А. Острый бронхит.. Am Fam Врач . 2016; 94 (7): стр. 560-565.
- Келер У., Хильдебрандт О., Фишер П. и соавт. Динамика ночного кашля и хрипов у детей с острым бронхитом, контролируемая с помощью анализа легочных звуков.
 Евро J Педиатр . 2019; 178
(9): стр. 1385-1394.
doi: 10.1007/s00431-019-03426-4. | Открыть в режиме чтения QxMD
Евро J Педиатр . 2019; 178
(9): стр. 1385-1394.
doi: 10.1007/s00431-019-03426-4. | Открыть в режиме чтения QxMD - Смит М.П., Лоун М., Сингх С. и др. Острый кашель, вызванный острым бронхитом, у иммунокомпетентных взрослых амбулаторных пациентов: отчет экспертной группы CHEST.. Сундук . 2020; 157 (5): стр. 1256-1265. doi: 10.1016/j.chest.2020.01.044 . | Открыть в режиме чтения QxMD
- Харрис А.М., Хикс Л.А., Касим А. Надлежащее использование антибиотиков при острой инфекции дыхательных путей у взрослых: рекомендации по ценной помощи от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед . 2016; 164 (6): стр. 425-34. дои: 10.7326/m15-1840. | Открыть в режиме чтения QxMD
- Мур М., Стюарт Б., Литтл П. и др. Предикторы пневмонии при инфекциях нижних дыхательных путей: когортное исследование проспективных осложнений кашля 3C.
 Eur Respir J . 2017; 50
(5).
дои: 10.1183/13993003.00434-2017. | Открыть в режиме чтения QxMD
Eur Respir J . 2017; 50
(5).
дои: 10.1183/13993003.00434-2017. | Открыть в режиме чтения QxMD - Кардос П., Лерл С., Маттис Х., Камин В. BSS – достоверный клинический инструмент для измерения тяжести острого бронхита. J Lung Pulm Respir Respir . 2014; 1 (3): стр. 72-80. doi: 10.15406/jlprr.2014.01.00016 . | Открыть в режиме чтения QxMD
- Тауссиг Л.М., Ландау Л.И. Электронная книга по детской респираторной медицине . Эльзевир Науки о здоровье ; 2008 г.
- Шелледи Д.С., Питерс Дж.И. Респираторная помощь: оценка пациента и разработка плана лечения . Издательство Джонс и Бартлетт ; 2014
- Марини Т., Хоббс С.К., Чатурведи А., Капрот-Джослин К. Помимо бронхита: обзор врожденных и приобретенных аномалий бронхов. Insights Imaging . 2017; 8
(1): стр. 141-153.
 doi: 10.1007/s13244-016-0537-y. | Открыть в режиме чтения QxMD
doi: 10.1007/s13244-016-0537-y. | Открыть в режиме чтения QxMD - Клайн Дж.М., Льюис В.Д., Смит Э.А., Трейси Л.Р., Мершель С.К. Коклюш: рецидивирующая инфекция.. Американский семейный врач . 2013; 88 (8): стр. 507-14.
- Zilong Zhang, Lixing Tan, Anke Huss, Cui Guo, Jeffrey R. Brook, Lap-ah Tse, Xiang Q. Lao. Курение благовоний в домашних условиях и здоровье органов дыхания у детей: когортное исследование в Гонконге. Детский пульмонол . 2019; 54 (4): стр. 399-404. doi: 10.1002/ppul.24251. | Открыть в режиме чтения QxMD
- Холод в груди (острый бронхит). https://www.cdc.gov/antibiotic-use/community/for-patients/common-illnesses/bronchitis.html . Обновлено: 30 августа 2019 г. Доступ: 23 декабря 2020 г.
- Ллор С., Морагас А., Байона С. и др. Эффективность противовоспалительного лечения или лечения антибиотиками у пациентов с неосложненным острым бронхитом и обесцвеченной мокротой: рандомизированное плацебо-контролируемое исследование.
 . БМЖ . 2013; 347
: p.f5762.
дои: 10.1136/bmj.f5762 . | Открыть в режиме чтения QxMD
. БМЖ . 2013; 347
: p.f5762.
дои: 10.1136/bmj.f5762 . | Открыть в режиме чтения QxMD - Smith SM, Schroeder K, Fahey T. Безрецептурные препараты от острого кашля у детей и взрослых в общественных условиях. Cochrane Database Syst Rev . 2014 : стр.CD001831. doi: 10.1002/14651858.CD001831.pub5 . | Открыть в режиме чтения QxMD
- Беккер Л.А., Хом Дж., Вилласис-Кивер М., ван дер Вауден Дж.К. Бета2-агонисты при остром кашле или клинический диагноз острого бронхита.. Кокрановская система базы данных, версия . 2015 : стр.CD001726. doi: 10.1002/14651858.CD001726.pub5 . | Открыть в режиме чтения QxMD
- Каси А.С., Камерман-Крецмер Р.Дж. Кашель. Детская редакция . 2019; 40 (4): стр. 157-167. doi: 10.1542/pir.2018-0116 . | Открыть в режиме чтения QxMD
- Агабеги С.С., Агабеги ЭД. Шаг к медицине .
 Уолтерс Клювер Здоровье
; 2015
Уолтерс Клювер Здоровье
; 2015 - Коэн Х.А., Розен Дж., Кристал Х. и др. Влияние меда на ночной кашель и качество сна: двойное слепое рандомизированное плацебо-контролируемое исследование.. Педиатрия . 2012 г.; 130 (3): стр. 465-71. doi: 10.1542/пед.2011-3075. | Открыть в режиме чтения QxMD
- Paul IM, Beiler J, McMonagle A, Shaffer ML, Duda L, Berlin CM Jr. Влияние меда, декстрометорфана и отсутствия лечения на ночной кашель и качество сна у кашляющих детей и их родителей. Arch Pediatr Adolesc Med . 2007 г.; 161 (12): стр. 1140-6. doi: 10.1001/archpedi.161.12.1140 . | Открыть в режиме чтения QxMD
- Одуволе О., Удо Э.Э., Ойо-Ита А., Меремикву М.М. Мед при остром кашле у детей. Кокрановская система базы данных, версия . 2018 . дои: 10.1002/14651858.cd007094.pub5 . | Открыть в режиме чтения QxMD
- © AMBOSS, 2020 г.

