Мурашки по телу — причины, диагностика и лечение
Мурашки по телу – это один из вариантов парестезии. Возникают при миелопатиях, полинейропатиях, поражении отдельных нервов, некоторых других неврологических заболеваниях. Наблюдаются при варикозе, облитерирующем эндартериите, синдроме Рейно, психических расстройствах, обменных и эндокринных патологиях. Причину симптома определяют на основании данных опроса, физикального обследования, инструментальных и лабораторных диагностических методик. Лечение включает обезболивающие, сосудистые средства, гормоны, спазмолитики, физиотерапию, иногда – хирургические вмешательства.
Общая информация
Мурашки – разновидность парестезии. Могут быть кратковременными или хроническими, охватывать одну или несколько зон (голову, туловище, руки и ноги). Чаще наблюдаются в области конечностей. Кратковременные парестезии являются физиологической нормой, возникают под влиянием внешних факторов, исчезают сразу или через некоторое время после прекращения воздействия. Могут провоцироваться неудобной позой («отлежал» руку или ногу).
Могут провоцироваться неудобной позой («отлежал» руку или ногу).
Схожий эффект, обусловленный не сдавлением нерва, как при парестезиях, а пиломоторным рефлексом, наблюдается при интенсивных отрицательных или положительных эмоциях, в том числе – вызванных прослушиванием музыки. Последнее явление известно под названием «фриссон». При временном сдавлении нерва из-за неудобного положения тела онемение быстро проходит, боль кратковременная. При пиломоторном рефлексе неврологические симптомы отсутствуют.
Для патологических мурашек на фоне заболеваний характерно наличие сопутствующих неврологических расстройств. В рамках парестезий, наряду с мурашками, наблюдаются покалывание и жжение. Возможны снижение или потеря чувствительности, слабость мышц, парезы. При длительном течении болезни нередко отмечаются трофические нарушения: истончение и сухость кожи, выпадение волос. При некоторых патологиях в тяжелых случаях образуются язвенные дефекты.
Почему возникают мурашки по телу
Миелопатии
Обусловлены дистрофическими изменениями тканей спинного мозга на фоне различных патологий. Локализация и распространенность мурашек и других симптомов определяются уровнем и тяжестью поражения. Парестезии могут сочетаться с парезами, параличами, тазовыми расстройствами. Выделяют следующие миелопатии и причины их развития:
Локализация и распространенность мурашек и других симптомов определяются уровнем и тяжестью поражения. Парестезии могут сочетаться с парезами, параличами, тазовыми расстройствами. Выделяют следующие миелопатии и причины их развития:
- Спондилогенные: остеохондроз, спондилолистез, спондилоартроз, спондилез, межпозвонковая грыжа (дискогенная миелопатия).
- Ишемические: хронические нарушения спинномозгового кровообращения, тромбоз, атеросклероз, кровоизлияние в спинной мозг.
- Посттравматические: подвывихи, вывихи, компрессионные переломы позвонков, позвоночно-спинномозговые травмы.
- Карциноматозные: паранеопластический синдром у больных раком легкого, лимфогранулематозом, лимфомой, лейкемией и другими онкологическими заболеваниями.
- Инфекционно-воспалительные: болезнь Лайма, нейросифилис, нейроСПИД, остеомиелит, туберкулез.
- Другие: токсические воздействия, последствия лучевой терапии, осложнение люмбальной пункции.

С учетом механизма повреждения наиболее распространенными являются компрессионные миелопатии, которые могут возникать на фоне травм, сосудистых патологий, опухолей, грыж диска и пр.
«Гусиная кожа»
Полиневропатии
Мурашки нередко становятся одним из первых симптомов полиневропатии, сменяются снижением или потерей чувствительности в сочетании с мышечной слабостью. Характерно симметричное поражение верхних и нижних конечностей по типу «носков» и «перчаток» с последующим распространением нарушений на проксимальные отделы. В зависимости от этиологии выделяют следующие виды полиневропатий:
- Метаболические: печеночная, уремическая, диабетическая, полинейропатия беременных.
- Аутоиммунные: некоторые васкулиты (например, узелковый панартериит), синдром Миллера-Фишера, полиневропатия при паранеопластическом синдроме, в том числе – при POEMS-синдроме.
- Наследственные: синдром Дежерина-Сотта, амиотрофия Шарко-Мари-Тута, болезнь Рефсума.
- Другие: алкогольная, алиментарная, инфекционно-токсическая полинейропатии.
Поражение отдельных нервных стволов и сплетений
Может быть обусловлено травмой, сдавлением нерва в узком костном канале, другими причинами. При невропатии большого затылочного нерва ощущение мурашек наблюдается в зоне затылка. При невропатии шейного сплетения парестезии с шеи и затылка распространяются на надплечье, иногда – верхнюю часть тела. Для синдрома лестничной мышцы типичны жжение и покалывание в руке на стороне поражения.
- Локтевой: мизинец, часть безымянного пальца и область гипотенар.
- Срединный: половина ладони, частично пальцы.

- Лучевой: при сдавлении в подмышечной впадине – задняя поверхность плеча, тыльная сторона предплечья, частично пальцы; при вовлечении нерва в нижней трети плеча, верхней части предплечья и в проекции запястья – тыл кисти и пальцев.
- Седалищный: задняя и наружная поверхность голени, почти вся стопа.
- Наружный кожный нерв бедра: наружная и частично передняя поверхность бедра.
- Бедренный: передневнутренняя часть голени, внутренний край стопы.
- Большеберцовый: задняя поверхность голени, подошва, частично пальцы.
- Малоберцовый: передненаружная часть голени, тыльная поверхность ступни.
Другие неврологические патологии
Мурашки могут становиться следствием черепно-мозговых травм. Иногда возникают после нейрохирургических операций. Наблюдаются при таких патологиях, как:
- Рассеянный склероз.
 Манифестирует слабостью в ногах, реже – парестезиями и онемением в разных отделах тела. В дальнейшем обнаруживаются мозжечковые и пирамидные нарушения, поражение черепных нервов, парезы, параличи.
Манифестирует слабостью в ногах, реже – парестезиями и онемением в разных отделах тела. В дальнейшем обнаруживаются мозжечковые и пирамидные нарушения, поражение черепных нервов, парезы, параличи. - Синдром Гийена-Барре. В дебюте отмечаются слабость мышц, мурашки, жжение и онемение ног. Через несколько часов или дней расстройства распространяются на руки. В тяжелых случаях формируются тетраплегия и дыхательная недостаточность.
- Инсульт.
- Опухоли мозга. Мурашки и другие парестезии определяются при поражении пирамидной системы, наблюдаются у 25% больных. Возможны головные боли, рвота, системные головокружения, спастические парезы, судороги, нарушения психики.

Мурашки, зуд, давление, онемение и покалывание считаются постоянными проявлениями синдрома беспокойных ног. Чаще возникают в области обеих голеней, иногда асимметричные. Беспокоят в ночные часы. Со временем распространяются на бедра, реже – на нижнюю часть тела. Кроме того симптом наблюдается в начальной фазе мигрени с аурой, предшествует некоторым приступам эпилепсии.
Болезни сосудов
У больных варикозом мурашки в ногах, как правило, появляются на стадии субкомпенсации или декомпенсации. Беспокоят после длительного пребывания на ногах, сочетаются с ощущением тяжести, болью, отеком. Симптом также присутствует при облитерирующих заболеваниях нижних конечностей: эндартериите, атеросклерозе, тромбангиите. Возникает уже на начальной стадии, дополняется онемением пальцев, зябкостью, быстрой утомляемостью, судорогами в мышцах.
Синдром Рейно
Пароксизмы при синдроме Рейно включают мурашки, онемение, побеление и похолодание дистальных отделов конечностей, сменяющиеся распиранием, болью и жжением. Вначале приступы длятся несколько минут, потом могут удлиняться до 1 часа. Вызываются следующими патологическими состояниями:
Вначале приступы длятся несколько минут, потом могут удлиняться до 1 часа. Вызываются следующими патологическими состояниями:
- Ревматические заболевания: ревматоидный артрит, СКВ, склеродермия, васкулиты.
- Иные патологии: сдавление сосудов и нервов, поражение симпатических ганглиев, гематологические и гормональные проблемы.
- Повторяющиеся внешние воздействия: вибрация, охлаждение.
Другие причины
Причиной мурашек по всему телу или в его отдельных областях могут стать:
- Инфекционные болезни. При гриппе, ОРВИ и других острых общих инфекциях симптом обусловлен выраженной гипертермией. При опоясывающем герпесе наблюдается в начальной стадии, сочетается с жжением и зудом по ходу пораженных нервов.
- Изменения эндокринного фона. Парестезии могут свидетельствовать о развитии гипопаратиреоза. Характерны судорожные сокращения мышц, диспепсия, ухудшение сумеречного зрения.
 Некоторых женщин мурашки по телу беспокоят в период ПМС, беременности и климакса.
Некоторых женщин мурашки по телу беспокоят в период ПМС, беременности и климакса. - Обменные нарушения. При гиповитаминозе В1 отмечаются мурашки, одышка, сердцебиение, кардиалгии, головная боль, раздражительность. При дефиците кальция обнаруживаются симптомы, схожие с гипопаратиреозом. Низкий уровень магния проявляется парестезиями, тремором, тошнотой, слабостью, снижением аппетита.
- Психические расстройства. При вегето-сосудистой дистонии мурашки могут появляться в любых частях тела, дополняются головокружениями, сердцебиением, одышкой, нарушениями деятельности ЖКТ и другими проявлениями. При неврастении и депрессии определяются на фоне психологического истощения и соматизации переживаний.
- Прием лекарств. Иногда мурашки возникают в ходе лечения противоэпилептическими и антигипертензивными препаратами, изониазидом, офлоксацином, некоторыми другими средствами.
Диагностика
Установление характера патологии находится в ведении врачей-неврологов.
- Общий осмотр. Позволяет обнаружить признаки варикоза (расширенные извитые вены, пастозность, отеки) трофических нарушений (сухость и истончение кожи, потеря волос, дефекты кожного покрова), ухудшения кровоснабжения (ослабление или исчезновение пульсации). При облитерирующих заболеваниях сосудов выполняют специальные функциональные пробы.
- Неврологический осмотр. Специалист оценивает силу мышц, проверяет рефлексы. Определяет распространенность и характер сенсорных расстройств. Выявляет парезы, признаки поражения мозжечка, пирамидной системы, другие нарушения, которые могут указывать на патологию, провоцирующую появление мурашек.

- Электрофизиологические исследования. Электромиография, электронейрография и вызванные потенциалы применяются для диагностики миелопатий, невропатий, полинейропатий, других неврологических болезней. Дают возможность уточнить уровень повреждения, тяжесть поражения нерва.
- Визуализационные методики. В зависимости от предполагаемого заболевания назначают МРТ позвоночника или головного мозга, рентгенографию позвоночного столба, дискографию, миелографию. При подозрении на сосудистые патологии рекомендованы допплерография или дуплексное сканирование сосудов пораженной зоны.
- Другие методы. При миелопатиях выполняют люмбальную пункцию. При подозрении на амилоидную полиневропатию проводят биопсию нерва. При облитерирующих болезнях сосудов информативны капилляроскопия, термография, иные методики.
- Лабораторные анализы. Исследование спинномозговой жидкости помогает установить причину миелопатии, определить наличие воспаления или кровоизлияния.
 При инфекционной природе болезни выполняют ПЦР-тесты, посев на питательные среды. Для верификации аутоиммунных полинейропатий осуществляют анализ на антитела к GM1-гангликозидам.
При инфекционной природе болезни выполняют ПЦР-тесты, посев на питательные среды. Для верификации аутоиммунных полинейропатий осуществляют анализ на антитела к GM1-гангликозидам.
Осомтр кожного покрова
Лечение
Консервативная терапия
Лечебную тактику определяют с учетом причины появления необычных ощущений в теле. Применяют следующие методы:
- Миелопатии. Наличие ишемического компонента является показанием к назначению спазмолитиков, сосудорасширяющих средств, препаратов для улучшения микроциркуляции. При инфекционной этиологии показаны антибиотики, при токсической – детоксикационные мероприятия. При всех формах рекомендованы нейрометаболиты и витаминные препараты.
- Полиневропатии. Осуществляют лечение причинной патологии. Для устранения болевого синдрома используют анальгетики, НПВС, трициклические антидепрессанты. В рамках симптоматической терапии применяют витамины группы В, нейротрофические средства.
 При отдельных формах болезни могут быть показаны введение человеческого иммуноглобулина, прием гормонов, проведение плазмафереза.
При отдельных формах болезни могут быть показаны введение человеческого иммуноглобулина, прием гормонов, проведение плазмафереза. - Варикоз. На начальной стадии полезны флеботоники, уменьшение статических нагрузок, использование эластичных бинтов и компрессионного трикотажа. При отсутствии рефлюкса из глубоких вен в поверхностные проводят компрессионную склеротерапию, криосклеротерапию, Foam-form-склеротерапию.
- Облитерирующие поражения сосудов. Необходим отказ от курения. Медикаментозное лечение включат антиагреганты, антикоагулянты, НПВС, антибиотики, глюкокортикоидные средства, спазмолитики. Отмечается эффективность бальнеологического лечения, гипербарической оксигенации.
- Синдром Рейно. Нужно исключить провоцирующие факторы, проводить терапию провоцирующего заболевания. Рекомендованы селективные блокаторы кальциевых каналов, антагонисты кальция, ингибиторы АПФ, антиагреганты. Развившиеся приступы устраняют путем согревания конечностей, при неэффективности вводят спазмолитики.

При большинстве заболеваний с парестезиями в теле показаны физиотерапевтические мероприятия. Могут применяться УВЧ, электрофорез, электростимуляция. Иногда эффективны парафинотерапия, гальванизация, СМТ. Больным назначают рефлексотерапию, массаж, ЛФК. При выраженном нарушении функции конечностей практикуют механотерапию.
Хирургическое лечение
Для устранения парестезий и других симптомов в теле и конечностях проводят следующие операции:
- Миелопатии: удаление гематом или клина Урбана, дренирование кист, пункционная декомпрессия диска, ламинэктомия, дискэктомия, микродискэктомия.
- Варикоз: флебэктомия, минифлебэктомия, клеевая облитерация, лазерная коагуляция, радиочастотная коагуляция, комбинированные вмешательства.
- Облитерирующие процессы: поясничная или периартериальная симпатэктомия, тромбоэмболэктомия, дилатация, стентирование или протезирование артерии, ампутация или экзартикуляция при гангрене.

Мурашки по телу — причины, диагностика и лечение
Мурашки по телу – это один из вариантов парестезии. Возникают при миелопатиях, полинейропатиях, поражении отдельных нервов, некоторых других неврологических заболеваниях. Наблюдаются при варикозе, облитерирующем эндартериите, синдроме Рейно, психических расстройствах, обменных и эндокринных патологиях. Причину симптома определяют на основании данных опроса, физикального обследования, инструментальных и лабораторных диагностических методик. Лечение включает обезболивающие, сосудистые средства, гормоны, спазмолитики, физиотерапию, иногда – хирургические вмешательства.
Общая информация
Мурашки – разновидность парестезии. Могут быть кратковременными или хроническими, охватывать одну или несколько зон (голову, туловище, руки и ноги). Чаще наблюдаются в области конечностей. Кратковременные парестезии являются физиологической нормой, возникают под влиянием внешних факторов, исчезают сразу или через некоторое время после прекращения воздействия. Могут провоцироваться неудобной позой («отлежал» руку или ногу).
Могут провоцироваться неудобной позой («отлежал» руку или ногу).
Схожий эффект, обусловленный не сдавлением нерва, как при парестезиях, а пиломоторным рефлексом, наблюдается при интенсивных отрицательных или положительных эмоциях, в том числе – вызванных прослушиванием музыки. Последнее явление известно под названием «фриссон». При временном сдавлении нерва из-за неудобного положения тела онемение быстро проходит, боль кратковременная. При пиломоторном рефлексе неврологические симптомы отсутствуют.
Для патологических мурашек на фоне заболеваний характерно наличие сопутствующих неврологических расстройств. В рамках парестезий, наряду с мурашками, наблюдаются покалывание и жжение. Возможны снижение или потеря чувствительности, слабость мышц, парезы. При длительном течении болезни нередко отмечаются трофические нарушения: истончение и сухость кожи, выпадение волос. При некоторых патологиях в тяжелых случаях образуются язвенные дефекты.
Почему возникают мурашки по телу
Миелопатии
Обусловлены дистрофическими изменениями тканей спинного мозга на фоне различных патологий. Локализация и распространенность мурашек и других симптомов определяются уровнем и тяжестью поражения. Парестезии могут сочетаться с парезами, параличами, тазовыми расстройствами. Выделяют следующие миелопатии и причины их развития:
Локализация и распространенность мурашек и других симптомов определяются уровнем и тяжестью поражения. Парестезии могут сочетаться с парезами, параличами, тазовыми расстройствами. Выделяют следующие миелопатии и причины их развития:
- Спондилогенные: остеохондроз, спондилолистез, спондилоартроз, спондилез, межпозвонковая грыжа (дискогенная миелопатия).
- Ишемические: хронические нарушения спинномозгового кровообращения, тромбоз, атеросклероз, кровоизлияние в спинной мозг.
- Посттравматические: подвывихи, вывихи, компрессионные переломы позвонков, позвоночно-спинномозговые травмы.
- Карциноматозные: паранеопластический синдром у больных раком легкого, лимфогранулематозом, лимфомой, лейкемией и другими онкологическими заболеваниями.
- Инфекционно-воспалительные: болезнь Лайма, нейросифилис, нейроСПИД, остеомиелит, туберкулез.
- Другие: токсические воздействия, последствия лучевой терапии, осложнение люмбальной пункции.

С учетом механизма повреждения наиболее распространенными являются компрессионные миелопатии, которые могут возникать на фоне травм, сосудистых патологий, опухолей, грыж диска и пр.
«Гусиная кожа»
Полиневропатии
Мурашки нередко становятся одним из первых симптомов полиневропатии, сменяются снижением или потерей чувствительности в сочетании с мышечной слабостью. Характерно симметричное поражение верхних и нижних конечностей по типу «носков» и «перчаток» с последующим распространением нарушений на проксимальные отделы. В зависимости от этиологии выделяют следующие виды полиневропатий:
- Метаболические: печеночная, уремическая, диабетическая, полинейропатия беременных.
- Аутоиммунные: некоторые васкулиты (например, узелковый панартериит), синдром Миллера-Фишера, полиневропатия при паранеопластическом синдроме, в том числе – при POEMS-синдроме.
- Наследственные: синдром Дежерина-Сотта, амиотрофия Шарко-Мари-Тута, болезнь Рефсума.

- Другие: алкогольная, алиментарная, инфекционно-токсическая полинейропатии.
Поражение отдельных нервных стволов и сплетений
Может быть обусловлено травмой, сдавлением нерва в узком костном канале, другими причинами. При невропатии большого затылочного нерва ощущение мурашек наблюдается в зоне затылка. При невропатии шейного сплетения парестезии с шеи и затылка распространяются на надплечье, иногда – верхнюю часть тела. Для синдрома лестничной мышцы типичны жжение и покалывание в руке на стороне поражения.
У больных с проксимальным параличом на фоне плечевого плексита сенсорные расстройства распространяются по наружной стороне плеча и предплечья, с дистальным параличом – по внутренней. При других невропатиях локализация мурашек определяется пораженным нервом:
- Локтевой: мизинец, часть безымянного пальца и область гипотенар.
- Срединный: половина ладони, частично пальцы.

- Лучевой: при сдавлении в подмышечной впадине – задняя поверхность плеча, тыльная сторона предплечья, частично пальцы; при вовлечении нерва в нижней трети плеча, верхней части предплечья и в проекции запястья – тыл кисти и пальцев.
- Седалищный: задняя и наружная поверхность голени, почти вся стопа.
- Наружный кожный нерв бедра: наружная и частично передняя поверхность бедра.
- Бедренный: передневнутренняя часть голени, внутренний край стопы.
- Большеберцовый: задняя поверхность голени, подошва, частично пальцы.
- Малоберцовый: передненаружная часть голени, тыльная поверхность ступни.
Другие неврологические патологии
Мурашки могут становиться следствием черепно-мозговых травм. Иногда возникают после нейрохирургических операций. Наблюдаются при таких патологиях, как:
- Рассеянный склероз.
 Манифестирует слабостью в ногах, реже – парестезиями и онемением в разных отделах тела. В дальнейшем обнаруживаются мозжечковые и пирамидные нарушения, поражение черепных нервов, парезы, параличи.
Манифестирует слабостью в ногах, реже – парестезиями и онемением в разных отделах тела. В дальнейшем обнаруживаются мозжечковые и пирамидные нарушения, поражение черепных нервов, парезы, параличи. - Синдром Гийена-Барре. В дебюте отмечаются слабость мышц, мурашки, жжение и онемение ног. Через несколько часов или дней расстройства распространяются на руки. В тяжелых случаях формируются тетраплегия и дыхательная недостаточность.
- Инсульт. Гемиплегия или гемипарез сочетаются с сенсорными нарушениями в пораженных участках тела. Выявляются тошнота, рвота, цефалгия, нарушения сознания, перекос лица, сглаживание носогубной кладки. Очаговая симптоматика зависит от локализации инсульта.
- Опухоли мозга. Мурашки и другие парестезии определяются при поражении пирамидной системы, наблюдаются у 25% больных. Возможны головные боли, рвота, системные головокружения, спастические парезы, судороги, нарушения психики.

Мурашки, зуд, давление, онемение и покалывание считаются постоянными проявлениями синдрома беспокойных ног. Чаще возникают в области обеих голеней, иногда асимметричные. Беспокоят в ночные часы. Со временем распространяются на бедра, реже – на нижнюю часть тела. Кроме того симптом наблюдается в начальной фазе мигрени с аурой, предшествует некоторым приступам эпилепсии.
Болезни сосудов
У больных варикозом мурашки в ногах, как правило, появляются на стадии субкомпенсации или декомпенсации. Беспокоят после длительного пребывания на ногах, сочетаются с ощущением тяжести, болью, отеком. Симптом также присутствует при облитерирующих заболеваниях нижних конечностей: эндартериите, атеросклерозе, тромбангиите. Возникает уже на начальной стадии, дополняется онемением пальцев, зябкостью, быстрой утомляемостью, судорогами в мышцах.
Синдром Рейно
Пароксизмы при синдроме Рейно включают мурашки, онемение, побеление и похолодание дистальных отделов конечностей, сменяющиеся распиранием, болью и жжением. Вначале приступы длятся несколько минут, потом могут удлиняться до 1 часа. Вызываются следующими патологическими состояниями:
Вначале приступы длятся несколько минут, потом могут удлиняться до 1 часа. Вызываются следующими патологическими состояниями:
- Ревматические заболевания: ревматоидный артрит, СКВ, склеродермия, васкулиты.
- Иные патологии: сдавление сосудов и нервов, поражение симпатических ганглиев, гематологические и гормональные проблемы.
- Повторяющиеся внешние воздействия: вибрация, охлаждение.
Другие причины
Причиной мурашек по всему телу или в его отдельных областях могут стать:
- Инфекционные болезни. При гриппе, ОРВИ и других острых общих инфекциях симптом обусловлен выраженной гипертермией. При опоясывающем герпесе наблюдается в начальной стадии, сочетается с жжением и зудом по ходу пораженных нервов.
- Изменения эндокринного фона. Парестезии могут свидетельствовать о развитии гипопаратиреоза. Характерны судорожные сокращения мышц, диспепсия, ухудшение сумеречного зрения.
 Некоторых женщин мурашки по телу беспокоят в период ПМС, беременности и климакса.
Некоторых женщин мурашки по телу беспокоят в период ПМС, беременности и климакса. - Обменные нарушения. При гиповитаминозе В1 отмечаются мурашки, одышка, сердцебиение, кардиалгии, головная боль, раздражительность. При дефиците кальция обнаруживаются симптомы, схожие с гипопаратиреозом. Низкий уровень магния проявляется парестезиями, тремором, тошнотой, слабостью, снижением аппетита.
- Психические расстройства. При вегето-сосудистой дистонии мурашки могут появляться в любых частях тела, дополняются головокружениями, сердцебиением, одышкой, нарушениями деятельности ЖКТ и другими проявлениями. При неврастении и депрессии определяются на фоне психологического истощения и соматизации переживаний.
- Прием лекарств. Иногда мурашки возникают в ходе лечения противоэпилептическими и антигипертензивными препаратами, изониазидом, офлоксацином, некоторыми другими средствами.
Диагностика
Установление характера патологии находится в ведении врачей-неврологов. При наличии показаний пациентов направляют на консультации к ревматологам, флебологам, сосудистым хирургам, другим специалистам. В рамках опроса устанавливают время первого появления мурашек, частоту возникновения симптома, наличие других проявлений. Программа обследования предусматривает проведение таких процедур, как:
При наличии показаний пациентов направляют на консультации к ревматологам, флебологам, сосудистым хирургам, другим специалистам. В рамках опроса устанавливают время первого появления мурашек, частоту возникновения симптома, наличие других проявлений. Программа обследования предусматривает проведение таких процедур, как:
- Общий осмотр. Позволяет обнаружить признаки варикоза (расширенные извитые вены, пастозность, отеки) трофических нарушений (сухость и истончение кожи, потеря волос, дефекты кожного покрова), ухудшения кровоснабжения (ослабление или исчезновение пульсации). При облитерирующих заболеваниях сосудов выполняют специальные функциональные пробы.
- Неврологический осмотр. Специалист оценивает силу мышц, проверяет рефлексы. Определяет распространенность и характер сенсорных расстройств. Выявляет парезы, признаки поражения мозжечка, пирамидной системы, другие нарушения, которые могут указывать на патологию, провоцирующую появление мурашек.

- Электрофизиологические исследования. Электромиография, электронейрография и вызванные потенциалы применяются для диагностики миелопатий, невропатий, полинейропатий, других неврологических болезней. Дают возможность уточнить уровень повреждения, тяжесть поражения нерва.
- Визуализационные методики. В зависимости от предполагаемого заболевания назначают МРТ позвоночника или головного мозга, рентгенографию позвоночного столба, дискографию, миелографию. При подозрении на сосудистые патологии рекомендованы допплерография или дуплексное сканирование сосудов пораженной зоны.
- Другие методы. При миелопатиях выполняют люмбальную пункцию. При подозрении на амилоидную полиневропатию проводят биопсию нерва. При облитерирующих болезнях сосудов информативны капилляроскопия, термография, иные методики.
- Лабораторные анализы. Исследование спинномозговой жидкости помогает установить причину миелопатии, определить наличие воспаления или кровоизлияния.
 При инфекционной природе болезни выполняют ПЦР-тесты, посев на питательные среды. Для верификации аутоиммунных полинейропатий осуществляют анализ на антитела к GM1-гангликозидам.
При инфекционной природе болезни выполняют ПЦР-тесты, посев на питательные среды. Для верификации аутоиммунных полинейропатий осуществляют анализ на антитела к GM1-гангликозидам.
Осомтр кожного покрова
Лечение
Консервативная терапия
Лечебную тактику определяют с учетом причины появления необычных ощущений в теле. Применяют следующие методы:
- Миелопатии. Наличие ишемического компонента является показанием к назначению спазмолитиков, сосудорасширяющих средств, препаратов для улучшения микроциркуляции. При инфекционной этиологии показаны антибиотики, при токсической – детоксикационные мероприятия. При всех формах рекомендованы нейрометаболиты и витаминные препараты.
- Полиневропатии. Осуществляют лечение причинной патологии. Для устранения болевого синдрома используют анальгетики, НПВС, трициклические антидепрессанты. В рамках симптоматической терапии применяют витамины группы В, нейротрофические средства.
 При отдельных формах болезни могут быть показаны введение человеческого иммуноглобулина, прием гормонов, проведение плазмафереза.
При отдельных формах болезни могут быть показаны введение человеческого иммуноглобулина, прием гормонов, проведение плазмафереза. - Варикоз. На начальной стадии полезны флеботоники, уменьшение статических нагрузок, использование эластичных бинтов и компрессионного трикотажа. При отсутствии рефлюкса из глубоких вен в поверхностные проводят компрессионную склеротерапию, криосклеротерапию, Foam-form-склеротерапию.
- Облитерирующие поражения сосудов. Необходим отказ от курения. Медикаментозное лечение включат антиагреганты, антикоагулянты, НПВС, антибиотики, глюкокортикоидные средства, спазмолитики. Отмечается эффективность бальнеологического лечения, гипербарической оксигенации.
- Синдром Рейно. Нужно исключить провоцирующие факторы, проводить терапию провоцирующего заболевания. Рекомендованы селективные блокаторы кальциевых каналов, антагонисты кальция, ингибиторы АПФ, антиагреганты. Развившиеся приступы устраняют путем согревания конечностей, при неэффективности вводят спазмолитики.
При большинстве заболеваний с парестезиями в теле показаны физиотерапевтические мероприятия. Могут применяться УВЧ, электрофорез, электростимуляция. Иногда эффективны парафинотерапия, гальванизация, СМТ. Больным назначают рефлексотерапию, массаж, ЛФК. При выраженном нарушении функции конечностей практикуют механотерапию.
Хирургическое лечение
Для устранения парестезий и других симптомов в теле и конечностях проводят следующие операции:
- Миелопатии: удаление гематом или клина Урбана, дренирование кист, пункционная декомпрессия диска, ламинэктомия, дискэктомия, микродискэктомия.
- Варикоз: флебэктомия, минифлебэктомия, клеевая облитерация, лазерная коагуляция, радиочастотная коагуляция, комбинированные вмешательства.
- Облитерирующие процессы: поясничная или периартериальная симпатэктомия, тромбоэмболэктомия, дилатация, стентирование или протезирование артерии, ампутация или экзартикуляция при гангрене.

Что такое хоррипиляция и почему она возникает?
Более известная как мурашки по коже или гусиные прыщи, мурашки — обычное явление, с которым сталкивается большинство людей. Ощущение холода и переживания таких эмоций, как волнение и страх, являются распространенными причинами.
Оррипиляция — непроизвольная реакция, то есть происходит автоматически и человек не может ее контролировать. Это явление совершенно нормальное и безвредное и должно пройти само по себе.
Читайте дальше, чтобы узнать, что такое хоррипиляция, почему она возникает и многое другое.
Оррипиляция — это появление небольших бугорков на коже под волосяными фолликулами. Это непроизвольная реакция, контролируемая симпатической нервной системой.
Волосяные фолликулы содержат крошечные мышцы, называемые мышцами, выпрямляющими волосы. Когда эти мышцы сокращаются, они тянут волосы вверх, вызывая скованность. Эти бугорки носят временный характер и обычно исчезают в течение короткого периода времени без лечения.
Однако при некоторых состояниях у человека может наблюдаться что-то похожее на испепеление в течение более длительного периода времени.
Например, фолликулярный кератоз может оставлять бугорки на коже. Они могут ощущаться зудящими, шероховатыми и сухими, и обычно они усиливаются зимой.
Ниже приведены некоторые распространенные причины ужаса.
Переохлаждение
Наиболее распространенной причиной появления мурашек по коже является переохлаждение.
Когда человеку холодно, его мозг посылает сигналы в определенные части тела. Один из этих сигналов может идти к мышцам в волосяных фолликулах. Когда они сокращаются, волоски встают вертикально, что помогает удерживать теплый воздух и сохранять тепло тела.
Храпление также может возникать у животных. Это работает лучше для большинства животных, потому что у них обычно больше волос, чем у людей.
Если причиной является холод, жжение обычно проходит после того, как человек согреется. Однако, если шишки и другие симптомы холода остаются, у человека может быть переохлаждение, и ему следует обратиться за медицинской помощью.
Однако, если шишки и другие симптомы холода остаются, у человека может быть переохлаждение, и ему следует обратиться за медицинской помощью.
Эмоции
Сильные эмоции, возбуждение или мотивация также могут вызывать мурашки по коже.
Это происходит потому, что мышцы, поднимающие волосы, являются частью симпатической нервной системы. При стимуляции мозговыми сигналами мышцы сокращаются, заставляя волосы вставать дыбом.
Эмоции, которые могут вызвать ужас, включают страх, шок, тревогу, любовь, сексуальное желание и вдохновение.
Более раннее исследование, проведенное в 2011 году, утверждает, что когда мурашки по коже возникают в результате эмоциональной стимуляции, человек также может испытывать потливость и тяжелое дыхание. У животных это часто происходит, когда они пугаются, так как из-за этого кажутся крупнее. Это та же эмоциональная реакция, что и у людей.
Заболевания
Некоторые заболевания могут вызывать жжение. Среди них:
- Височная эпилепсия: Это редкое заболевание, вызывающее судороги.
 Это может начаться в любом возрасте и обычно возникает из-за того, что у человека был припадок с лихорадкой или черепно-мозговая травма. Приступы при этом типе эпилепсии начинаются в симпатической нервной системе, поэтому могут вызывать мурашки по коже.
Это может начаться в любом возрасте и обычно возникает из-за того, что у человека был припадок с лихорадкой или черепно-мозговая травма. Приступы при этом типе эпилепсии начинаются в симпатической нервной системе, поэтому могут вызывать мурашки по коже. - Волосяной кератоз: Это заболевание кожи вызывается отмершими клетками кожи на плечах, передней части бедер, щеках и ягодицах. Это приводит к появлению сухих и грубых шишек, которые могут напоминать гусиную кожу. Обычно он проходит сам по себе или с помощью определенных кремов.
- Автоматическая дисрефлексия: Это когда у человека с травмой спинного мозга очень высокое кровяное давление. Обычно мурашки появляются над местом повреждения. Другие симптомы включают сильную головную боль, холодную и бледную кожу, проблемы со зрением, заложенность носа, головокружение и тошноту.
- Отмена наркотиков: Если у человека наблюдается синдром отмены, у него может подняться температура.
 Поскольку человек чувствует холод, когда у него жар, могут появиться мурашки по коже.
Поскольку человек чувствует холод, когда у него жар, могут появиться мурашки по коже.
У человека также могут появиться мурашки по коже, если у него есть какое-либо заболевание, которое приводит к лихорадке. Это происходит потому, что тело считает себя холодным, заставляя мозг стимулировать реакции, чтобы согреть тело.
Некоторые наркотики, такие как метамфетамин и милнаципрана гидрохлорид, также могут вызывать отторжение.
Храп – очень распространенная и нормальная реакция организма. Это не опасно и не требует медицинской помощи. Высыпания обычно проходят в течение короткого периода времени.
Как упоминалось выше, хоррипиляция может возникнуть в результате основного заболевания. Если человек считает, что у него есть одно из этих основных состояний, ему следует обратиться к медицинскому работнику.
Кроме того, если у человека не проходят мурашки по коже, ему следует обратиться за медицинской помощью.
Мурашки нельзя полностью предотвратить, и нет никакой реальной причины пытаться их предотвратить. Однако, если человек хочет попытаться избежать их, он может предпринять следующие шаги:
Однако, если человек хочет попытаться избежать их, он может предпринять следующие шаги:
- Чтобы не замерзнуть на открытом воздухе, одевайтесь соответствующим образом.
- Избегайте сильного кондиционирования воздуха и сквозняков в помещении.
- Добавьте больше слоев одежды или используйте одеяло, когда холодно.
- Старайтесь сохранять спокойствие, когда испытываете сильные эмоции.
- Избегайте употребления запрещенных наркотиков.
Чтобы избежать развития таких заболеваний, как фолликулярный кератоз, человек может хорошо и регулярно отшелушивать кожу.
Морозоустойчивость чаще всего известна как мурашки по коже или гусиные прыщи. Это бугорки на коже, возникающие, когда мышцы волосяных фолликулов выпрямляются.
В некоторых случаях это может быть признаком более серьезного состояния здоровья, но обычно это происходит из-за холода или сильных эмоций. Это не опасно и не требует лечения.
Мурашки на коже: причины и симптомы
Мурашки появляются, когда мышцы, выпрямляющие волоски, заставляют волосы вставать дыбом, что делает кожу бугристой.
Когда волосы встают на кожу, это называется пилоэрекцией. Arrector pili — это гладкие непроизвольные мышцы, которые человек не может произвольно сокращать. Следовательно, люди не могут добровольно вызывать у себя мурашки по коже.
В этой статье рассматриваются некоторые причины, симптомы и методы профилактики, которые медицинские работники связывают с появлением мурашек по коже.
Поделиться на PinterestОзноб и низкие температуры являются одними из причин появления мурашек на коже.Мурашки по коже появляются, когда мышцы, выпрямляющие волосы, сокращаются, вытягивая волосы в вертикальное положение.
На участках тела с небольшим количеством волос или со светлыми волосами человек может заметить только торчащие волосяные фолликулы, а не сами волосы.
Прямые волосяные фолликулы выглядят опухшими и немного больше, чем обычно. Это позволяет им держать волосы вертикально, а также вызывает мурашки по коже.
Ряд специфических факторов может вызывать мурашки по коже. К ним относятся:
К ним относятся:
Озноб и простуда
Мурашки по коже играют важную роль в способности организма регулировать свою температуру. У других млекопитающих, в том числе у предков человека приматов, густая шерсть согревает их. Когда волосы встают, они обеспечивают большую теплоизоляцию.
Многие люди замечают мурашки по коже, когда им холодно. Они также могут появляться, когда кто-то думает о том, что ему холодно, например, когда он становится свидетелем холодной сцены в фильме.
У некоторых людей также появляются мурашки по коже, когда у них озноб, который они связывают с болезнью или лихорадкой.
Эмоционально интенсивные переживания
Некоторые эмоционально интенсивные переживания заставляют организм выделять определенные химические вещества, которые могут вызывать мурашки по коже.
Адреналин, химическое вещество, выделяемое организмом в ответ на реакцию «бей или беги», может вызывать мурашки по коже. По этой причине многие люди замечают мурашки по коже, когда смотрят фильм ужасов, переживают неприятные события или когда чем-то обеспокоены.
Точно так же сильно приятные переживания, такие как прослушивание музыки или нежное прикосновение любимого человека, могут вызвать выброс дофамина в мозгу. Дофамин — это химическое вещество, которое играет роль в мотивации, вознаграждении и удовольствии. Подобные переживания также могут вызвать мурашки по коже.
Лекарства
Некоторые лекарства также могут вызывать мурашки по коже. Например, исследование 2016 года выявило двух сестер, у которых мурашки по коже после приема лекарства под названием милнаципран гидрохлорид.
Прием препаратов, которые стимулируют деятельность, подобную тем химическим веществам в организме, которые обычно вызывают мурашки по коже, также может вызвать это явление. Например, у человека, испытывающего прилив адреналина при употреблении метамфетамина, также могут появиться мурашки по коже.
Отмена некоторых наркотиков, таких как опиоиды, также может вызывать мурашки по коже.
Добровольные мурашки по коже
Ученые в целом согласны с тем, что в нормальных условиях мурашки по коже непроизвольны.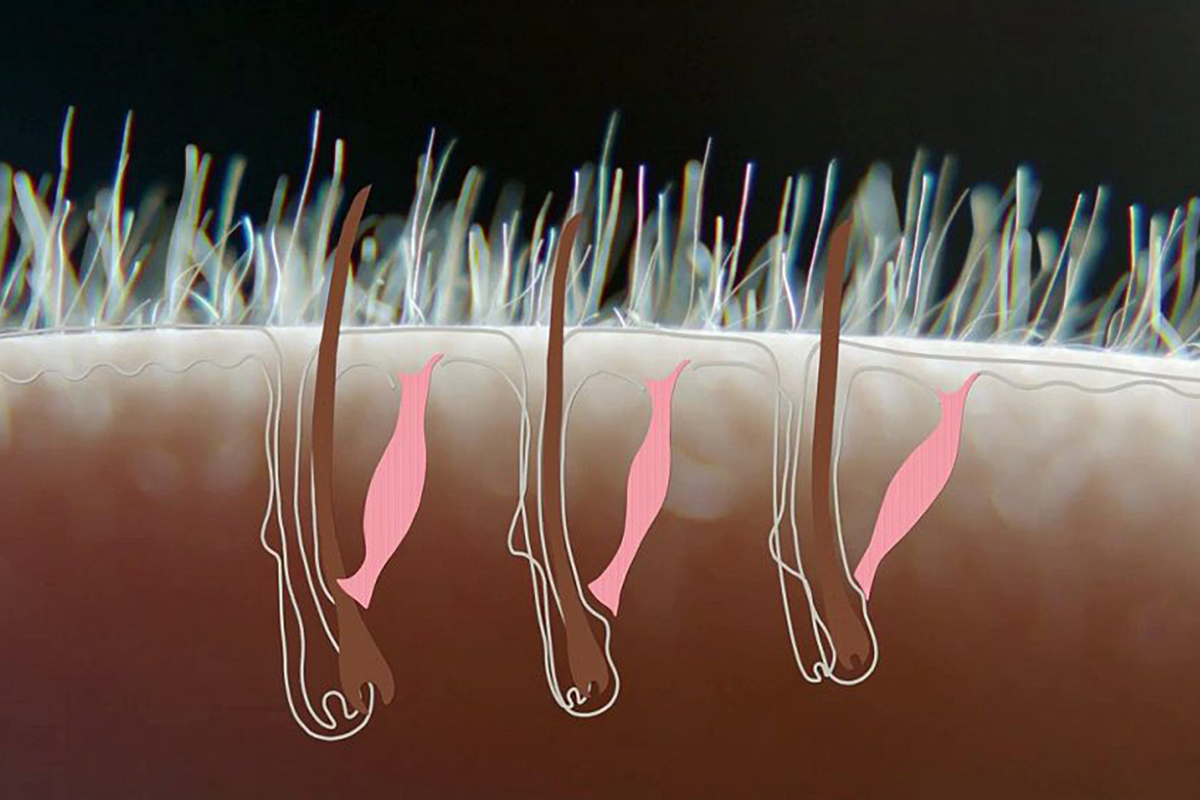 Это связано с тем, что мышцы, вызывающие мурашки по коже, являются гладкими мышцами.
Это связано с тем, что мышцы, вызывающие мурашки по коже, являются гладкими мышцами.
Обычно люди не могут контролировать гладкие мышцы, в отличие от скелетных мышц, которые они добровольно используют, например, для движения ногами и сгибания рук.
Тем не менее, имеются некоторые ограниченные данные, позволяющие предположить, что небольшое количество людей могут осуществлять контроль над мышцами, выпрямляющими ворсинки. Это позволяет им вызывать мурашки по коже добровольно.
Анализ 2018 года подробно описывает несколько случаев людей, которые предположительно контролируют свою реакцию мурашек. Казалось, что никто из людей с этой способностью не научился ей путем кондиционирования или тренировок, и врачи не знают, что ее вызывает.
Посмертные мурашки по коже
После смерти человека химический аденозинтрифосфат, который обеспечивает клетки энергией, истощается, и в мышцах накапливается лактат. Этот процесс заставляет мышцы напрягаться, тем самым вызывая трупное окоченение.
Как часть трупного окоченения мышцы, выпрямляющие волосы, также напрягаются, вызывая мурашки по коже.
Волосяной кератоз
Волосчатый кератоз (КП) — это кожное заболевание, при котором участки кожи напоминают мурашки по коже. Это происходит, когда омертвевшие клетки кожи закупоривают волосяные фолликулы, образуя крошечные бугорки. Кожа также может быть красной, зудящей и сухой.
КП безвреден, но многим людям не нравится его внешний вид.
Мурашки по коже не вызывают КП, но можно спутать одно с другим.
Основным симптомом мурашек по коже является бугристая кожа. Многие люди замечают эти шишки наиболее заметно на руках. Мурашки также могут появляться на ногах и туловище, но не так заметно на лице.
Некоторые другие симптомы, которые человек может заметить наряду с мурашками, включают:
- волосы, которые встают
- кожа, которая внезапно становится более волосатой
- ощущение холода
- дрожь или дрожь
- сильные эмоции
У некоторых людей могут появиться другие симптомы, связанные с причиной их мурашек. Например, человек, испытывающий отмену опиоидных наркотиков, также может чувствовать тошноту или тревогу.
Например, человек, испытывающий отмену опиоидных наркотиков, также может чувствовать тошноту или тревогу.
Точно так же люди, у которых мурашки по коже, когда они беспокоятся, могут испытывать панику или беспокойство. У некоторых появляется беспокойство по поводу мурашек по коже, или они могут беспокоиться о том, что другие люди будут осуждать их за мурашки по коже.
Мурашки по коже не являются медицинским заболеванием. Они не требуют лечения, и никакое лечение не может полностью предотвратить появление у человека мурашек.
Тем не менее, люди, которые стесняются мурашек по коже или хотят избежать их, могут уменьшить их частоту следующим образом:
- носить теплую одежду, особенно когда на улице прохладно
- избегать сквозняков и интенсивного кондиционирования воздуха
- сохранять спокойствие во время стрессовых или эмоционально напряженных ситуаций
- избегать запрещенных наркотиков
Правильное лечение может помочь справиться с симптомами фолликулярного кератоза. Некоторые стратегии, которые могут помочь, включают:
Некоторые стратегии, которые могут помочь, включают:
- регулярное увлажнение кожи густым увлажняющим кремом
- использование химических отшелушивающих средств, таких как молочная или салициловая кислота, для удаления омертвевшей кожи
- попытка лазерной обработки, если другие стратегии не работают
Мурашки по коже — это непроизвольная реакция на определенные виды стимуляции. Хотя небольшое количество случаев свидетельствует о том, что некоторые люди могут контролировать свою реакцию на мурашки по коже, мурашки обычно не являются добровольными.
Наличие мурашек по коже с пилоэрекцией на коже может свидетельствовать о том, что человек замерз, напуган или испытывает сильные эмоциональные переживания.
Пилоэрекция также сигнализирует о том, что реакция организма на холод работает правильно. В редких случаях тело человека может ощущать холод даже при нормальной температуре, или у него могут появиться мурашки по коже в других необычных обстоятельствах.
