Bolnica
Корь
Острое вирусное инфекционное заболевание, характеризующиеся лихорадкой, общей интоксикацией, энантемой (сыпь на слизистых оболочках – небо), этапным высыпанием пятнисто-папулезной сыпи (сыпь с бугорками разного размера на коже), поражением конъюнктив, носоглотки и верхних дыхательных путей.
Кто болеет?
Не болевшие корью и не привитые против данной инфекции высоко восприимчивы
к вирусу кори и могут заболеть в любом возрасте.
Кто является источником инфекции?
Источником инфекции является больной человек. Больной заразен за 3–4 дня до появления сыпи и первые 4 дня после высыпания. Инфекция передается воздушно-капельным путем — при кашле, чихании, разговоре. Вирус через 1–2 недели проникает в кровь и распространяется
практически во все органы и ткани.
Какие основные клинические признаки?
Инкубационный период длится 9–11 дней.
Начальный период характеризуется повышением температуры тела до 38–39 °C градусов, разбитостью, общим недомоганием, понижением аппетита, насморком с обильными слизистыми (прозрачными) или слизисто-гнойными (желто-зелеными) выделениями, сухим, «лающим» кашлем, осиплостью голоса, конъюнктивитом (глаза красные и слезятся больной жалуется резь в глазах, его раздражает яркий свет), энантемой в виде мелких красных пятен на слизистой оболочке мягкого и твердого неба, а также мелкими белесоватыми пятнышками
с узкой красноватой каемкой на слизистой оболочке щек.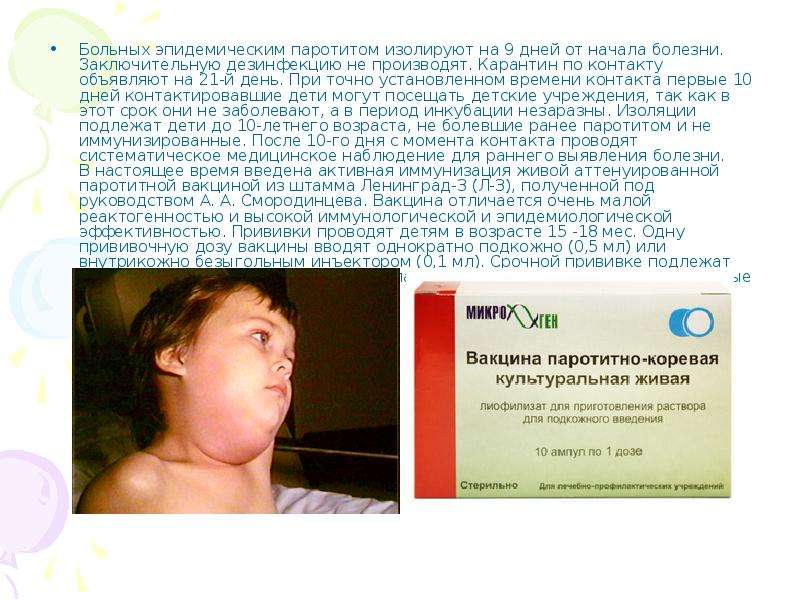
На 3–4 день появляется коревая медно-красная папулезная сыпь. Сыпь состоит из мелких папул (бугорков), окруженных пятном; она мелкая и обильная, яркая; способна, сливаясь, покрывать всю поверхность тела, в тяжелых случаях на коже образуются мелкие кровоизлияния.
Для коревой сыпи характерна этапность высыпания:
▪ В первый день они появляются за ушами, на волосистой части головы, лице и шее;
▪ На второй день — на туловище, руках и бедрах;
▪ На третьи сутки — на нижних конечностях;
▪ С четвертого дня сыпь бледнеет и исчезает в той же последовательности.
На месте сыпи остаются буроватые пятна (пигментация), сменяющиеся шелушением.
Чем опасно заболевание?
Могут возникать осложнения: ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления уха), стоматит (воспаление слизистой оболочки рта), коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки), гепатит.
Наиболее частое осложнение кори — пневмония (воспаление легких). В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
Как лечить заболевание?
Лечение проводится под обязательным контролем врача. При легком течении заболевания допускается лечение на дому.
При возникновении осложнений ребенка необходимо госпитализировать.
Как предупредить заболевание?
Самым эффективным средством профилактики является вакцинация.
Когда проводится вакцинация?
Вакцинация — в возрасте 12 месяцев и ревакцинация в 6 лет.
Какие вакцины используются?
Моновакцины (против одного вида возбудителя): живая коревая вакцина (ЖКВ).
Комбинированные вакцины (против нескольких видов возбудителей): дивакцина паротитно-коревая, «Приорикс» — вакцина коревая, паротитная, краснушная.
Какие могут быть осложнения на введение вакцины?
У большинства детей никаких побочных явлений после вакцинации нет.
У детей, склонных к аллергическим реакциям, может быть сыпь с 4 по 15 день после вакцинации. Серьезные осложнения крайне редки.
Какие противопоказания для проведения вакцинации?
▪ тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
▪ первичные иммунодефицитные состояния, онкологические заболевания;
▪ сильная реакция (подъем температуры выше 40 градусов, отек, гиперемия или отек больше 8 см. в диаметре в месте введения препарата) или осложнение на предыдущую прививку;
▪ беременность.
Акция на вакцинацию против кори, паротита и краснухи
08.07.2020Акция на вакцинацию против кори, паротита и краснухи
Дорогие родители!
Сейчас самое выгодное время для вакцинации детей против трех опасных инфекционных заболеваний: кори, паротита и краснухи.
Успейте воспользоваться специальным предложением
до конца июля!
|
Вакцинация против кори и паротита |
Записаться 38-002-38 (круглосуточно) ОНЛАЙН ЗАПИСЬ |
|
Вакцинация против кори, краснухи и паротита 1 650 |
Записаться 38-002-38 (круглосуточно) |
Вакцинации против кори, паротита и краснухи помогают организму ребенка сформировать крепкий иммунитет. Чаще всего им подвержены дети от двух до пяти лет.
Чаще всего им подвержены дети от двух до пяти лет.
Корь – одно из самых распространенных детских инфекционных заболеваний, которое часто протекает в тяжелой форме: температура, сыпь, ломота в суставах. Возможные осложнения: воспаление легких, бактериальные инфекции органов дыхания и слуха.
Паротит – инфекция, проявляющаяся воспалением околоушных, а также слюнных желез, из-за чего лицо ребенка сильно опухает. Возможные осложнения: воспаление поджелудочной железы, панкреатит, диабет, поражение репродуктивной функции.
Краснуха – инфекция, характеризующаяся подъемом температуры и красной сыпью. Возможные осложнения: глухота, катаракта, пороки сердца.
Все эти вирусные заболевания передаются воздушно-капельным путем и страшны не своими симптомами, а последствиями и стремительной скоростью распространения.
В соответствии с Национальным календарем профилактических прививок РФ вакцинация против кори, паротита и краснухи показана детям от 1 года до 18 лет.
К вакцинации допускаются
-
Здоровые дети.
-
Дети, которые перенесли острые или обострение хронического заболевания:
- в легкой форме – через 2 недели;
- в средне-тяжелой форме – через 1 месяц;
Пациенты, у которых предыдущая вакцинация была более 1 месяца назад или был выдержан интервал между вакцинациями по схеме постановки прививки.
Не рекомендуется! При аллергических реакциях на куриные или перепелиные яйца, аминогликозиды (гентамицин).
Дополнительные исследования и консультации не требуются.
С собой необходимо иметь: прививочный сертификат, направление из детского сада или форму № 063, выданных не более 1 месяца назад, а также документ, удостоверяющий личность ребенка и его законного представителя.
Вакцины
Корь-Паротит (производитель: Россия)
Краснуха (производитель: Россия)
Применение
Место введения: подкожно под лопатку или в область плеча
Вакцинация против кори и паротита: 1 укол
Вакцинация против кори, краснухи и паротита: 2 укола (единовременно)
Схема вакцинации
Первичная вакцинация: в 12 месяцев
Ревакцинация: в 6 лет
Важно! При нарушении графика вакцинации решение о сроках проведения процедуры, а также о совместимости вакцин принимает врач на приеме.
|
Вакцинация против кори и паротита 1 150 |
Записаться ОНЛАЙН ЗАПИСЬ |
|
Вакцинация против кори, краснухи и паротита 1 650 |
Записаться 38-002-38 (круглосуточно) ОНЛАЙН ЗАПИСЬ |
Условия акции
-
Срок действия акции: до 31.
 07.2020.
07.2020.
-
В стоимость включены осмотр педиатра и вакцинация.
-
Другие скидки и акции на данную услугу не распространяются.
-
Количество вакцин ограничено.
Прививка от эпидемического паротита — многопрофильная клиника Чудо-Доктор в Москве
Наличие вакцин уточняйте у администраторов клиники.
Эпидемический паротит (свинка) — вирусное заболевание, которому может быть подвержен как ребенок, так и взрослый. И хотя само заболевание не представляет угрозы для жизни, следует опасаться возможных осложнений. Если Вы хотите обезопасить своего ребенка и себя от этого заболевания, сделайте прививку от паротита.
О заболевании
Возбудитель заболевания — РНК-содержащий вирус, передается воздушно-капельным путем. Заразиться может любой человек в возрасте от года до 40 лет, который ранее не болевший и не проходивший вакцинацию.
Заразиться может любой человек в возрасте от года до 40 лет, который ранее не болевший и не проходивший вакцинацию.
Паротит губительно влияет на ткани железистой структуры, что зачастую это отражается на околоушных, подчелюстных и слюнных железах. Развитие инфекции практически во всех случаях протекает остро, могут развиться осложнения, которые влияют на качество жизни в будущем:
- воспаление поджелудочной железы;
- глухота;
- поражение мозговых оболочек и вещества мозга, менингоэнцефалит, энцефалит;
- орхит;
- девочек возможно воспаление придатков.
На сегодняшний день специфическое лечение не разработано. Защититься от данного инфекционного заболевания можно только одним способом – введением вакцины от паротита.
Особенности и сроки вакцинации
В соответствии с календарем прививок, первую прививку от паротита детям делают в один год. Для приобретения стойкого иммунитета требуется ревакцинация.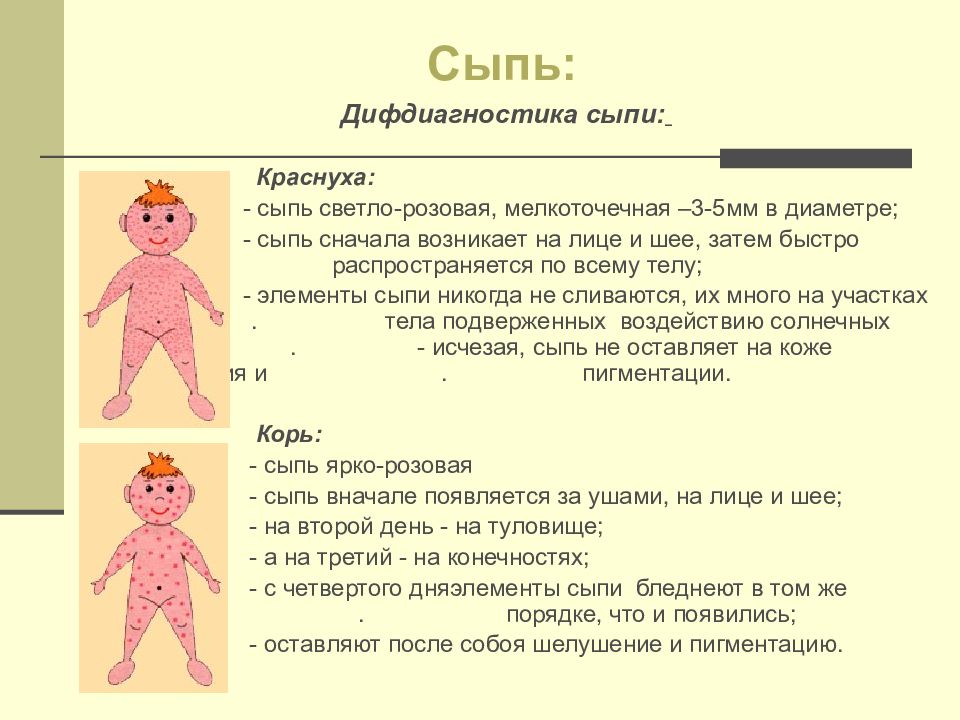 При несоблюдении сроков иммунизации, педиатры клиники «Чудо Доктор»» составляют индивидуальный прививочный график.
При несоблюдении сроков иммунизации, педиатры клиники «Чудо Доктор»» составляют индивидуальный прививочный график.
Взрослые, не болевшие паротитом, могут сделать прививку от свинки с последующей ревакцинацией. При контакте с инфицированным, проводится срочная иммунизация в течение 72ч.
Виды вакцин
Обычно, вакцина против свинки включена в комплексные препараты, содержащие анатоксины других инфекционных заболеваний (краснуха, корь). Но может применяться и моновакцина российского производства.
- живая паротитная культуральная вакцина (ЖВП) вводится подкожно, а повторная иммунизация проводится минимум через 1 год;
- паротитно-коревая культуральная живая вакцина Данную прививку делают в детском возрасте 12 месяцев и в 6 лет;
- MMR II (США) — живая трехвалентная вакцина, живые аттенуированные вирусы паротита, краснухи и кори.
Специалисты рекомендуют применять комплексные препараты, так как совпадают сроки вакцинации против паротита, кори и краснухи .
Подготовка к прививке
Перед иммунизацией педиатр проводит осмотр целью уточнения состояния здоровья и отсутствия противопоказаний. За несколько дней перед вакцинацией следует исключить перегревания и переохлаждения, отменить введение непривычных продуктов в рацион ребенка, ограничить посещение мест с высокой концентрацией людей во избежание заражения инфекциями.
Преимуществами обращения в клинику «Чудо Доктор»» для вакцинации от паротита являются:
- использование современных эффективных вакцинальных препаратов российских производителей;
- предвакцинальный осмотр проводится высококвалифицированными педиатрами;
- предлагается составление индивидуального графика прививок для тех, кто нарушил план вакцинации;
- вакцинопрепараты хранятся в соответствии с установленными нормами;
- вакцинация проводится специально обученными процедурными медсестрами.
Вакцинирование от краснухи связали с меньшей вероятностью тяжелой формы COVID-19 — Наука
ТАСС, 20 ноября. Ученые выяснили, что люди, получившие вакцину от кори, краснухи и паротита, страдают от тяжелых форм COVID-19 значительно реже, чем непривитые пациенты. Статью с результатами их работы опубликовал научный журнал mBio.
Ученые выяснили, что люди, получившие вакцину от кори, краснухи и паротита, страдают от тяжелых форм COVID-19 значительно реже, чем непривитые пациенты. Статью с результатами их работы опубликовал научный журнал mBio.
На эту тему
«Мы провели первое иммунологическое исследование, посвященное изучению статистических связей между прививкой от кори, краснухи и паротита и симптомами COVID-19. Мы раскрыли обратную зависимость между уровнем антител к вирусу паротита и остротой проявлений COVID-19. Она говорит о том, что связь между ними действительно существует и ее нужно изучать», – рассказал один из авторов работы, профессор Университета Джорджии (США) Дэвид Хёрли.
После начала пандемии коронавирусной инфекции биологи и медики всех стран мира приступили не только к разработке вакцины от SARS-CoV-2, но и к изучению действия уже существующих прививок от других болезней на COVID-19. Некоторое время ученые возлагали надежды на то, что вакцина БЦЖ, защищающая человека от туберкулеза, может снижать вероятность заражения или развития тяжелых последствий от коронавирусной инфекции, однако эти надежды не оправдались.
Аналогичные опыты Хёрли и его коллеги проводят с июня этого года, используя комбинированную вакцину от кори, краснухи и паротита (MMR). В этих наблюдениях участвовало 80 добровольцев, недавно получивших подобную прививку и впоследствии заразившихся коронавирусом.
Дополнительная защита от COVID-19
Это дало ученым возможность оценить то, насколько эффективно прививка MMR защищает человека от последствий проникновения SARS-CoV-2 в его организм. Для этого ученые собрали образцы крови всех больных и сопоставили тяжесть их симптомов с концентрацией антител к вирусу паротита.
На эту тему
Оказалось, что вакцина от кори, краснухи и паротита действительно обладала некими защитными эффектами и против коронавируса. Это выражалось в том, что чем больше антител к вирусу паротита присутствовало в организме носителей COVID-19, тем меньше проявлялись симптомы болезни.
В частности, все добровольцы, в чьем организме уровень антител достигал отметки в 130-300 условных единиц, не проявляли характерных симптомов коронавирусной инфекции или страдали от очень легких ее форм. С другой стороны, те больные, на которых прививка MMR почти не подействовала, часто заполучали пневмонию, высокую температуру и другие тяжелые последствия развития COVID-19 и нередко попадали в реанимацию, причем вероятность этого была тем выше, чем меньше антител присутствовало в их крови.
С другой стороны, те больные, на которых прививка MMR почти не подействовала, часто заполучали пневмонию, высокую температуру и другие тяжелые последствия развития COVID-19 и нередко попадали в реанимацию, причем вероятность этого была тем выше, чем меньше антител присутствовало в их крови.
«Открытая нами закономерность может объяснять то, почему дети и подростки крайне редко страдают от тяжелых форм COVID-19. Сегодня почти все дети в США и других развитых странах получают первую подобную прививку на 12-15-м месяце жизни, а вторую — в 4-6 лет», – подытожил один из соавторов работы из Организации по защите окружающего мира (США) Джеффри Голд.
Приорикс
Приорикс
Вакцина против кори, паротита и краснухи живая культуральная для профилактики кори, краснухи и паротита. Производитель (ГлаксоСмитКляйн Байолоджикалз с.а. Бельгия)
Эпидемический паротит — или, как называют его в обиходе свинка – острое инфекционное вирусное заболевание с преимущественным негнойным поражением железистых органов (слюнные железы, поджелудочная железа, яички и яичники) и/или центральной нервной системы (ЦНС), вызванное парамиксовирусом. Источник передачи инфекции – больной человек. Заражение происходит воздушно-капельным путём. Заболеванию свинкой в значительной мере подвержены дети в возрасте от трех до пятнадцати лет. Максимальное число заболевших приходится на возраст 5-9 лет. Чаще эпидемическим паротитом заболевают мальчики — примерно в полтора раза чаще, чем девочки. Однако заболеть свинкой могут и взрослые в возрасте до 40 лет, в этом случае, как правило, течение паротита более тяжелое (чем в детском возрасте). Основной симптом — это болезненное опухание слюнных желёз, из-за чего лицо больного (особенно щёки) становится отёкшим. Чаще всего воспаляются околоушные слюнные железы. Больному трудно жевать. Можно отметить, что такие боли остаются на протяжении 3–4 дней, а спустя неделю постепенно проходят. Опасны осложнения эпидемического паротита: энцефалиты, отёк головного мозга с летальным исходом, бесплодие – как у мужчин, так и у женщин, односторонняя потеря слуха без восстановления, панкреатит (воспаление поджелудочной железы).
Источник передачи инфекции – больной человек. Заражение происходит воздушно-капельным путём. Заболеванию свинкой в значительной мере подвержены дети в возрасте от трех до пятнадцати лет. Максимальное число заболевших приходится на возраст 5-9 лет. Чаще эпидемическим паротитом заболевают мальчики — примерно в полтора раза чаще, чем девочки. Однако заболеть свинкой могут и взрослые в возрасте до 40 лет, в этом случае, как правило, течение паротита более тяжелое (чем в детском возрасте). Основной симптом — это болезненное опухание слюнных желёз, из-за чего лицо больного (особенно щёки) становится отёкшим. Чаще всего воспаляются околоушные слюнные железы. Больному трудно жевать. Можно отметить, что такие боли остаются на протяжении 3–4 дней, а спустя неделю постепенно проходят. Опасны осложнения эпидемического паротита: энцефалиты, отёк головного мозга с летальным исходом, бесплодие – как у мужчин, так и у женщин, односторонняя потеря слуха без восстановления, панкреатит (воспаление поджелудочной железы).
Заболеваемость эпидемическим паротитом за последние пять лет неуклонно снижалась, что явилось следствием высокого уровня охвата детей вакцинацией и особенно ревакцинацией с 72% в 1999 году до 96,5% в 2006 году. По состоянию на 01.01.2014 в нашей стране заболеваемость составила 0,2 на 100 тыс. человек. В соответствии с Национальным календарем профилактических прививок вакцинацию проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью и эпидемическим паротитом.
Корь — является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %). Корь — одна из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной вакцины, почему в довакцинальную эру корь называли «детской чумой». Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью, – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость. Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В 30% случаев корь приводит к осложнениям: слепота, энцефалит (воспалительные изменения вследствие коревой инфекции приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию (обезвоживание), отит, первичная коревая, вторичная бактериальная пневмония. В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75%. В соответствии с Национальным календарем профилактических прививок вакцинацию проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью и эпидемическим паротитом.
Краснуха — это заразная и, как правило, протекающая в легкой форме инфекция. У детей болезнь протекает, как правило, легко, но у беременных женщин она может приводить к серьезным последствиям, вызывая гибель плода или врожденные пороки развития, известные как синдром врожденной краснухи (СВК), иначе называемый как синдром (триада) Грегга, включающий в себя поражения сердечно-сосудистой системы, глаз и слухового аппарата. Краснуха чаще всего поражает детей и молодых людей, но могут заболеть и взрослые. Если инфицирование женщины вирусом краснухи происходит в начале ее беременности, вероятность того, что она передаст вирус плоду, составляет 90%. У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, незначительно повышенную температуру (<390C), рвоту и легкий конъюнктивит. Сыпь, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Увеличенные лимфатические узлы за ушами, на затылке и на шее являются наиболее характерным клиническим признаком.
Дети с синдромом врожденной краснухи могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. Кроме всего прочего болезнь может вызвать осложнения, в виде поражения мелких суставов рук, а в особо тяжелых случаях — поражение головного мозга (энцефалит). В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению. При выявлении краснухи всегда осуществляется искусственное прерывание беременности.
ЭФФЕКТИВНОСТЬ ВАКЦИНАЦИИ
Вакцина против краснухи на основе живого аттенуированного штамма используется на протяжении более чем 40 лет. Единственная доза обеспечивает более 95% длительного иммунитета. В довакцинальный период до 4 детей на 1000 случаев появлялись на свет с синдромом врождённой краснухи (СВК). Благодаря крупномасштабной вакцинации против краснухи, проведенной на протяжении последнего десятилетия, краснуха и СВК во многих развитых и в некоторых развивающихся странах практически ликвидированы. Согласно национальному календарю прививок и рекомендациям Всемирной организации здравоохранения, детей прививают от краснухи в возрасте 1 года. В 6 лет показана ревакцинация. К концу 2013 года вакцина против краснухи была введена на общенациональном уровне в 137 странах.
Побочные действия
У большинства привитых вакцинальный процесс протекает бессимптомно. После введения вакцины могут наблюдаться следующие побочные реакции различной степени выраженности: кратковременное незначительное повышение температуры тела, катаральные явления со стороны носоглотки (легкая гиперемия зева, ринит), покашливание, конъюнктивит, кореподобная сыпь, продолжающиеся 1–3 суток, в первые 48 ч после прививки местные реакции, выражающиеся в гиперемии кожи и слабо выраженном отеке в месте введения вакцины, которые проходят без лечения, кратковременное незначительное увеличение околоушных слюнных желез продолжающееся 2–3 суток, беспокойство, вялость, нарушение сна.
При повышении температуры ребенку необходимо дать жаропонижающий препарат в возрастной дозе (Ибуклин, Нурофен), при появлении местной реакции – использовать противоэкссудативную (противоотечную) мазь (Троксевазин, Траумель). Детям со склонностью к аллергическим реакциям рекомендован прием антигистаминных препаратов.
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 минут.
Более подробную информацию по вакцине можно получить по ссылке:
http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=e1a8f7c8-9b1c-4245-9c20-9fe8e54ba1ad&t=
Поделиться:
Что ожидать от индийской вакцины от кори, паротита и краснухи?
В отношении состава и технологии производства принципиальных отличий между индийской и европейскими вакцинами нет. Единственное исключение – отсутствие желатина в вакцине Prioriх(R). В целом, индийская вакцина доступнее для развивающихся стран и является проверенной на миллионах детей качественной альтернативой западных аналогов.
Что делать, если у ребенка аллергия на желатин?
Желатин в составе вакцин является причиной для беспокойства некоторых родителей. Желатин – это вещество, получаемое из коллагена животных, таких как куры, крупный рогатый скот, свиньи и рыба. Коллаген содержится в сухожилиях, связках, костях и хрящах. Желатин используется в вакцинах в качестве стабилизатора для обеспечения длительного хранения. Но нужно отметить, что пищевой желатин и желатин, который используется для производства вакцин – совершенно разные вещи. В фармпроизводстве используется желатин с высокой степенью очистки и, по сути, он расщепляется на очень маленькие молекулы, называемые пептидами. Все формы желатина для использования в лекарствах производятся с соблюдением строгих стандартов безопасности.
Почему так сложно поменять тип стабилизатора или источник желатина?
Для разработки вакцины требуются многие годы лабораторных испытаний, чтобы гарантировать ее безопасность и эффективность. После того, как производитель выбрал стабилизатор для вакцины, любое его изменение может потребовать повторных клинических исследований. Из-за этого разработка новой безопасной и эффективной вакцины с другим стабилизатором может занять несколько лет.
Из повсеместно используемых вакцин против КПК, желатин содержится в вакцине MMR VaxPro® компании Merck, а также в той, что применяется в Казахстане – производства Serum Institute of India.
Если человек предпочитает избежать какого-либо, пусть даже минимального наличия свиного продукта, а также при наличии гиперчувствительности к желатину, можно использовать вакцину Prioriх(R), в которой желатин не используется.
Почему при изготовлении вакцины используются клетки абортированного эмбриона?
Ослабленные штаммы для вакцины КПК были выведены путем выращивания в клетках человека и животных. К примеру, штаммы вируса паротита, используемые в вакцинах, были выращены на куриных эмбрионах. Поэтому им лучше всего подходит культура куриных клеток соединительной ткани (или фибробластов). А штаммы вирусов кори и краснухи из индийской вакцины выращиваются на фибробластах человека. Клетки служат средой для размножения вируса. Ослабленные вирусы выделяются из клеточной культуры и добавляются в вакцину.
Что такое клеточная культура? Это выращивание клеток определенного типа при максимально комфортных для размножения, стерильных, стандартных условиях. Для поддержания таких условий нам необходимы культуральные среды, которые содержат стерильную (отфильтрованную) смесь питательных веществ (глюкозы, витаминов, аминокислот и т.д.). В составе всех вакцин КПК есть антибиотик сульфат неомицина в остаточных количествах (примерно 25 мкг на дозу). Антибиотик добавляется в клеточную среду, чтобы поддерживать ее стерильность. Следует заметить, что людям с аллергией на неомицин вакцина КПК противопоказана. Однако, такое мизерное количество неомицина вы можете получить, съев две порции телятины или выпив литр молока. Такие малые дозы не оказывают никакого терапевтического действия и тем более не токсичны.
Что касается абортированного материала, то дело в том, что для любой клеточной линии нужен донор. Важное преимущество клеток, выделенных из эмбрионов, – их способность делиться. Сделать жизнеспособную клеточную линию из клеток взрослого намного сложнее по двум причинам: они хуже делятся (то есть после определенного количества делений будет достигнут лимит и нужно будет создавать новую линию клеток) и они могут быть с большей вероятностью заражены вирусами, то есть получить стерильную культуру намного сложнее. Ослабленный вирус краснухи – один из компонентов КПК, был выведен на клеточной линии WI-38 (от названия института Wistar). Клетки для этой линии были взяты из фибробластов легких абортированного эмбриона возрастом 12 недель. Из-за непонимания этой темы вокруг абортированного материала возникают всё новые мифы. Нет, производителям не нужны новые аборты для получения материала. Клеточная линия была получена в 1964 году в Швеции, и её используют во всем мире до сих пор. Нет, родителей не заставляли сделать аборт, чтобы получить ценный материал. Этот эмбрион был выбран для получения культуры клеток, так как это был здоровый, нормально развивающийся плод здоровых родителей без каких-либо онкологических или наследственных заболеваний. Создать условия для выращивания ослабленных вирусов довольно сложно. Именно благодаря этой клеточной линии удалось получить оптимальные условия для вируса краснухи.
Не лучше ли ставить моновакцины от каждого из заболеваний (кори, краснухи и паротита)?
Нет, и этому есть несколько причин. Первая и главная – организм ребенка может ответить на 10 000 антигенов (частиц возбудителей болезней, которые помогают выработать антитела в организме – прим. V) одновременно. Обычная простуда – это встреча примерно с десятью антигенами, а ангина – уже 50! Для сравнения, вакцина КПК знакомит нашу иммунную систему с 24 антигенами трех вирусов. Так что ни о какой перегрузке иммунной системы не может быть и речи. Важно отметить, что общее количество антигенов сейчас намного ниже, чем, скажем, 30 лет назад, так как у нас в календаре используется всё больше очищенных вакцин.
Небольшое количество антигенов в КПК позволяет делать её со многими другими вакцинами (АКДС, Пентаксим, Гексаксим – прим. V) в один день без риска осложнения и снижения эффективности.
Вторая причина – это меньшее количество инъекций, а значит и меньший уровень стресса у ребенка и родителей. Третья – снижение числа посещений больницы, а значит и вероятности местных реакций на прививку.
Может ли вакцина ККП стать причиной или триггером аутизма у ребенка?
Очень сложно переоценить вред, который нанес английский хирург Эндрю Уэйкфилд своей статьей “Гиперплазия подвздошных лимфоузлов, неспецифический язвенный колит и всеобъемлющее нарушение развития у детей” в известном медицинском журнале The Lancet в 1998 году. Вспышки кори по всему миру, растущее количество бесплодных браков и количество врожденных патологий у младенцев можно вполне связать с количеством отказов от прививки КПК. Но мы не будем скатываться до уровня мифов и домыслов, а просто еще раз напомним о статистической выборке.
В исследовании Эндрю Уэйкфилда участвовало 12 детей. Результаты его исследования пытались подтвердить двенадцать независимых групп исследователей в разных странах. Они изучили сотни тысяч детей, привитых и не привитых от кори, краснухи и паротита. Риск аутизма в обеих группах оказался одинаковым.
Зато спустя некоторое время журналист Брайан Дир из лондонской газеты Sunday Times обнаружил, что родители нескольких детей, описанных в статье Уэйкфилда, судились с фармацевтическими компаниями, заявляя, что аутизм у их детей вызван вакциной против кори, краснухи и паротита. Кроме того, Дир узнал, что Ричард Барр, адвокат по делам о причинении вреда здоровью, представлявший в суде этих детей, заплатил Уэйкфилду за статью 440 000 фунтов стерлингов (около 800 000 долларов), в сущности, “отмывая” исковые требования через медицинский журнал. Когда соавторы Уэйкфилда узнали об этих деньгах, 10 из 13 официально отказались от авторства, чтобы не иметь никакого отношения к гипотезе о связи прививки против кори, краснухи и паротита с аутизмом.
Прививка против кори, краснухи, паротита у детей
По данным ВОЗ, ежегодно прививки спасают жизни миллионов детей во всем мире. Вакцинация продолжает оставаться обязательной для всех, кто хочет вырастить своего ребенка здоровым.
Одна из необходимых прививок, которые показаны практическим всем детям – это прививка против краснухи, кори и паротита, которые могут привести к развитию опасных осложнений. Заражение этими инфекциями происходит воздушно-капельным путем.
В Международном медицинском центре ОН КЛИНИК для прививки против краснухи, кори и паротита применяется комплексная вакцина MMR производства США, которая защищает сразу от трех инфекций. Буквы в названии вакцины обозначают М (measles) – корь, М (mumps) – паротит («свинка») и R (rubella) – краснуха. Вакцину MMR можно вводить в том числе и тем, кто страдает пищевой аллергией. Также существуют отдельные вакцины против инфекций. Но в большинстве случае в педиатрии, особенно при лечении маленьких детей, удобнее вакцинироваться одним препаратом сразу от трех инфекций.
Трехвалентная прививка от краснухи, кори и паротита может вводиться детям с возраста 1 года, а взрослым – в любой момент времени при условии отсутствия противопоказаний. При развитии эпидемии или вспышки какой-либо из этих трех инфекций прививку можно применять в качестве экстренного профилактического средства для локализации очага и предотвращения дальнейшего распространения заболевания.
Схема вакцинации
В рамках Национального календаря комбинированная вакцинация против кори, паротита, и краснухи проводится в 12 месяцев, ревакцинация – в 6 лет. При необходимости ревакцинация возможна и раньше. В каждом случае вопрос по ревакцинации решает врач. Педиатры Он Клиник бейби помогут индивидуально решить вопрос о вакцинации в оптимальное и необходимое Вашему малышу время.
Также проводится экстренная вакцинация. Например, введение вакцины MMR в течение первых 72 часов после контакта с носителем вируса кори может защитить от этой инфекции.
Что входит в состав вакцины MMR?
Вакцина MMR представляет собой смесь ослабленных (аттенуированных) вирусов краснухи, кори и паротита.
Подготовка к прививке против краснухи, кори и паротита
Каждая программа вакцинации в ОН КЛИНИК создается индивидуально и включает несколько этапов:
- Предварительное обследование: педиатр проводит осмотр ребенка, при необходимости назначает лабораторные исследования крови и мочи, в ряде случаев – дополнительное обследование организма.
- Вакцинация вакциной MMR. Препарат вводят под кожу или внутримышечно.
- Лечебное наблюдение: после прививки ребенок находится под контролем педиатра амбулаторно.
Противопоказания к прививке против краснухи, кори и паротита
Перед вакцинацией ребенок должен быть здоров, без признаков заболеваний в острой форме. При этом если сохраняются остаточные явления ОРВИ (кашель, насморк) – это не является противопоказанием для прививки.
Среди противопоказаний, при наличии которых врачи рекомендуют отказаться от вакцинации:
- острые фазы заболеваний, остаточные явления после ОРВИ;
- негативная реакция на предыдущую прививку и наличие осложнений после нее;
- новообразования (опухоли) любой природы и локализации;
- ослабление иммунной защиты после операций или интенсивной терапии.
Побочные реакции и осложнения
Ввиду «слабости» вируса в препарате реакция на него обычно опаздывает, поэтому ее так и называют – отсроченной. Возможные реакции могут отмечаться в течение 21 дня, чаще всего – на 10-14-й день после прививки.
У ребенка могут отсутствовать какие-либо реакции или отмечаться одна или несколько из перечисленных реакций:
- повышение температуры тела;
- сыпь на коже;
- увеличение лимфоузлов;
- покраснение, припухлость и болезненность в месте инъекции;
- набухание слюнных желез.
Все эти побочные реакции обычно проходят в течение нескольких дней без вмешательства врача.
Опасность отказа от прививки
Прививки – необходимая часть социализации каждого человека, ведь без их наличия ребенка сложнее устроить в детский сад или школу. Дети, чьи родители отказываются от вакцинации без объективных на то причин, рискуют заразиться инфекциями, которые препятствуют нормальному развитию детского организма.
Корь
Опасна не столько сама корь, сколько осложнения от нее. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией – удушьем.
Для маленьких детей опасно также обезвоживание – корь иногда сопровождается рвотой и диареей. Также может развиться пневмония, связанная с вторичной инфекцией, что особенно часто происходит у детей раннего возраста.
Стоматит, отит, блефарит, кератит, язвы роговицы – все эти заболевания тоже могут развиться в виде осложнений кори. Во многих случаях ребенку, заболевшему корью, необходима срочная госпитализация.
Корь очень опасна – она может способствовать развитию менингитов и менингоэнцефалитов, угрожающих жизни, а также полиневритов у детей и взрослых. Редкое, но довольно опасное осложнение – коревой энцефалит. Осложнения могут развиться уже на ранних сроках заболевания, значительно утяжеляя его течение. Очень важно своевременно выявлять осложнения, но в ранние сроки это бывает затруднительным по причине маскировки выраженными проявлениями основного заболевания.
На сегодняшний день от кори не существует специфического лечения, а противовирусная терапия чаще всего не дает эффекта. Уберечь от заражения корью может только прививка. Даже если ребенок заболеет после прививки, то заболевание будет протекать в легкой форме и без осложнений.
Краснуха
Среди осложнений краснухи – вторичные пневмонии, ангины, отиты у детей. Также возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция оказывает неблагоприятно влияние на плод, начиная от врожденных пороков развития до внутриутробной смерти.
Паротит
Эпидемический паротит («свинка») может привести к таким осложнениям, как серозный менингит (иногда – менингоэнцефалит), эпидидимит, оофорит, острый панкреатит и орхит, что нередко становится причиной бесплодия в будущем.
Заботьтесь о здоровье своих детей, не забывайте о вакцинации и вовремя делайте прививки! Только внимательность родителей может уберечь ребенка от инфекций!
Видео с участием врачей
Головкина И.Н., врач педиатр ОН КЛИНИК. Симптомы кори! Поможет ли прививка от кори?
Доверяйте Ваше здоровье профессионалам! ОН КЛИНИК
паротит у взрослых | Johns Hopkins Medicine
Что такое свинка?
Свинка — болезнь, вызываемая вирусом. Обычно это бывает в детстве. Свинка легко распространяется воздушно-капельным путем из верхних дыхательных путей. Обычно болезнь проявляется через 2–3 недели. С момента появления вакцины против эпидемического паротита случаи паротита в США стали редкостью.
Каковы симптомы паротита?
У многих детей симптомы отсутствуют или проявляются в очень легкой форме. Ниже приведены наиболее частые симптомы паротита, которые могут наблюдаться как у взрослых, так и у детей:
Дискомфорт в слюнных железах (в передней части шеи) или околоушных железах (непосредственно перед ушами).Любая из этих желез может стать опухшей и болезненной.
Затруднения при жевании
Боль и болезненность яичек
Лихорадка
Головная боль
Мышечные боли
Усталость
Потеря аппетита
Симптомы паротита могут выглядеть как другие заболевания или проблемы со здоровьем.Всегда консультируйтесь со своим врачом для постановки диагноза.
Какие осложнения обычно связаны с эпидемическим паротитом?
Осложнения эпидемического паротита чаще возникают у взрослых, чем у детей, и могут включать:
Менингит или энцефалит. Воспаление оболочки головного и спинного мозга или воспаление головного мозга.
Орхит. Воспаление одного или обоих яичек.
Мастит. Воспаление тканей груди.
Паротит. Воспаление одной или обеих околоушных желез.
Оофорит. Воспаление одного или обоих яичников.
Панкреатит. Воспаление поджелудочной железы.
Глухота
Как диагностируется свинка?
В дополнение к полной истории болезни и медицинскому осмотру ваш лечащий врач может также взять слюну и / или посев мочи для подтверждения диагноза.
Что такое лечение паротита?
Лечение обычно ограничивается обезболивающими и приемом большого количества жидкости. Иногда в первые дни необходим постельный режим. Согласно CDC, взрослые должны оставаться дома и не ходить на работу в течение 5 дней после того, как железы начнут набухать. Дети не должны ходить в школу, пока симптомы не уменьшатся. И взрослые, и дети с симптомами паротита должны уменьшить контакты с другими людьми, живущими в их домах. Хорошие основные правила гигиены, такие как тщательное мытье рук, прикрытие рта при чихании или кашле и регулярная чистка поверхностей, к которым часто прикасаются, также важны для борьбы с болезнями.
Как можно предотвратить эпидемический паротит?
Корь, эпидемический паротит и краснуха (MMR) — это детская комбинированная вакцина против эпидемического паротита, кори и краснухи. MMR обеспечивает иммунитет для большинства людей. Люди, переболевшие паротитом, имеют пожизненный иммунитет.
Обычно первая доза вакцины MMR вводится в возрасте от 12 до 15 месяцев, а вторая доза — в возрасте от 4 до 6 лет. Однако, если с момента введения первой дозы прошло 28 дней, вторая доза может быть введена до достижения 4-летнего возраста.
Вакцина против эпидемического паротита — обзор
7 Вакцины против кори и эпидемического паротита
Вакцины против кори и паротита, которые чаще всего вводятся в виде вакцины против кори, паротита и краснухи (MMR), с ветряной оспой или без нее, обычно не считаются вакцинами против ЦНС инфекции, потому что наиболее частые проявления болезни находятся за пределами ЦНС, и было продемонстрировано их влияние на эти заболевания. 111 Однако недавние лонгитюдные исследования, проведенные в Соединенном Королевстве, подчеркнули важность этих вакцин в сокращении менингита и энцефалита, и их уместно рассматривать как вакцины против нейропатогенов.
Корь является эндемическим заболеванием во всем мире и при отсутствии вакцинации встречается повсеместно. Противокоревые вакцины оказали огромное влияние на заболеваемость, особенно в странах с ограниченными ресурсами, где бремя болезней велико, а результаты плохие. Смертность от кори снизилась во всем мире на 78%, с примерно 733 000 в 2000 г. до 164 000 в 2008 г. из-за иммунизации. 112 Корь чаще всего распознается как лихорадочная вирусная экзантема, и неврологические проявления встречаются редко.Частота острого инфекционного / постинфекционного энцефалита составляет 1 на 1000–2000 случаев, при этом менее распространенное позднее осложнение подострого склерозирующего панэнцефалита встречается в 1 случае на 100 000 случаев. Это неизменно фатальное проявление происходит через несколько лет после заражения корью, и дети, инфицированные в первые 2 года жизни, подвергаются более высокому риску. 112
До введения вакцины против эпидемического паротита, эпидемический паротит чаще всего регистрировался среди детей школьного возраста, вызывая паротит почти во всех случаях, клинический менингит — до 17% и клинический энцефалит — до 2%. 113 В целом, поражение ЦНС встречается в 62% случаев. 114–120 Широкий диапазон частот объясняется тем, что спектр поражения ЦНС варьируется от бессимптомного плеоцитоза спинномозговой жидкости до явного менингоэнцефалита. Если люмбальные проколы выполняются регулярно, более 50% инфекций могут показать признаки менингита. 115,119–121 Паротитный энцефалит является более серьезным осложнением, чем паротитный менингит, и встречается реже. 118,122,123 До использования вакцины против эпидемического паротита, эпидемический паротит был ведущей причиной вирусного энцефалита в Соединенных Штатах, составляя примерно одну треть всех случаев, и был причиной большинства смертей от энцефалита. 124,125 Другие серьезные проявления эпидемического паротита со стороны ЦНС включают мозжечковую атаксию, поперечный миелит, полиомиелитоподобное заболевание и гидроцефалию. 126–133
В Соединенном Королевстве частота госпитализаций детей с паротитным менингитом с 1979 по 1985 год составляла 0,6–2,1 на 100 000 в год. После введения вакцины MMR в 1988 году количество госпитализаций по поводу менингита, связанного с эпидемическим паротитом, практически исчезло с 1990 года. Следует отметить, что небольшой пик госпитализаций пришелся на 2005 год (0.05 на 100000 в год). Это соответствовало зарегистрированной в то время вспышке эпидемического паротита в Англии. Частично это было вызвано наличием в популяции неиммунизированной когорты и неполным охватом иммунизацией, что демонстрирует важность поддержания высокого охвата вакциной двумя дозами даже при низкой распространенности фонового заболевания. 134 В том же анализе в период 1995–2011 гг. Был зарегистрирован только один случай кори, менингита, без каких-либо конкретных данных до 1995 г. из-за отсутствия конкретного кода МКБ.
До введения однократной вакцины MMR в Соединенном Королевстве в 1988 г. частота госпитализаций по поводу кори энцефалита составляла 0,32 на 100 000 в год. С 1990 по 1995 год показатель приема снизился на 88% до 0,04 на 100 000 в год. После введения двухдозовой схемы КПК частота госпитализаций против кори (в 1997–2011 гг.) Составила 0,01 на 100 000 в год, что соответствует снижению на 97% по сравнению с показателями КПК до введения однократной дозы и на 78% при сравнении. с показателями MMR после однократного приема.Количество госпитализаций по поводу паротитного энцефалита упало с высокого уровня до вакцинации MMR, составлявшего 0,91 на 100 000 в 1983 г., до минимального значения MMR после однократного приема, составлявшего 0,01 на 100 000 в 1991 г. Частота госпитализаций по поводу эпидемического паротита в разные периоды вакцинации различалась: 0,60 на 100 000 в год 1979–85 гг., 0,02 в 1990–95 гг. (После однократной дозы) и 0,01 в 1997–2011 гг. (Схема вакцины MMR после введения двух доз). По сравнению с периодом введения однократной вакцины MMR эти цифры соответствуют уменьшению количества госпитализаций на 97% после введения однократной вакцины MMR и 98% -ному снижению после использования двухдозовой вакцины MMR.В дополнение к этому продемонстрированному специфическому эффекту на эпидемический паротит и коревой энцефалит, в том же исследовании также сообщалось о сокращении случаев энцефалита без известной причины в период после вакцинации MMR по сравнению с периодом до введения вакцины MMR, и вполне вероятно, что многие из этих случаев были, следовательно, также из-за кори или эпидемического паротита. Об аналогичных эффектах КПК при кори и паротитном энцефалите сообщалось в небольших исследованиях, проведенных в Финляндии и Чешской Республике. 122,135 Из этого исследования также ясно, что вакцина против кори, используемая с низким уровнем охвата (<60%), была недостаточной для полного прекращения передачи инфекции. 136 После введения однократной вакцины MMR в 1988 году и увеличения охвата вакциной до> 90%, 136 , возможно, из-за повышения осведомленности общественности, произошло устойчивое снижение заболеваемости корью. Кроме того, в 1994 г. увеличилось количество госпитализаций против кори, и хотя количество лабораторных уведомлений было больше всего среди детей старше 10 лет, 137 138 госпитализаций по поводу энцефалита были самыми высокими среди детей в возрасте 1–4 лет, что, возможно, отражает повышенную восприимчивость к заболеванию. у детей младшего возраста до таких осложнений, как проявления со стороны ЦНС. 139
Современные вакцины против кори и эпидемического паротита остаются высокоэффективными и способны воздействовать на все вирусные штаммы, в отличие от вакцин против бактериальных патогенов, описанных выше. Корь остается целью ликвидации для Всемирной организации здравоохранения (ВОЗ), а цель — ликвидировать корь (и краснуху) по крайней мере в пяти регионах ВОЗ к 2020 году. 140 Как показывают исследования Соединенного Королевства, самая большая проблема остается в поддержание высокого уровня охвата этими вакцинами для обеспечения постоянной защиты населения.Всякий раз, когда охват вакцинацией снижается, возникают эпидемии кори и паротита, что подчеркивает хрупкость нынешнего баланса между людьми и этими вирусами. Важность этих и других вакцин необходимо регулярно и часто подчеркивать среди населения и медицинских работников, особенно в эпоху, когда болезни, которые они предотвращают, относительно редки, а обеспокоенность СМИ по поводу безопасности вакцин является обычным явлением.
Корь и ваш ребенок
Что такое корь?
Корь — это вирус, который обитает в слизистой носа и горла инфицированного человека.Он легко передается другим людям, когда инфицированный человек кашляет, чихает или разговаривает. Недавно в США произошли вспышки кори. Вспышка кори — это когда корь распространяется среди трех или более человек, которые находились в одном месте примерно в одно и то же время.
Центр по контролю и профилактике заболеваний (также называемый CDC) сообщает, что в этом году в Соединенных Штатах было зарегистрировано больше случаев кори, чем за последние 25 лет. Корь была распространенным детским заболеванием в этой стране до того, как большинство детей начали получать вакцину MMR.MMR означает корь, эпидемический паротит и краснуху. Вакцинация защищает от всех трех болезней. Прививки содержат вакцину, которая помогает вашей иммунной системе укреплять защиту (также называемую иммунитетом) от болезней. Это помогает предотвратить распространение болезней на других.
Лучший способ защитить свою семью и других людей от кори — убедиться, что все знают о вакцинации MMR. Вакцинация всех помогает защитить других, в том числе детей, слишком маленьких для вакцинации, и людей с определенными заболеваниями.
Вакцинация MMR работает настолько хорошо, что корь не получила широкого распространения в Соединенных Штатах уже много лет. Большинство людей, недавно переболевших корью, никогда не вакцинировались или заразились за пределами этой страны. Человек, заразившийся в другой стране, может передать корь другим людям в этой стране. Ежегодно в мире регистрируется около 7 миллионов случаев кори.
Где в США происходят вспышки кори?
Вспышки кори происходят в этих местах:
- Округ Рокленд и город Нью-Йорк, Нью-Йорк.Более половины зарегистрированных случаев кори в этом году пришлось на Нью-Йорк.
- Мичиган
- Округ Бьютт, округ Лос-Анджелес и округ Сакраменто, Калифорния
- Грузия
- Мэриленд
- Пенсильвания
- штат Вашингтон
Большинство людей, заболевших корью, не прошли вакцинацию и живут в сплоченных общинах с низким уровнем вакцинации. Некоторые люди заразились корью во время посещения других стран, а затем распространили ее среди других здесь.
Как распространяется корь?
Вирус кори может жить до 2 часов в воздухе, когда инфицированный человек кашляет, чихает или разговаривает. Если дышать этим воздухом, можно заразиться. Или, если вы коснетесь инфицированной поверхности, а затем коснетесь глаз, носа или рта, вы можете заразиться. Корь распространяется так легко, что до 9 из 10 (90 процентов) людей, не имеющих иммунитета и приближающихся к инфицированному, заражаются.
Какие проблемы со здоровьем может вызвать корь?
Корь может вызвать серьезные проблемы со здоровьем у людей любого возраста.Но особенно вредна корь для беременных женщин, людей с ослабленной иммунной системой, младенцев и маленьких детей. У детей младше 5 лет и взрослых старше 20 вероятность осложнений от кори выше, чем у людей других возрастов. Примерно 1 из 4 человек (25 процентов), заболевших корью, нуждается в лечении в больнице.
Корь может вызывать осложнения во время и после беременности, например:
- Преждевременные роды. Это слишком ранние роды, до 37 недель беременности.Недоношенные дети могут иметь серьезные проблемы со здоровьем при рождении и в более позднем возрасте.
- Низкий вес при рождении (также называется LBW). Это когда ребенок рождается с весом менее 5 фунтов 8 унций. Некоторые дети с низкой массой тела при рождении здоровы, но у других есть серьезные проблемы со здоровьем, требующие лечения.
- Материнская смерть (также называемая материнской смертностью). Это когда женщина умирает во время беременности или в течение 42 дней после окончания беременности из-за проблем со здоровьем, связанных с беременностью.
Корь может вызывать следующие проблемы со здоровьем:
- Проблемы с дыханием, такие как бронхит, ларингит или круп. Бронхит — это воспаление (боль, покраснение и припухлость) бронхов, по которым воздух попадает в легкие. Бронхит может вызвать кашель, проблемы с дыханием и хрипы. Ларингит — это воспаление голосового аппарата (также называемого гортани). Ларингит может стать причиной потери голоса. Круп — это воспаление голосовых связок и дыхательного горла. Круп может вызвать затруднение дыхания, лающий кашель и хриплый голос.
- Диарея
- Инфекции уха. Примерно 1 из 10 детей, заболевших корью (10 процентов), страдает инфекцией уха. Эти инфекции могут привести к необратимой потере слуха.
- Энцефалит. Это опухоль мозга. Примерно у 1 из 1000 детей, заболевших корью, развивается энцефалит. Это может привести к судорогам, из-за которых ваше тело быстро и бесконтрольно трясется. Ребенок с энцефалитом может стать глухим, иметь умственные нарушения или нарушения развития.Это проблемы с работой мозга, из-за которых у человека могут возникать проблемы или задержки в физическом развитии, обучении, общении, уходе за собой или отношениях с другими.
- Пневмония. Это легочная инфекция. Это самая частая причина смерти детей раннего возраста от кори. Каждый 20-й ребенок, заболевший корью (5 процентов), заболевает пневмонией. У людей с ослабленной иммунной системой может развиться своего рода пневмония, которая может привести к смерти.
- Подострый склерозирующий панэнцефалит (также называемый SSPE). У некоторых людей, заболевших корью в раннем возрасте, развивается ССНЭ. Это редкое смертельное заболевание, поражающее центральную нервную систему (головной и спинной мозг). SSPE обычно развивается через 7-10 лет после того, как человек заболел корью, даже если человек, кажется, полностью выздоровел от инфекции. Шансы на получение SSPE могут быть выше, если человек заболеет корью до 2 лет.
Как вакцинация против кори, эпидемического паротита и краснухи (MMR) предотвращает распространение болезни?
Вакцинация MMR защищает от трех болезней:
- Корь
- Свинка.Свинка может вызвать жар, головную боль и увеличение лимфатических узлов на лице и шее. Иногда это вызывает более серьезные осложнения, например отек мозга.
- Краснуха (также называемая немецкой корью). Краснуха может вызвать легкие симптомы гриппа и сыпь. Если беременная женщина болеет краснухой, это может вызвать серьезные осложнения, такие как выкидыш, врожденные дефекты у ребенка или смерть ребенка сразу после рождения. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности. Врожденные дефекты — это состояния здоровья, которые присутствуют при рождении.Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.
Доказано, что вакцина MMR безопасна и эффективна. CDC провел много исследований, чтобы убедиться, что графики вакцинации безопасны для детей и взрослых. Ознакомьтесь с нашей таблицей прививок и беременности и нашим графиком вакцинации младенцев и детей младшего возраста, чтобы узнать больше о вакцинации и наилучшем времени для их проведения.
Как можно защитить свою семью от кори?
Лучший способ защитить свою семью от кори и предотвратить распространение кори — это сделать все прививки своевременными. Вот что вы можете сделать:
Перед тем, как вы попытаетесь забеременеть, узнайте у своего врача, сделаны ли вам прививки до последнего времени. Если у вас нет записей о вакцинации, ваш поставщик медицинских услуг может проверить ваш иммунитет с помощью анализа крови.
Если вы не были вакцинированы, вам потребуется хотя бы одна доза (укол) вакцины MMR до беременности.Две дозы вакцины необходимы, если:
- Вы работаете или учитесь в определенных местах, в том числе в медицинских учреждениях (например, в больнице или кабинете врача), в колледже или профессионально-техническом училище.
- Вы путешествуете за пределы США
Даже если вы сделали прививку MMR в детстве, вам может потребоваться ревакцинация (еще одна доза).
Делать вакцинацию MMR во время беременности небезопасно. Поэтому спросите своего поставщика, нужен ли он вам, прежде чем забеременеть. Если вам нужна вакцинация MMR, подождите не менее 4 недель после вакцинации, прежде чем пытаться забеременеть.Если вам нужны две дозы, подождите не менее 4 недель после второй инъекции.
Убедитесь, что вашему ребенку сделаны прививки. Ваш ребенок получил две дозы вакцины MMR. Младенцы обычно получают прививку MMR по адресу:
.- от 12 до 15 месяцев
- от 4 до 6 лет
Если вы планируете путешествовать с ребенком за пределы США, сообщите об этом поставщику услуг вашего ребенка. Вашему ребенку может потребоваться вакцинация перед поездкой:
- Детям в возрасте от 6 до 11 месяцев перед выездом за пределы США требуется одна доза вакцины MMR.С.
- Если вашему ребенку сделана вакцинация MMR до своего первого дня рождения, ему потребуется еще две дозы: одна в возрасте от 12 до 15 месяцев и вторая доза не менее чем через 28 дней.
Если вы живете в районе вспышки, где распространяется корь, поговорите со своим врачом или местным отделом здравоохранения о вакцинации вашей семьи.
- Младенцы в возрасте от 6 до 11 месяцев могут быть вакцинированы.
- Детям в возрасте от 1 до 4 лет может потребоваться вторая доза вакцины MMR.
- Взрослым, получившим одну дозу MMR, может потребоваться вторая доза, по крайней мере, через 28 дней после первой дозы.
Держите больных членов семьи подальше от других людей. Если кто-то из членов вашей семьи заболел корью, держите других членов семьи, которые не были вакцинированы, подальше от этого человека. Любой, кто болен корью, должен оставаться дома и избегать контактов с другими людьми в течение 4 дней до и 4 дней после появления кори.
Каковы признаки и симптомы кори?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете.Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение. Признаки и симптомы кори включают:
- Кашель
- Высокая температура (может подняться до более чем 104 F)
- Сыпь
- Красные, слезящиеся глаза (также называемые конъюнктивитом или розовым глазом)
- Насморк
- Боль в горле
- Белые пятна (также называемые пятнами Коплика) во рту
Корь может длиться несколько недель.Симптомы часто появляются через 7-14 дней после заражения. Маленькие белые пятна могут появиться во рту через 2-3 дня после первых симптомов. Через 3-5 дней после появления первых симптомов появляется сыпь. Обычно он начинается с плоских красных пятен на лице у линии роста волос, которые распространяются на шею, туловище, руки, ноги и ступни. Поверх плоских красных пятен могут появиться небольшие неровности. Когда появляется сыпь, температура поднимается до более чем 104 F.
Человек, инфицированный корью, может передавать вирус другим людям от 4 дней до появления сыпи до 4 дней после появления сыпи.У некоторых людей со слабой иммунной системой, например у людей с лейкемией или ВИЧ, сыпь может не появиться.
Как лечится корь?
От кори не существует лекарства или специального лечения. Чтобы справиться с симптомами кори и помочь вашему ребенку почувствовать себя лучше, попросите его пить много жидкости и много отдыхать. Если вашему ребенку кажется, что жар вызывает дискомфорт, спросите у его врача, можно ли дать ребенку ацетаминофен (Тайленол®) или ибупрофен (Мотрин® или Адвил®).
Дополнительная информация
Центры по контролю и профилактике заболеваний (CDC)
Последняя проверка: май 2019 г.
Информационный бюллетень о паротите
Что такое свинка?
Свинка — болезнь, вызываемая вирусом.Вы можете заразиться паротитом через воздух от кашля или чихания инфицированного человека. Вы также можете получить его при прямом контакте с инфицированной поверхностью. Вирус обычно вызывает тошноту и вызывает опухание слюнной железы между челюстью и ухом. Могут инфицироваться и другие ткани организма.
Какие симптомы?
Симптомы паротита обычно проявляются через 16-18 дней. Но это может занять от 12 до 25 дней после заражения. Симптомы обычно:
- Субфебрильная температура
- Головная боль
- Мышечные боли
- Жесткая шея
- Усталость
- Потеря аппетита
- Припухлость и болезненность одной или нескольких слюнных желез
- У некоторых людей симптомы слабо выражены или отсутствуют.
Каковы осложнения паротита?
Тяжелые осложнения встречаются редко. У небольшого количества людей может быть воспаление головного мозга и тканей, покрывающих головной и спинной мозг (энцефалит / менингит). Или у них может быть воспаление яичек, яичников или груди. Также возможны глухота или самопроизвольный аборт.
Как долго человек с паротитом заразен?
Человек с эпидемическим паротитом может передать его другим от 2 до 3 дней до начала опухоли и до пяти дней после начала опухоли.
Есть ли лечение паротита?
Нет лечения. Ацетаминофен или ибупрофен могут облегчить жар и боль.
Если мой ребенок или другой член семьи заразился эпидемическим паротитом, что мне делать?
Немедленно позвоните в местный отдел здравоохранения, врачу или в клинику для получения совета. Если у вас никогда не было свинки или вы никогда не делали прививку от нее, возможно, вам придется ненадолго остаться дома и не ходить на работу или в школу.
Как лучше всего предотвратить эпидемический паротит?
Мы рекомендуем всем детям пройти вакцинацию против кори, паротита и краснухи (MMR).
- Дети должны получить первую прививку MMR в возрасте от 12 до 15 месяцев (как можно скорее в течение этого периода времени). Вторую дозу можно ввести через месяц после первой. Но обычно это делается в возрасте от 4 до 6 лет.
- Эти люди подвержены высокому риску заражения эпидемическим паротитом: студенты колледжей, медицинские работники, иностранные путешественники или люди, живущие в сообществе со вспышкой эпидемического паротита. Если вы принадлежите к этой группе, вы считаются невосприимчивыми к эпидемическому паротиту, если у вас есть письменное подтверждение двух действительных доз вакцины, содержащей паротит.
- Дети дошкольного возраста или взрослые, не входящие в группу высокого риска, считаются невосприимчивыми к эпидемическому паротиту, если у них есть подтверждение одной действующей дозы вакцины, содержащей паротит.
- Вы также считаются невосприимчивыми к эпидемическому паротиту, если у вас есть письменный отчет об иммунитете или если вы родились до 1957 года.
- Любой, у кого нет доказательств наличия иммунитета против паротита, как определено выше, должен получить по крайней мере одну дозу вакцины MMR. Некоторым группам взрослых рекомендуется две дозы вакцины MMR.Сюда входят медицинские работники, студенты колледжей и иностранные путешественники. Дозы следует вводить с интервалом не менее 28 дней.
Каковы требования к вакцине MMR для посещения школы?
- Для дошкольных учреждений, включая детский сад, детский сад или детский сад: одна доза вакцины MMR
- Детский сад до 12 класса: 2 дозы вакцины MMR
- Колледж: 2 дозы вакцины MMR.
Что мне делать, если я не уверен, что был вакцинирован против эпидемического паротита?
Посоветуйтесь со своим врачом.Если вы родились до 1957 года, вероятно, вы подверглись воздействию вируса и у вас есть иммунитет. Если вы родились между 1957 и 1971 годами, когда вакцины не были столь надежными, спросите своего врача, правильно ли вы были вакцинированы.
Что мне или членам моей семьи следует делать для предотвращения эпидемического паротита, если мы выезжаем из страны?
Свинка все еще распространена во многих других странах. Перед выездом из США
убедитесь, что вы и ваши дети полностью вакцинированы.- Дети, взрослые и подростки должны получить две дозы вакцины MMR с интервалом не менее 28 дней.
- Ранняя доза вакцины MMR рекомендуется детям в возрасте 6-11 месяцев, которые будут путешествовать за границу. Этим детям по-прежнему необходимы 2 стандартные дозы, вводимые в возрасте 12-15 месяцев и 4-6 лет для обеспечения защиты. Они получат в общей сложности 3 вакцины MMR.
Дополнительная информация
Что такое вакцина MMR? Побочные эффекты противокоревой вакцины, возраст, более
Получал ли ваш ребенок вакцину против кори, паротита и краснухи (MMR)? Корь может быть чрезвычайно опасной для младенцев и маленьких детей — в редких случаях она может быть смертельной.Вот что вам нужно знать о вакцине.
Приносим извинения, срок действия этого видео истек.
Защищен ли мой ребенок? Когда детям делают прививку от кори?
Любой ребенок, родившийся после 1999 г., должен автоматически получить две дозы вакцины против кори, эпидемического паротита и краснухи (КПК), причем первая доза должна быть сделана в возрасте от 12 до 15 месяцев. Вторая доза назначается ребенку от 4 до 6 лет.
Младенцы в возрасте до 1 года, вероятно, не получали вакцину, потому что она не очень хорошо защищает их.Подростки старшего возраста и молодые люди, которые посещают школу, поступают на военную службу или иным образом попадают в ситуации, когда они могут заразиться корью, должны проверить свои записи о прививках, чтобы убедиться, что они получили две дозы.
Насколько эффективна вакцина MMR?
По данным CDC, одна доза вакцины эффективна на 93 процента, а две дозы вакцины MMR примерно на 97 процентов эффективны в предотвращении кори.
Сколько времени нужно, чтобы вакцина защитила вас?
Вакцина против кори начинает действовать примерно через две недели и обеспечивает полный иммунитет.Он сделан с использованием живой, но ослабленной версии вируса кори, поэтому он вызывает едва обнаруживаемую инфекцию, которая естественным образом стимулирует иммунную систему бороться с ней — и не забывайте бороться с будущими вторжениями кори. Однако он также может предотвратить заражение, если дать кому-то, кто был рядом с больным корью.
Связанные
Побочные эффекты вакцины MMR:
По данным CDC, лихорадка — это обычная реакция на «живую» вакцину, такую как корь. Это признак того, что в организме вырабатывается иммунная реакция, и это может сделать ребенка довольно капризным.У некоторых детей также возникают судороги из-за лихорадки, но почти во всех случаях, хотя эти эпизоды пугают, они не опасны.
Другие побочные эффекты включают сыпь, болезненность или припухлость в месте укола, а также некоторую боль или жесткость суставов (чаще встречается у подростков и взрослых).
Могу ли я разложить вакцины, чтобы облегчить жизнь моему ребенку?
Многие исследования показали, что безопасно делать детям пять или шесть вакцин, которые они часто получают за одно посещение.Количество иммуностимулирующего материала, называемого антигенами, в современных вакцинах намного ниже, чем в старых вакцинах, и не оказывает стрессового воздействия на иммунную систему ребенка. Эксперты в области общественного здравоохранения говорят, что лучше сделать прививки сразу, чтобы ребенок был полностью защищен в первый же момент. Это также сводит к минимуму риск того, что ребенок пропустит рекомендуемую вакцину.
Когда кто-то заразен корью?
Корь незаметна, и люди могут передавать ее как до того, как узнают, что заболели, так и после того, как выздоровеют.Инфицированный человек заразен в течение четырех дней до появления характерной сыпи и в течение четырех дней после ее исчезновения.
Как поймать?
Корь — самый заразный из известных вирусов. До 90 процентов непривитых людей, которые никогда раньше не болели корью, заразятся ею, если они вдохнут или проглотят вирус. Один человек может заразить от 12 до 18 человек. Как и большинство респираторных вирусов, он распространяется маленькими капельками при чихании и кашле.Эти капли могут оставаться в воздухе или на поверхности до двух часов, поэтому люди могут заразиться корью от того, кто вышел из комнаты.
Каковы симптомы кори?
Они будут сильно болеть. Лихорадка, иногда 104 ° F и выше, является основным симптомом. У пациентов также могут появиться насморк, кашель, боли, раздражение глаз, а затем, через два или три дня после появления симптомов, на внутренней стороне рта могут появиться крошечные белые пятна. Через три-пять дней после появления симптомов появляется сыпь.Согласно CDC, это обычно начинается с плоских красных пятен на лице, у линии роста волос и распространяется вниз.
Если вы считаете, что вы или ваш ребенок заболели корью, немедленно обратитесь к врачу.
Эта история была первоначально опубликована в 2015 году. Габриэль Франк предоставила дополнительный отчет для этого обновления.
Мэгги ФоксСтарший обозреватель Мэгги по вопросам здоровья для СЕГОДНЯ и новостей NBC News, рассказывающий о главных новостях дня и делающий проблемы со здоровьем понятными и интересными.Мэгги была редактором по вопросам здравоохранения и науки в Reuters и редактором по вопросам здравоохранения и технологий в National Journal, прежде чем присоединиться к NBC. О ней рассказывают с Ближнего Востока, Азии и Европы, начиная с войн и революций и заканчивая британской королевской семьей.
NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Beers MH, Berkow R, eds. Руководство Merck, 17-е изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 1999: 2327-29; 2185-86.
Берков Р., изд.Руководство Merck — домашнее издание, 2-е изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 2003: 1580-82.
Bennett JC, Plum F, ред. Сесил Учебник медицины. 20-е изд. W.B. Saunders Co., Филадельфия, Пенсильвания; 1996: 1761-62.
Берман Р. Э., Клигман Р. М., Арвин А. М., ред. Учебник педиатрии Нельсона. 15-е изд. W.B. Компания Saunder. Филадельфия, Пенсильвания; 1996: 871-73.
ОБЗОР СТАТЬИ
Chez MG, Chin K, Hung PC. Иммунизация, иммунология и аутизм. Semin Pediatr Neurol.2004; 11: 214-17.
Сонг Б.Дж., Катиэль РК. Обновите информацию о побочных эффектах обычных вакцин. Curr Allergy Asthma Rep. 2004; 4: 447-53.
Левит Ч., Шоу Э., Вонг С. и др. Систематический обзор литературы по послеродовой помощи: избранные методы контрацепции, послеродовой тест Папаниколау и иммунизация против краснухи. Рождение. 2004; 31: 203-12.
Atreya CD, Мохан К.В., Кулькарни С. Вирус краснухи и врожденные дефекты: молекулярное понимание вирусного тератогенеза на клеточном уровне.Врожденные пороки Res A Clin Mol Teratol. 2004; 70: 431-37.
Фитцпатрик М. MMR: риск, выбор, шанс. Br Med Bull. 2004; 69: 143-53.
Banatvala JE, Brown DW. Краснуха. Ланцет. 2004; 363: 1127-37.
Бедфорд Х. Корь, эпидемический паротит и краснуха — безопасность комбинированной комбинированной вакцины. Nurs Times. 2004; 100: 74-75.
ИЗ ИНТЕРНЕТА
Ратнер А. Медицинская энциклопедия: Краснуха. MedlinePlus. Дата обновления: 26.09.2003. 3 стр.
www.nlm.nih.gov/medlineplus/ency/article/001574.htm
Часто задаваемые вопросы о вакцине MMR и аутизме. CDC. Национальная программа иммунизации. Последнее обновление: 19 мая 2004 г. 10 стр.
www.cdc.gov/nip/vacsafe/concerns/autism/autism_mmr.htm
Краснуха. CDC. nd. С. 145-158
www.cdc.gov/nip/publications/pink/rubella.pdf
Краснуха. MayoClinic.com. 16 июня 2004 г. 5 стр.
www.mayoclinic.com/invoke.cfm?id=DS00332
Краснуха. Страница пациента JAMA: краснуха. 23/30 января 2002 г. 3 стр.
www.medem.com/MedLB/article_detaillb_for_printer.cfm?
Факты о краснухе для взрослых. Национальная коалиция за иммунизацию взрослых. Июль 2002. 2 стр.
www.nfid.org/factsheets/rubellaadult.html
Свинка
Свинка — болезнь, вызываемая вирусом. Вирус распространяется через слюну, поэтому вы можете заразиться паротитом, находясь рядом с тем, у кого он уже есть. Свинка распространяется при контакте с инфицированным человеком, который кашляет или чихает рядом с вами, при совместном использовании еды или питья, при прямом контакте со слюной или слизистой оболочкой или при прикосновении к поверхности, на которой остались капли слюны или слизи.Это заболевание было очень распространено до введения вакцины MMR (кори, эпидемического паротита, краснухи).
Признаки и симптомы
- Лихорадка
- Головная боль
- Пухлые щеки
- Мышечные боли
- боль в ухе
- Усталость
- Боль при жевании или глотании
- Набухание слюнных желез вокруг щек, челюсти и под подбородком.
- У мальчиков-подростков может быть опухоль яичек.У девочек может наблюдаться отек яичников, вызывающий боль в животе.
Каждый пятый человек с эпидемическим паротитом не проявляет никаких признаков или симптомов. Когда симптомы действительно появляются, это происходит примерно через 2 или 3 недели после контакта с болезнью.
Лечение паротита
Не существует лечения паротита, кроме отдыха и обильного питья ( Рис. 1 ). (Антибиотики не используются для лечения паротита или других инфекций, вызванных вирусом.) Симптомы обычно проходят сами по себе через 2 недели.Серьезные проблемы возникают редко, но могут включать глухоту, отек головного и спинного мозга, яичек, груди или яичников и потерю беременности.
Профилактика паротита
Вакцина MMR (корь, эпидемический паротит, краснуха) — единственный способ предотвратить эпидемический паротит. Дети должны получить первую дозу сразу после их первого дня рождения (от 12 до 15 месяцев), а вторую дозу до поступления в детский сад (от 4 до 6 лет). Не всем детям следует делать прививку MMR, поэтому сначала обязательно проконсультируйтесь с врачом.
Когда держать ребенка дома от школы или детских садов
Не позволяйте ребенку ходить в школу или детский сад в течение 9 дней после начала опухоли и до тех пор, пока опухоль не исчезнет и ребенок не почувствует себя достаточно хорошо, чтобы принимать участие в уходе за ребенком или школьных мероприятиях.
Когда звонить врачу
Позвоните врачу вашего ребенка, если:
- Вашему ребенку больше 6 месяцев, и у него температура выше 102 ° F, или младше 6 месяцев с температурой выше 100.4 ° F.
- Симптомы паротита не прошли через две недели.
- Отек вокруг лица, кроме слюнных желез.
Свинка (PDF)
HH-I-298 2/09 Copyright 2009, Национальная детская больница
.