Последствия родовой кефалогематомы в будущем – важная информация для родителей
Кефалогематома у новорожденных на голове – симптомы, лечение
Кефалогематомой называют родовую травму, характеризующуюся образованием гематомы. Патология диагностируется у 3% малышей независимо от половой принадлежности. Кефалогематома у новорожденных на голове может сопровождаться разного рода осложнениями: деформацией костей черепа, нагноением, анемией и желтухой. Образования бывают различных размеров и зависят в первую очередь от объема скопившейся крови. По причине несостоятельности системы гемостаза в организме малыша кровь может скапливаться несколько дней после родов, способствуя увеличению размеров гематомы.
Причины возникновения кефалогематомы при родах:
- крупный плод;
- стремительные роды;
- неправильное положение плода;
- преждевременные или затяжные роды;
- обвитие пуповиной;
- несоответствие размеров таза матери и головки плода;
- патологии внутриутробного развития;
- применение во время родов щипцов.

Классификация кефалогематомы
Как было отмечено выше, наружная кефалогематома – это кровоизлияние между надкостницей и поверхностью костей черепа, которое исчезает к концу второго месяца жизни малыша.
В зависимости от расположения кровоизлияние может быть лобным, затылочным, теменным и височным. По степени тяжести различают кефалогематому I степени (объем гематомы 3-4 см), II (4-9 см) и III (кровоизлияние больше 9 см). Последствия родовой кефалогематомы в будущем зависят от размера образования и общего состояния новорожденного. Учитывая локализацию кровоизлияния, кефалогематома может быть левосторонней, правосторонней и двухсторонней. В отдельных случаях патология сопровождается сопутствующими повреждениями в виде перелома (трещины) костей черепа.
Признаки окостеневшей кефалогематомы
Кефалогематома возникает в течение нескольких часов после рождения малыша. Следующие 2-3 дня образование увеличивается в размерах, после чего наступает период регрессии.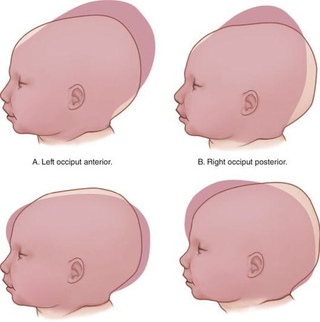 Полное рассасывание гематомы происходит к концу 8 недели.
Полное рассасывание гематомы происходит к концу 8 недели.
Основные симптомы:
- образование имеет четкие границы;
- на 2-3 день рост гематомы останавливается;
- гематома мягкая на ощупь;
- общее состояние малыша без изменений.
На нашем сайте Добробут.ком можно записаться на личный прием к специалисту и получить ответ на любой вопрос. Врач расскажет об основных признаках окостеневшей кефалогематомы и о методах лечения патологии.
Диагностика
Диагноз ставится после тщательного осмотра малыша. Дифференцировать кефалогематому от мозговой грыжи, родовой опухоли, коагулопатии, врожденного микоплазмоза и кровоизлияния под апоневроз помогут исследования: УЗИ, КТ, нейросонография и краниограмма.
Лечение кефалогематомы у ребенка
Лечением кровоизлияния занимается неонатолог либо детский хирург. При гематоме небольшого размера в специальном лечении нет необходимости.
Для ускорения заживления образования неонатологи советуют применять Троксерутин. Гель наносится на область гематомы два раза в день. Препарат увеличивают тонус сосудов и препятствуют дальнейшему проникновению крови.
При обширном кровоизлиянии (более 9 см в объеме) врач назначит оперативное вмешательство. Пункция кефалогематомы теменной кости – безопасная для здоровья малыша процедура, время проведения которой занимает не более 10 минут. Кожу ребенка в месте образования гематомы прокалывают специальной иглой, отсасывают скопившуюся кровь, после чего место прокола обеззараживают и накладывают давящую повязку. Хирургическое удаление кефалогематомы показано при наличии гнойного содержимого полости, а также при III степени развития патологии.
Рекомендации врача после проведения пункции:
- родителям необходимо четко выполнять предписания специалиста;
- ни в коем случае не следует заниматься самолечением;
- беречь голову новорожденного от повреждений;
- использовать шапочку на размер больше;
- внимательно следить за общим состоянием малыша.
Последствия и прогноз
В большинстве случаев прогноз благоприятный. Серьезные последствия возникают у небольшого процента малышей по причине смещения структур головного мозга под давлением гематомы и накопления крови под надкостницей.
Наиболее грозные последствия:
- инфицирование мозговых оболочек;
- анемия;
- сдавливание зрительных (слуховых) нервов;
- нагноение;
- окостенение кефалогематомы с необратимой деформацией костей черепа.
Если у вас остались вопросы, запишитесь на консультацию по телефону или заполните форму на сайте.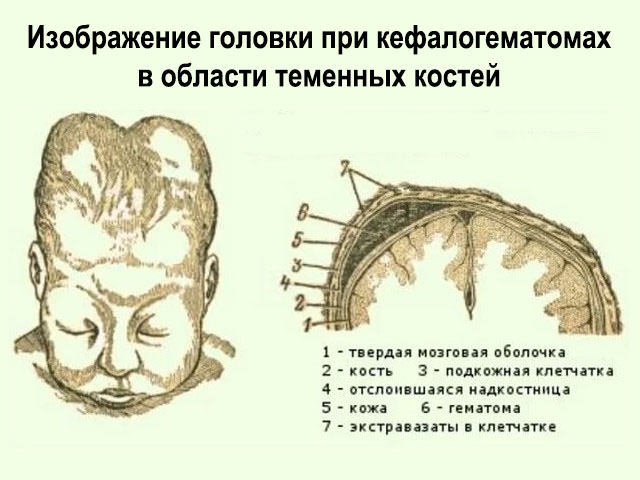
Связанные услуги:
Консультация педиатра
Грудное вскармливание, его роль в жизни ребенка
Важные вопросы к детскому неврологу
Молодые мамы часто задаются вопросом: «Почему врач так тщательно измеряет голову и грудь ребенка в первые несколько месяцев»? О чем расскажут полученные данные врачу, рассказывает детский невролог медицинского центра «MDclinic», Назар Оксана Васильевна.
Почему так важно с рождения контролировать прирост окружности головы и груди у ребенка?
Величина окружности головы (ОГ) ребенка есть одним из основных диагностических критериев при оценке неврологического статуса. Величина ОГ зависит от гестационного возраста (срок беременности, когда родился ребенок), массы при рождении, роста и индивидуальных особенностей ребенка. При рождении она не должна превышать окружность грудной клетки на 1-2см. Нормальные размеры ОГ: 32-37см при рождении. Нормальный прирост головы в течение первых 3 месяцев – 1,5см в месяц. В дальнейшем до 12 мес. прирост головы в среднем составляет 1см в месяц. При нарушении нормального прироста головы необходима консультация детского невролога.
Нормальные размеры ОГ: 32-37см при рождении. Нормальный прирост головы в течение первых 3 месяцев – 1,5см в месяц. В дальнейшем до 12 мес. прирост головы в среднем составляет 1см в месяц. При нарушении нормального прироста головы необходима консультация детского невролога.
Влияет ли процесс родов на форму черепа? Могут ли деформации черепа рассказать врачу о нарушениях у малыша?
Во время родов происходит незначительная деформация черепа, которая предусмотрена природой для облегчения прохождения ребенка по родовым путям. Как правило, восстановление формы головы происходит в течение первой недели жизни. В норме форма головы имеет округлую форму. Различные деформации в процессе развития черепа, а также микроцефальная и макроцефальная форма головы требую дополнительного обследования ребенка с целью исключения патологии со стороны ЦНС.
Что такое кефалогематома? Влияет ли она на общее развитие черепа ребенка и в целом, а также как она отражается на умственных способностях малыша в будущем? Необходимо ли ее удалять и какой врач наблюдают за течением этого процесса?
Кефалогематома – это кровоизлияние под надкостницу костей черепа (чаще теменной кости) в результате тяжелых родов у матери. Вследствие того, что надкостница плотно сращена с костью, кефалогематома имеет ограниченный характер распространения.
Вследствие того, что надкостница плотно сращена с костью, кефалогематома имеет ограниченный характер распространения.
При небольших размерах кефалогематомы необходимо наблюдение неонатолога или педиатра. При значительных размерах кефалогематомы необходима консультация нейрохирурга с последующей пункцией кефалогематомы.
Объем необходимой консультативной помощи и медицинских манипуляций решается неонатологом в роддоме, где родился ребенок. При наличии кефалогематомы у ребенка необходимо провести дополнительные методы исследования. При отсутствии других повреждений со стороны головного мозга и черепа, кефалогематома имеет благоприятный характер для последующего развития ребенка.
Оксана Васильевна, расскажите, о родничках и нормах их закрытия. Какие существуют первые признаки отклонений, которые должны насторожить маму?
Большой родничок располагается в месте схождения лобных и теменных костей. Средние размеры родничка при рождении: 2 на 3см. При очень маленьких размерах родничка необходимо наблюдение детского невролога. При очень больших размерах, напряженном и пульсирующем большом родничке также необходима консультация детского невролога. Сроки закрытия родничка у детей различные, в норме он должен закрыться до 18 мес. Наличие родничка больших размеров у ребенка старше 18 мес. может быть одним из признаков рахита.
Средние размеры родничка при рождении: 2 на 3см. При очень маленьких размерах родничка необходимо наблюдение детского невролога. При очень больших размерах, напряженном и пульсирующем большом родничке также необходима консультация детского невролога. Сроки закрытия родничка у детей различные, в норме он должен закрыться до 18 мес. Наличие родничка больших размеров у ребенка старше 18 мес. может быть одним из признаков рахита.
Что такое гипоксически-ишемическое повреждение ЦНС? Чем чревато несвоевременное лечение этой патологии?
Гипоксически-ишемическое повреждение ЦНС у новорожденного возникает в результате перенесенной хронической гипоксии плода или же острой гипоксии (асфиксии) во время родов. Гипоксия – это нехватка кислорода. В зависимости от степени перенесенной гипоксии, у ребенка может быть различная клиническая симптоматика: от синдрома гипервозбудимости до грубых двигательных нарушений. Несвоевременная диагностика и лечение данной патологии может приводить к нарушениям развития ребенка.
Пусть Ваши крошки ростут здоровыми!
10 ситуаций, когда ребёнок умрёт до приезда скорой помощи, июнь 2020 г. | НГС55
Первым делом нужно вызвать скорую помощь и объяснить, что в организм попало инородное тело. Диспетчер может попросить вас проверить пульс ребёнка, но если вы не уверены, что сможете определить его безошибочно, даже не пытайтесь — вы только потратите драгоценное время. Сразу приступайте к догоспитальной реанимации.
Если у ребёнка неэффективный кашель (только лёгкое покашливание), нужно постучать ему по спине.
— Если это младенец, и длина наших рук позволяет взять его к себе на предплечье, мы кладём его и фиксируем большим пальцем и мизинцем. Его голову наклоняем ниже, и делаем серию из четырёх ударов ему между лопаток, чтобы ощущалась небольшая вибрация. Это способствует тому, что происходит искусственный выдох, и инородное тело должно выскочить, — объясняет Владимир Высоцкий.
Если ребёнку в возрасте до года не становится лучше, его следует перевернуть, положить на жёсткую поверхность (стол, стул или к себе на колени) и начать сдавливать ему грудную клетку с обоих боков. С детьми старше года можно выполнить приём Геймлиха.
— Мы находим края рёбер, складываем руки, немного наклоняем голову вперёд. Нужно стараться сделать так, чтобы выдох ребёнка получился глубже. Осуществляем сжатие во время выдоха малыша, и инородное тело выскакивает. Если наши действия не имеют успеха, состояние ребёнка ухудшается, и он теряет сознание, мы переходим к сердечно-лёгочной реанимации. Запомните: все приёмы до сердечно-лёгочной реанимации направлены на то, чтобы инородное тело вышло. А сердечно-лёгочная реанимация направлена на то, чтобы инородное тело прошло дальше внутрь, — поясняет анестезиолог-реаниматолог.
Для сердечно-лёгочной реанимации положите ребёнка на твёрдую поверхность. Вы можете использовать специальное устройство — полиэтиленовую маску «рот-устройство-рот». Но если её нет, можно взять платок, марлю, салфетку или медицинскую маску. Нужно сделать 2 вдоха и 30 компрессий грудной клетки. Скорость должна быть 100–120 компрессий в минуту. Продолжайте реанимировать ребёнка таким образом до приезда скорой (или как минимум в течение 30 минут).
Но если её нет, можно взять платок, марлю, салфетку или медицинскую маску. Нужно сделать 2 вдоха и 30 компрессий грудной клетки. Скорость должна быть 100–120 компрессий в минуту. Продолжайте реанимировать ребёнка таким образом до приезда скорой (или как минимум в течение 30 минут).
Отравления
Остеопатия новорожденных
Остеопатия новорожденных
Что считать стартом для человека? чаще всего принято считать рождение, хотя правильно рассматривать начало жизни с первых дней внутриутробной жизни. Все, что случается с малышом еще во внутриутробном периоде, влияет на весь ход жизни. Самый большой стресс в жизни каждого человека – рождение. Ребенок очень часто получает травмы черепа, позвоночника, приводящие к повреждению оболочек мозга (головного и спинного), травмируется система позвоночных артерий, по которой получает кровь ствол и другие отделы мозга. В результате хронической ишемии (кислородного голодания) расстраиваются структуры головного мозга.
Эти нарушения можно устранить, если в первые дни или месяцы жизни ребенок пройдет диагностику и лечение у остеопата.
РОДИТЕЛЕЙ НОВОРОЖДЕННОГО ДОЛЖНЫ НАСТОРОЖИТЬ:
1. Асимметрия тела (кривошея, косолапость, перекос таза, асимметрия головы).
2. Нарушение мышечного тонуса – очень вялый или, наоборот, повышенный (сжаты кулачки, трудно разогнуть ручки и ножки).
3. Нарушение движения конечностями – одна ручка или ножка менее активны.
4. Дрожание подбородка, ручек, ножек при плаче или без него.
5. Ребенок плохо сосет грудь, часто поперхивается, срыгивает.
6. Нарушение сна – ребенок плохо засыпает, часто просыпается, вскрикивает, плачет во сне.
7. Плохая опора на ножки, слабость ручек.
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ОСТЕОПАТИЧЕСКОЙ КОРРЕКЦИИ
У ДЕТЕЙ ДО ГОДА
1. Отягощенный акушерский анамнез:
Отягощенный акушерский анамнез:
— патология беременности
— акушерские пособия, стимуляция в родах
— ягодичное предлежание плода
— стремительные роды
— затяжные роды
— кесарево сечение
— обвитие пуповиной
— кефалогематома
— многоплодная беременность
2. Клинические проявления различных синдромов перинатальной энцефалопатии:
— срыгивания
— беспокойство, возбудимость
— задержка двигательного развития
— нарушения мышечного тонуса
— запоры и другие нарушения перистальтики кишечника
3. Нарушения периферической нервной системы и опорно-двигательного аппарата:
— кривошея;
— дисплазия;
— косолапость и другая неправильность установки стоп;
— асимметрия костей черепа, лица;
— асимметрия складок на ножках;
4. Профилактика осложнений после прививок.
Родовая опухоль у новорожденных — центр «Остеопат»
Сразу поспешим обнадежить вас, родовая опухоль никакого отношения к онкологии не имеет. Так в медицинских кругах называется небольшой ограниченный отёк кожи новорожденного, образующийся в результате сильного давления во время родов.
Чаще всего родовая опухоль располагается на головке, но если роды шли в ягодичном предлежании, то отёк будет находиться на ягодицах. Наименее приятно выглядит родовая опухоль на лице ребенка, но к счастью это бывает редко и через 1-2 дня полностью проходит.
У первенцев вероятность появления родовой опухоли выше, чем у детишек от вторых и последующих родов. Тяжесть родовой опухоли зависит не только от силы давления на головку плода в родовых путях, но и от других сопутствующих факторов. В редких случаях родовая опухоль сопровождается кровоизлияниями, некрозом и даже гнойным воспалением, в этом случае она требует незамедлительного лечения.
Кровоизлияния у новорожденных
Что синяки на теле взрослого человека, то кровоизлияния у младенцев.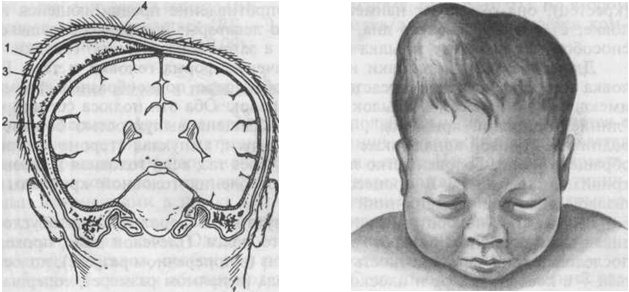 Возникают они нередко, прямой угрозы для здоровья не представляют, но иногда свидетельствуют о врожденном нарушении свертываемости крови. Кровоизлияния на коже новорожденного могут возникать в области ручек, ножек, тела. Они говорят о том, что эта часть подвергалась во время родов наиболее сильному механическому воздействию, как бы фиксируя место родовой травмы.
Возникают они нередко, прямой угрозы для здоровья не представляют, но иногда свидетельствуют о врожденном нарушении свертываемости крови. Кровоизлияния на коже новорожденного могут возникать в области ручек, ножек, тела. Они говорят о том, что эта часть подвергалась во время родов наиболее сильному механическому воздействию, как бы фиксируя место родовой травмы.
При повышенной ломкости сосудов у новорожденного могут появляться обширные кровоизлияния. При резкой смене давления в матке на атмосферное ломкие капилляры лопаются, оставляя на коже петехии и даже синяки. Появление ссадин на коже младенца обычно является следствием сильных механических воздействий, например наложения щипцов. Ссадины могут инфицироваться и нагнаиваться, но при тщательном уходе (смазывание зеленкой, йодом) быстро заживают.
Гематомы в мышцах и кривошея
Гематомы (кровоизлияния) в мышцу могут возникнуть при бурной родовой деятельности, стимуляции родов. Наиболее часто внутримышечная гематома возникает в грудино-ключично-сосцевидной мышце, которая отвечает за поворот головы.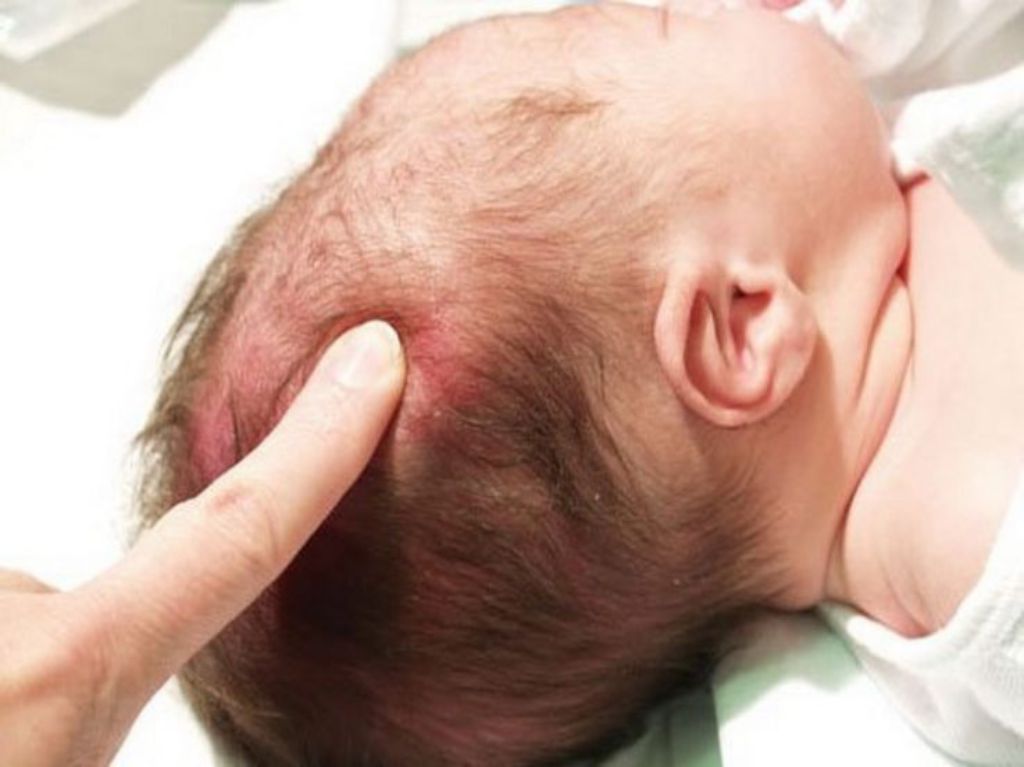 Опасность внутримышечной гематомы в том, что после ее рассасывания мышечная ткань может заместиться соединительной, что приведет к кривошее у ребенка. Вовремя проведенное остеопатическое лечение способно предотвратить появление кривошеи.
Опасность внутримышечной гематомы в том, что после ее рассасывания мышечная ткань может заместиться соединительной, что приведет к кривошее у ребенка. Вовремя проведенное остеопатическое лечение способно предотвратить появление кривошеи.
Кефалогематома
Кефалогематома – это родовая опухоль головы, при которой кровоизлияние происходит между костями черепа и их мягкой оболочкой – надкостницей. Этот вид родовой опухоли самый стойкий – кефалогематома держится у ребенка несколько месяцев, постепенно уменьшаясь и проходит совсем. Вскрывать или прокалывать эту опухоль нельзя, внутрь может попасть инфекция и начаться нагноение. По назначению врача на место опухоли накладывают мягкую повязку, чтобы избежать травмирования и ушибов.
Остеопатическое лечение родовых травм
Остеопатия помогает не только избежать родовых травм, но и эффективно бороться с их последствиями. Хотя родовая опухоль сама по себе не представляет опасности и со временем проходит, в некоторых случаях у детей могут оставаться последствия в виде различных скрытых дисфункций, которые проявятся в будущем.
Самый яркий пример – кривошея, когда из-за кровоизлияния грудино-ключично-сосцевидная мышца укорачивается и не может выполнять свою функцию поворота головы. Остеопатия на ранних стадиях вылечивает кривошею без следа. Время обращения к врачу очень важно – чем раньше, тем лучше эффект. При обращении сразу после родов бывает достаточно одного сеанса, но если ребенок постепил в стадии рубцевания мышцы, на лечение может уйти несколько месяцев.
Кефалогематомы могут оставлять после себя дисфукции костей черепа, которые в будущем проявляются различными нарушениями развития, головной болью, коликами и пр. Ребенка с кефалогематомой нужно показать остеопату как можно раньше, таким образом можно свести вероятность осложнений к нулю.
Кровоизлияния и синяки на конечностях и теле новорожденного могут оставлять под собой массу разнообразных дисфункций: еле заметное ограничение подвижности ручки или ножки, плохую подвижность ребер (в дальнейшем примедет к проблемам с легкими), дисфункции диафрагмы, печени и других органов. Избежать проблем в будущем поможет обращение к остеопату сразу после родов.
Избежать проблем в будущем поможет обращение к остеопату сразу после родов.
Автор статьи:
Малашенкова Надежда ВладимировнаВрач-остеопат (Doctor of osteopathy). Преподаватель Русской Высшей Школы Остеопатической Медицины. Терапевт.
Уточняйте время приема специалиста
Читайте также:
Асфиксия новорожденных и ее последствияАсфиксия новорожденных– клинический симптом, при котором у ребенка сразу после рождения отсутствует спонтанное дыхание, а в головной мозг не поступает кислород. …
Поражения нервной системы (ЦНС) у новорожденныхРаспространенность поражений нервной системы у новорожденных в последнее время приобрела едва ли не характер эпидемии. Все больше детей до года обращаются к детским неврологам и педиатрам с жалобами н…
Родовая опухоль у новорожденныхСразу поспешим обнадежить вас, родовая опухоль никакого отношения к онкологии не имеет. Так в медицинских кругах называется небольшой ограниченный отёк кожи новорожденного, образующийся в результ.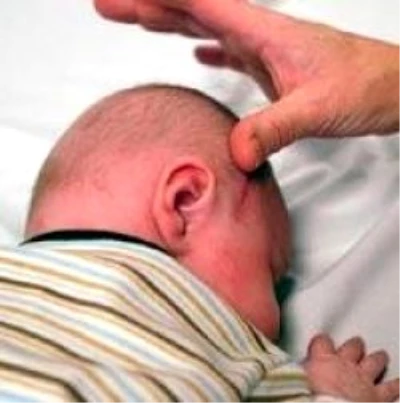 ..
..
Родовая травма (кефалогематома у новорожденных) > Клинические протоколы МЗ РК
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [3-7]
Диагностические критерии:
Жалобы:
· асимметрия головы.
Физикальное обследование:
· наличие опухолевидного образования, размерами больше 4-х см, бугристого вида, тестообразной консистенции с флюктуацией, в пределах одной кости;
· опухоли четких размеров, соответствующей размеру кости. Такая опухоль слегка флюктуирует при нажатии, может быть синего цвета. На общее состояние пациента она не влияет и может спокойно переноситься.
Анамнез:
· патологическая беременность;
· акушерские вмешательства в родах;
· рождение недоношенного ребенка.
Клинические критерии:
· Кефалогематома может появляться и обнаруживаться через несколько часов и дней после рождения или увеличиваться в размерах
· В первые дни после возникновения кровь под надкостницей жидкая и кефалогематома плотной консистенции, но иногда может флюктуировать. По своей окружности она ограничена валиком.
По своей окружности она ограничена валиком.
· Если кефалогематома прикрыта родовой опухолью, она становится заметной через 1–2 дня по мере рассасывания родовой опухоли и по мере увеличения самой кефалогематомы.
· В возрасте 10–20 дней кровь в гематоме приобретает кашицеобразную и желеобразную консистенцию. Ткани вокруг гематомы приобретают желтоватый оттенок за счет скоплений гемосидерина. По краям кефалогематомы откладывается кальций и образуется плотное кольцо.
· Небольшая кефалогематома рассасывается в течение 1,5–2 месяцев, крупная (при отсутствии лечения и нагноения)— оссифицируется. Это приводит к деформации и асимметрии черепа.
Лабораторные исследования:
· общий анализ крови: анемия, тромбоцитопения;
· коагулограмма: нарушения свертываемости;
· биохимический анализ крови: (определения общего белка, мочевины, остаточного азота, АЛТ, АСТ, глюкозы, билирубина, калия, натрия, тимоловая проба) – гипербилирубинэмия.
Инструментальные исследования:
· УЗД – выявление мультилокулярное, преимущественно кистозное эхогенное образование;
· Нейросонография – выявление повреждения структур головного мозга;
· Краниография в 2-х проекциях – выявление нарушения целостности кости.
Показания для консультации специалистов:
· консультация неонатолога – при проявлении анемии, тромбоцитопении, гипербиллирубинэмии;
· консультация детского нейрохирурга – при выявлении повреждения костной структуры, травме вещества головного мозга, при оссификации;
· консультация детского невропатолога – при выявлении изменении со стороны центральной нервной системы (гидроцефалии, вентрикуломегалии, гипоксическии – ишемического поражения головного мозга) на НСГ или при сочетании пороков развития центральной нервной системы.
Диагностический алгоритм:
Кефалогематома у новорожденных на голове: последствия и лечение
Роды – дело нелегкое как для матери, так и для новорожденного. Оба «участника процесса» прикладывают массу физических усилий. Поэтому травмы различной степени – неизбежное следствие родовой деятельности. Одна из частых патологий – это кефалогематома, кровоизлияние в области черепного свода новорожденного. Частота патологии составляет около 0,5%.
Оба «участника процесса» прикладывают массу физических усилий. Поэтому травмы различной степени – неизбежное следствие родовой деятельности. Одна из частых патологий – это кефалогематома, кровоизлияние в области черепного свода новорожденного. Частота патологии составляет около 0,5%.
Что такое кефалогематома
Кефалогематомой у новорожденных называют скопление крови между наружной поверхностью черепной кости и покрывающей их сверху надкостницей, которое возникает в процессе родов. Она представляет собой явно заметную на голове шишку диаметром 2-20 см.
Во время обычной подкожной гематомы, кровь скапливается в подкожно-жировой клетчатке, и образуется так называемый синяк. А диагноз кефалогематома ставят, если разрыв сосудов случился под надкостницей в области черепа. Механизм травмы следующий: во время родов кожа вместе с надкостницей смещается, кости черепа сдавливаются в родовых путях, происходит разрыв сосудов, из-за чего в поднадкостном пространстве скапливается какое-то количество крови.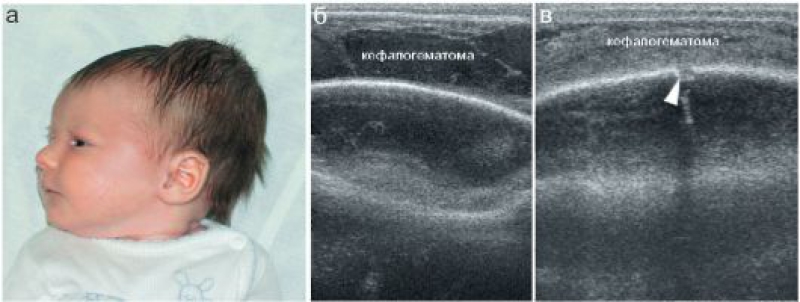
Кефалогематома может вмещать до 150 мл жидкой крови, которая долго не загустевает. Внешне это выглядит, как бугорок на голове новорожденного до 2 см в диаметре, ограниченный уплотненным валиком по окружности.
Кефалогематома у новорожденных на голове: причины
После родов голова новорожденного, как правило, имеет вытянутую форму, может быть ассиметричной. Так получается, потому что, в большинстве случаев, голова первой проходит в родовой канал, подготавливая родовые пути для продвижения туловища и конечностей.
В процессе прохода голова новорожденного приспосабливается к размерам материнского таза. В этом ей помогает то, что черепные кости новорожденного мягкие, пластичные, подвижные и обладают некоторой степенью смещаемости относительно друг друга. Смещаются кости благодаря «родничкам» – мягкому пространству между ними. То есть, чем шире швы между костями, а сами кости – мягче, тем выше способность детской головы к изменению.
Исходя из особенностей родового процесса и строения головы новорожденного, риск появления кефалогематомы появляется в таких случаях:
К сожалению, сосуды на голове могут лопнуть даже при кесаревом сечении. Ведь травма формируется от соприкосновения головы плода с костями таза. Это значит, что если у роженицы какое-то время продолжались схватки, а только потом сделали кесарево, то ребенок успел получить травму во время схваток.
Ведь травма формируется от соприкосновения головы плода с костями таза. Это значит, что если у роженицы какое-то время продолжались схватки, а только потом сделали кесарево, то ребенок успел получить травму во время схваток.
Признаки кефалогематомы
Патологию диагностирует врач, как правило, на второй-третий день после родов. Скопление крови видно на голове в виде шишки, и хорошо определяется при визуальном осмотре новорожденного. На коже, при этом, нет никаких видимых повреждений, а подкожная припухлость на ощупь мягкая, но упругая.
Место расположения:
Ярким отличительным признаком от любых других повреждений является то, что границы припухлости не выходят за границы пораженной кости. Это связано с тем, что надкостница и кость плотно сращены между собой в границах швов. Поэтому жидкость постоянно остается в месте между пострадавшей костью и надкостницей.
Как отличить родовую опухоль от кефалогематомы
Родовая опухоль – это отек тканей, появившийся при рождении малыша. Отек возникает, как следствие затрудненного оттока венозной крови. Причины появления: длительный временной промежуток между тем, как отошли воды и рождением младенца, длительное прорезывание головки, крупный плод. В отличие от кефалогематомы, родовая опухоль не имеет четкой локализации на кости, она переходит по голове через швы и роднички. При нормальных родах опухоль исчезает ко второму дню после родов, никакого лечения не требуется.
Лечение
В первые дни жизни шишка от кровоизлияния может быть прикрыта родовой опухолью. Поэтому диагностируют кефалогематому ко 2-3 дню жизни, после того, как родовая опухоль спадет.
В благоприятном случае, небольшое скопление крови рассасывается самостоятельно на протяжении 6-8 недель, никак не влияя на состояние ребенка. Если организм справляется самостоятельно, это будет заметно по размерам опухоли: начиная с 8-10 дня, она должна потихоньку уменьшаться.
Для скорейшего выздоровления необходимо:
Доктора часто выбирают выжидательную тактику лечения, чтобы избежать риска внешнего инфицирования. При выжидательной тактике рекомендуют аккуратное втирание различных мазей, гелей или кремов для улучшения кровообращения. Чаще всего выписывают троксевазин, троксерутин и другие подобные средства.
Знаете ли вы? Если шишка после 10 дня начала уменьшаться в размерах, то какого-то специального лечения не требуется. В 80% случаев кровоизлияние на голове самостоятельно рассасывается к двум месяцам.
Если количество крови значительное, то процесс рассасывания может затянуться на месяцы. Возникает опасность окостенения места травмы и деформации формы головы в дальнейшем. Поэтому при большом размере кровоизлияния делают пункцию кефалогематомы у новорожденных, во время которой содержимое откачивают через прокол стенки. После пункции необходимы систематические осмотры педиатра и детского хирурга.
Сама процедура занимает максимально 10 минут и не требует госпитализации:
- Сначала поврежденную область обезболивают новокаином и дезинфицируют.
- Затем делают прокол и шприцом достают скопившуюся в поднадкостничном пространстве жидкость.
- Обрабатывают область прокола антисептическим средством, и на 2-3 дня накладывают повязку.
Если все сделано правильно, то процедура не отягощается осложнениями и полностью безопасна для новорожденного.
Уже окостеневшую кефалогематому приходится лечить оперативным путем. В ходе операции окостеневшие части иссекают, а затем ушивают края раны. В дальнейшем, ребенок до годовалого возраста находится под наблюдением детского хирурга и невропатолога.
Нагноение кефалогематомы
В редких случаях патология развивается в опасном направлении: происходит инфицирование и нагноение. Это случается, если нарушена целостность кожных покровов в области патологии. Симптомы такого состояния следующие: покраснение кожи на голове и повышенная температура в области травмы.
В этом случае необходимо оперативное врачебное вмешательство. Шишку разрезают, удаляют содержимое и назначают противовоспалительное лечение. Лечение включает прием антибиотиков и накладывание дезинфицирующих повязок.
Уход за ребенком с кефалогематомой
Скопившаяся кровь может приносить определенный дискомфорт новорожденному. Поэтому уход направлен на обеспечение удобного положения для детской головы и предотвращение осложнений.
Общие рекомендации по уходу будут такими:
Последствия кефалогематомы
Врачи утверждают, что в большинстве случаев никаких осложнений и последствий после кефалогематомы не возникает. Единственное последствие, видимое во взрослом возрасте – это небольшой косметический дефект, если кефалогематома окостенела и вызвала деформацию кости в виде небольшого бугорка.
В очень редких случаях последствия могут быть следующими:
Частые вопросы
Часто родители волнуются, что скопление крови давит на головной мозг, вызывая отставание в психоэмоциональном развитии. Однако врачи категорически утверждают, что нарушения речи, неврологические болезни, отставание в развитии психики никак не связаны с кефалогематомой любого размера. Ведь кровь скапливается над черепными костями, с мозгом не соприкасается и не давит на него.
Другие вопросы и опасения:
- Родители волнуются о том, что травма головы оставит явный косметический дефект на голове, видимый во взрослом возрасте. Вероятность такого дефекта ничтожна, если гематома рассосалась самостоятельно, или кровь своевременно удалили при пунктировании. Костный бугорок, даже если он и остался, определяется только при тщательном прощупывании головы.
- Обязательно ли проведение пунктирования? В каждом конкретном случае это должны решать родители и врач. Обычно рекомендуют делать пунктирование при объеме кровоизлияния больше 80-100 мл.
- Какое лечение все-таки лучше: консервативное или хирургическое? Небольшие риски есть в обоих случаях. Если не вмешиваться, то есть вероятность окостенения. А после хирургического вмешательства возможно инфицирование и появление у новорожденного повторной гематомы.
- Исчезают ли КФГ самостоятельно? В 80 процентах именно так и происходит. Однако, из-за особенностей организма у некоторых детей не происходит рассасывание сгустка, а только его замещение соединительной тканью. В этом случае на голове остается небольшой твердый бугорок.
- Что делать, если шишка на голове не уменьшается, а растет? Это не очень хороший признак, возможно, что кровотечение продолжается. Нужно как можно скорее обратиться за медицинской консультацией.
Кефалогематома у новорожденных на голове: отзывы
Родители, столкнувшиеся с кефалогематомой у новорожденного, оказываются перед сложным выбором: ничего не предпринимать, или решиться на пункцию и откачивание.
Например, Юлия пишет, что шишка на голове малыша была около 8 см в диаметре. В роддоме посоветовали ждать и наблюдаться у врача. Но педиатр на осмотре заявил, что рассосаться может кровоизлияние меньшего размера, а в их случае необходимо обращение к хирургу. Кровь в травмированном месте убрали за две процедуры. Сама операция длилась несколько минут, и малыш перенес ее очень легко.
С тем, что крупная шишка со временем затвердевает, начиная с краев, согласна и Наташа. Они с мужем ждали месяц, при размерах припухлости в 6 см. Когда через месяц место травмы на голове стало затвердевать, родители обратились к хирургу. Врач настаивал на удалении путем оперативного вмешательства. Поскольку Наталья очень боялась операции, то они проконсультировались в институте нейрохирургии. Нейрохирургу удалось проломить ободок и откачать 10 мл жидкости. После этой процедуры все начало быстро заживать, восстановилась симметричная форма головы.
Надиной малышке рекомендовали делать пункцию после консультации с педиатром. Женщина сильно переживала по поводу прокола и того, что перед процедурой нужно не кормить ребенка час-два. Тем более, что КФГ на голове было две штуки, и обе достаточно крупные. Девочке делали операцию в ОХМАДЕТе, очень быстро и безболезненно. Несмотря на предупреждения педиатра, что процедуру иногда приходится повторять, у Надиной дочки удалось выкачать жидкость за один раз.
Лида не делала проколов и не откачивала жидкость, так как поверила хирургу с большой практикой. Доктор сказал, что кефалогематома – явление очень частое, и что в их случае шишка исчезнет с головы в течении трех месяцев. По наблюдениям женщины, через неделю шишка подросла в высоту, но уменьшилась в диаметре. К месячному возрасту опухоль рассосалась самостоятельно.
У сына Ирины проблема появилась вследствие стремительных родов: всего час прошел между первыми схватками и рождением малыша. Сначала КФГ была мягкой, но когда к 15 дню она не уменьшилась в размерах, а начала твердеть, то женщина забеспокоилась и отправилась на прием к нейрохирургу. Им порекомендовали пункцию и откачали 25 мл крови. К сожалению, через три дня размер шишки вернулся к исходному. Ирина боялась снова делать прокол, мазала голову траумгелем, и к 28 дню опухоль уменьшилась до твердого бугорка в 4 мм высотой. До двух месяцев и он исчез бесследно. Как замечает Ирина, на развитие сына это происшествие никак не повлияло, хотя и принесло много волнения родителям.
Видео с разъяснениями нейрохирурга
Гость телестудии Евгения Комаровского, детский нейрохирург, рассказывает о действенности различных методов для исправления формы головы новорожденного, отвечает на распространенные вопросы о кефалогематомах.
Ответственность за детское здоровье в первую очередь несут родители. И буквально каждое их решение каким-то образом влияет на здоровье крохи. Трудно решить, делать пункцию при КФГ или подождать, но также трудно определиться, когда, например, лучше вводить первый прикорм, и с каких продуктов начинать, чтобы не подорвать несовершенную пищеварительную систему.
В принятии решения очень помогают консультации опытного врача и опыт других семей. Пишите в комментариях, какие ситуации были у вас, как вы их решили. И пусть наши дети будут здоровы.
Загрузка…Что такое кефалогематома и опасно ли это для моего ребенка?
Цефало- означает «голова» или «череп», а гематома — это тип внутреннего кровотечения (обычно со сгустками), которое происходит вне кровеносного сосуда (1). Кефалогематома представляет собой сгусток, который возникает в области между черепом и надкостницей (оболочка, покрывающая череп) в результате разрыва кровеносных сосудов (2). Младенческие кефалогематомы могут возникать в результате трудных или продолжительных (3) родов и часто сочетаются с другими типами родовых травм, такими как caput succedaneum (2).Кефалогематомы также связаны с использованием вспомогательных инструментов, таких как щипцы или вакуумные экстракторы . Детские кефалогематомы обычно заживают без какого-либо серьезного медицинского вмешательства, но при неправильном лечении последствия могут быть более серьезными (3).
Перейти к:
Как врачи диагностируют кефалогематому?
Обычно кефалогематома проявляется в виде выпуклой шишки на голове ребенка. Шишка обычно появляется от нескольких часов до одного дня после рождения и часто становится самой большой на второй или третий день (2).Первоначально кефалогематома может быть мягкой, но со временем становится тверже.
Часто для диагностики кефалогематомы достаточно одного внешнего вида. Однако для проверки врачи могут заказать рентген , КТ , МРТ или УЗИ (3).
Что может вызвать кефалогематому?
Любая травма головы ребенка потенциально может вызвать кефалогематому. Более конкретные примеры включают следующее (3):
- Длительные или тяжелые роды .Это может быть вызвано множеством факторов, в том числе c диафрагмально-тазовой диспропорцией (голова ребенка больше, чем отверстие таза матери) и макросомией плода (ребенок крупнее, чем ожидается для гестационного возраста).
- Аномальное положение плода
- Рождение близнецов (двойня, тройня и более)
- Использование щипцов или вакуумных экстракторов : Эти вспомогательные средства для родоразрешения могут повысить риск не только кефалогематомы, но и многих других проблем, включая необратимое повреждение головного мозга .Следовательно, их должны использовать только очень опытные медицинские работники и только при строгом стечении обстоятельств. Щелкните здесь, чтобы узнать больше о том, что может случиться при неправильном использовании щипцов и вакуумных экстракторов.
Неправильное использование щипцов и пылесосов может вызвать кефалогематому
Как лечат детские кефалогематомы?
В большинстве случаев кефалогематомы проходят сами по себе без какого-либо серьезного медицинского вмешательства, хотя дети с кефалогематомами должны находиться под тщательным наблюдением.Иногда врачи пытаются слить / аспирировать кровь, но обычно это не рекомендуется, поскольку это увеличивает риск заражения и абсцесса (3). Однако при инфицировании или абсцессе кефалогематомы может быть показано дренирование (наряду с лечением антибиотиками). Врачи должны очень осторожно лечить инфекцию кефалогематом, поскольку это может привести к менингиту (инфекция головного мозга) (5).
Хотя кефалогематомы, как правило, не представляют серьезной угрозы, они могут увеличить риск таких осложнений, как анемия и желтуха .
Если у ребенка развивается анемия, ему может потребоваться переливание крови .
Подобно кефалогематомам, желтуха может быть лишь легкой проблемой, и она легко поддается лечению (3). Однако следует внимательно наблюдать за младенцами с желтухой. Если желтуха становится серьезной и врачи не могут обеспечить соответствующее лечение, это может привести к церебральному параличу (ЦП) , потере слуха и другим стойким нарушениям .
Кефалогематомы и врачебная халатность: надежная юридическая помощь
Кефалогематома может быть связана с родовой травмой от щипцов или родов с помощью вакуумного экстрактора.Обязанностью врача является соблюдение стандартов оказания помощи , и если качество их лечения приводит к травмам, то закон разрешает этим специалистам нести ответственность за свои ошибки . Если ваш ребенок перенес кефалогематому или другую родовую травму в результате врачебной халатности , обратитесь к юристам в Reiter & Walsh ABC Law Centres . Мы можем помочь вам получить ресурсы, необходимые вашему ребенку для лечения, терапии и безопасного будущего.Вы ничего не платите, если мы не выиграем или не урегулируем дело в вашу пользу.
Бесплатное рассмотрение случая | Доступно 24/7 | Никаких комиссий, пока мы не выиграем
Позвоните на бесплатную телефонную линию 888-419-2229
Нажмите кнопку Live Chat в своем браузере
Заполните нашу онлайн-форму связи
Источник
1. Лечение гематомы (эпидуральная анестезия), симптомы (синяк) и изображения. (нет данных). Получено 31 августа 2018 г. с сайта https://www.emedicinehealth.com/matoma/viewer-comments_em-2250.htm
2. Перри, С. Э., Хокенберри, М. Дж., Лоудермилк, Д. Л., и Уилсон, Д. (2013). Уход за матерью и ребенком . Elsevier Health Sciences.
3. Кефалогематома: причины, перспективы и многое другое. (нет данных). Получено 31 августа 2018 г. с сайта https://www.healthline.com/health/cephalohatoma#diagnosis
.4. Лечение и ведение неонатальной желтухи: подходы, медицинское обслуживание, диета. (2018, 25 июля). Получено 31 августа 2018 г. с сайта https: // emedicine.medscape.com/article/974786-treatment#d6
5. Шорофски, М. Дж., И Бхатиа, Д. (2018). Новорожденный со спонтанным разрывом инфицированной кефалогематормы. Международный журнал современной педиатрии , 5 (2), 649-650.
Статьи по теме из юридического центра Reiter & Walsh ABC
Травмы, вызванные щипцами и вакуумным экстрактором
Типы кровотечений у младенцев
Ведение дела о родовой травме: часто задаваемые вопросы
Поверенный по травмам при рождении кефалгематомы | Richards & Richards, LLP
Прокурор по кефалгематоме Питтсбург
Кефалгематома — довольно распространенная родовая травма, которая чаще всего возникает во время родов с использованием щипцов или вакуум-экстрактора.Кефалгематома возникает, когда голова ребенка ударяется о тазовую кость матери или прижимается к ней во время родов. Термин «кефалгематома» относится к поражению, которое образуется на голове новорожденного из-за скопления крови под теменной областью черепа, расположенной между макушкой и серединой затылка.
Не путать с субдуральной гематомой, которая представляет собой лужу крови, которая собирается внутри черепа. Кефалгематома — это скопление крови, которое возникает под кожей волосистой части головы из-за того, как ткань под кожей головы соединена.Кефалгематома отличается от субдуральной гематомы тем, что находится за пределами черепа и обычно не пересекает середину макушки.
Риски, связанные с кефаломатомой
Кефалгематома встречается примерно в 1–2% естественных вагинальных родов. При родах, требующих использования щипцов или вакуум-экстрактора, это происходит примерно в 3–4% таких родов. Наличие кефалгематомы не обязательно означает, что ребенок будет больше страдать от травм.Обычно это вызывает анемию и / или желтуху в течение второго и пятого дня жизни; однако есть случаи, когда кефалгематома может скрывать травму головного мозга и / или перелом черепа. Кроме того, ребенок с кефалгематомой может быть уязвим для заражения бактериями, попадающими в кровь, когда кровь просачивается обратно в тело и течет через сердце в другие части тела.
Другой риск — возможность возникновения инфекции внутри очага кефалематомы. Хотя это гораздо менее распространенное явление, врачи и медсестры должны внимательно следить за любым новорожденным из группы риска, если поражение увеличивается, увеличивается ли окружность головы ребенка или если поражение более болезненное, чем обычно.
Как лечится кефалгематома?
Обычно для полного заживления поражения и шишки на голове ребенка требуется от нескольких недель до нескольких месяцев. Большинство из них заживают в течение первых трех месяцев после рождения ребенка. В процессе заживления кровь и клетки, застрявшие между черепом и кожей ребенка, разрушаются и снова всасываются в тело ребенка. В большинстве случаев кефалгематома заживает изнутри, и внешний край поражения начинает затвердевать, поскольку кальций в теле ребенка направляется на то место, чтобы защитить его.Это может показаться тревожным, но на самом деле это часть нормального процесса заживления и на самом деле это хорошо. После того, как кефалгематома ребенка физически зажит, врачи сделают рентген, чтобы убедиться, что череп ребенка не поврежден.
Позвоните в нашу юридическую фирму сегодня для бесплатной оценки дела
Хотя кефалогематомы довольно распространены и шансы на выздоровление ребенка с кефалогематомой очень высоки, все же есть несколько случаев, когда халатный медицинский работник полагается на вероятность того, что это не более серьезное заболевание, и не сможет внимательно следить за ребенком. после рождения.Если это произойдет, и ваш ребенок также пострадал от сломанных пластин роста, травматического повреждения головного мозга или перелома черепа, вы можете подать иск о врачебной халатности против соответствующего больничного врача или медсестры и учреждения или больницы, в которых они работают. Позвоните сегодня адвокатам штата Пенсильвания по вопросам медицинской халатности в Richards & Richards, LLP, чтобы получить бесплатную консультацию по телефону 412-261-2620.
родовых травм у ребенка. Детские травмы. Пациент
Переход ребенка из безопасной матки во внешний мир становится опасным из-за следующего:
- Череп должен иметь форму, чтобы облегчить прохождение через таз, и может быть цефалопазовая диспропорция (ЦФД) — a несоответствие размеров головки плода вместимости таза матери.Это может быть большая голова в нормальном тазе или нормальная голова в ограниченном тазу.
- Неправильное положение увеличивает риск, в то время как неправильное представление требует кесарева сечения.
- Сокращения увеличивают запас плаценты.
- Легкие и кровообращение претерпевают большие изменения.
Трудности с доставкой могут усугубить ситуацию. Может потребоваться ускорение родов из-за дистресса плода. Это может проявляться как гипоксия плода (показанная на электронном мониторинге плода) и как ацидоз при заборе крови плода.
Травмы могут быть вызваны сочетанием механической травмы и гипоксии. Родовые травмы могут быть незначительными и преходящими, но они могут привести к серьезным и необратимым последствиям, включая перинатальную и неонатальную смерть. [1] Ранее предполагалось, что большинство случаев церебрального паралича было вызвано неправильным акушерским вмешательством; однако теперь понятно, что в большинстве случаев причина возникает до родов, а в случаях, связанных с гипоксией при рождении, это часто является вторичным по отношению к ранее существовавшей патологии, включая генетические мутации. [2]
Эпидемиология
Данные о серьезных (но не смертельных) родовых травмах в Великобритании обычно не собираются. Что касается летальных исходов, существует обследование в масштабах всей Великобритании, которое показало постепенное сокращение числа мертворожденных и перинатальных смертей с 2003 года: чем легче ребенок и чем раньше гестационный возраст, тем выше риск мертворождения или неонатальной смерти. [1]
Канадское исследование показало, что травмы плода случаются у 2% родов. [3] Анализ, основанный на опубликованных исследованиях, оценил риск травмы плечевого сплетения в пределах 0.От 5 до 2,0 на 1000 живорождений через естественные родовые пути. [4]
Факторы риска
К факторам риска родовой травмы относятся:
- Крупный младенец: особенно, если он весит более 4500 г.
- ДПК.
- Инструментальная доставка, особенно щипцы для средней полости или вентузел для глубокой поперечной остановки.
- Тазовые роды: роды через естественные родовые пути и экстренное кесарево сечение во время родов связаны с небольшим, но значительным риском кратковременного увеличения заболеваемости и смертности. [5]
- Недоношенность: маленькая голова и не полностью сформированный череп — выпадение осадка может вызвать «лопание пробки от шампанского», что может привести к внутричерепному кровоизлиянию.
- Дистоция плеча: риск снижается, если роды проводятся опытной акушеркой или акушером. [6, 7]
К другим факторам риска относятся:
- Primagravida (непроверенный таз).
- Очень короткие роды, которые могут означать преждевременные роды недоношенного ребенка.
- Очень долгие работы, которые могут указывать на CPD.
- Олигогидрамнион.
- Врожденные аномалии, особенно при увеличении головы (макросомия).
Травмы черепа
Цефалогематома
Синоним: цефалгематома
- Кровотечение между надкостницей и черепом вызывает гематому, обычно в теменной области, а иногда и в затылочной области. Распространение ограничено линиями швов, которые плотно прилегают друг к другу, поэтому он ограничен поверхностью одной черепной кости. Кровопотеря может вызвать анемию и даже гипотонию.
- Когда гематома рассасывается, распад гемоглобина может вызвать гипербилирубинемию, которая может нуждаться в лечении.
- Также может присутствовать лежащий в основе перелом черепа. Если есть подозрение и подозрение на депрессию, требуется КТ или МРТ и может быть показано хирургическое вмешательство.
- Спонтанная ремиссия может длиться несколько недель, иногда наблюдается остаточный кальциноз. В редких случаях может потребоваться хирургическое удаление по косметическим причинам.
- Гематома может (редко) инфицироваться.
Подпалеальная гематома
- Кровотечение между надкостницей и волосистой частью головы обычно связано с использованием экстракции вентусе, но, как сообщается, происходит спонтанно.
- Частота 40-60 случаев на 10 000 родов, снижение до 4 на 10 000 при спонтанных вагинальных родах; смертность достигает 12-25%. [8]
- 77% следят за инструментальным родоразрешением. [9]
- Обычно проявляется в течение 12–72 часов после рождения как мягкое колеблющееся образование в коже черепа, особенно на затылке.
- Распространение не ограничено линиями швов.
- Он может распространяться медленно, оставаться незамеченным и проявляться в виде гиповолемического шока.
- Лечение консервативное, но его следует рассматривать у любого новорожденного с необъяснимым коллапсом.
- Рассмотрите возможность дефекта коагуляции.
Caput Succedaneum
- Это плохо определенное подкожное скопление серозно-геморрагической жидкости, которое распространяется по линиям швов и средней линии.
- Очень часто возникает после продолжительных родов.
- Не вызывает особых проблем.
Порезы и ссадины
- Они могут появиться в результате оперативных родов, включая разрезание ребенка лезвием скальпеля при кесаревом сечении. При разрезании последнего слоя матки даже в экстренных случаях требуется большая осторожность.
- Надрезы нуждаются в заделке и обработке.
Некроз подкожно-жировой клетчатки
- Обычно это не проявляется при рождении.
- Некоторое время спустя появляются твердые подкожные бляшки неправильной формы с темным красно-пурпурным обесцвечиванием.
- Они возникают на конечностях, лице, туловище или ягодицах в результате давления во время родов.
- Лечения нет, и они должны исчезнуть, но иногда наблюдается кальциноз.
Травма плечевого сплетения
Это происходит примерно у 2 на 1000 родов. [10] Большинство из них — паралич Эрба с поражением верхней части плечевого сплетения. Основной проблемой обычно является неразумное вытяжение при защемлении переднего плеча (дистоция плеча). [11]
К сопутствующим травмам относятся:
- Перелом ключицы.
- Перелом плечевой кости.
- Подвывих шейного отдела позвоночника.
- Травма шейного отдела спинного мозга.
- Паралич лицевого нерва.
- Иногда парез диафрагмального нерва.
Паралич Эрба
- Повреждение сегментов С5, С6 плечевого сплетения.
- Это вызывает потерю движения плеча с вялой рукой, приведенной и повернутой внутрь.Локоть пронаирован и разогнут, запястье согнуто.
- Хватательный рефлекс в норме сохраняется, но рефлексы Моро, двуглавой мышцы и лучевые рефлексы утрачены.
См. Также отдельную статью о параличе Эрба.
Положение руки напоминает положение носильщика, который отворачивается, но протягивает руку за спиной для чаевых.
Паралич Клумпке
У младенцев это встречается гораздо реже, чем паралич Эрба.
- Это связано с повреждением нервов сегментарного происхождения С7, С8, Т1 в плечевом сплетении.
- Вызывает паралич со слабостью кисти и потерей хватательного рефлекса.
- Синдром Хорнера можно увидеть при повреждении Т1.
Ведение
- Большинство случаев травмы плечевого сплетения разрешаются спонтанно в течение четырех месяцев, но это может занять до двух лет.
- Требуется рентген для исключения переломов и обследование на парез диафрагмального нерва. Дальнейшие исследования включают МРТ, электромиографию, исследования нервной проводимости и КТ миографию.
- Чтобы предотвратить контрактуры, обездвиживайте руку в верхней части живота на семь дней, затем начните физиотерапию с помощью шин для запястья.
- Нейрохирургическое восстановление нерва следует рассмотреть, если движения не возвращаются через три месяца, а результаты электрофизиологии предполагают плохой прогноз. [12]
- Возможно выявить новорожденных с наихудшим прогнозом через 1 месяц. [13]
Повреждение черепного нерва
Повреждения черепного нерва и спинного мозга возникают в результате гиперэкстензии, тракции и перенапряжения с одновременным вращением.Нейрапраксия проходит быстро, но полное перерезание нерва или пуповины является гораздо более серьезным заболеванием.
- Центральное повреждение лицевого нерва и блуждающего нерва вызывает асимметричное лицо при плаче с отеком и гладкостью пораженной стороны и опущением стороны рта.
- Периферическое повреждение вызывает паралич только глаза, лба или рта.
- В большинстве случаев выздоровление начинается вскоре, но полное выздоровление может занять месяцы.
- Глаза необходимо защищать синтетическими слезами и покрытием.
- Если через 7-10 дней улучшения не наблюдается, требуется обследование.
- Повреждение диафрагмального нерва может вызвать паралич половины диафрагмы, что приведет к затруднению дыхания со значительной смертностью. Это может произойти изолированно или в сочетании с травмой плечевого сплетения. Ультразвук или рентген показывают приподнятую гемидиафрагму, но на ранних стадиях это может отсутствовать. Скрининг может показать неподвижность.
Повреждение гортанного нерва
- Односторонний паралич часто проявляется хриплым криком или стридором и может нарушать глотание.
- Двустороннее повреждение вызывает серьезные респираторные проблемы.
- Диагноз ставится с помощью ларингоскопии, чтобы исключить другие причины симптомов.
- Обычно выздоровление наступает через 4–6 недель, но может длиться до года.
Травма спинного мозга
- Повреждение спинного мозга часто приводит к мертворождению или смерти младенцев вскоре после родов из-за невозможности дышать.
- Вентиляция может спасти жизнь. Если поражение не является временной нейропраксией, это будет длиться всю жизнь.
- Те, кто выживают, слабы и часто развивают спастичность.
- Диагноз ставится на основании МРТ или КТ миелографии.
- Лечение поддерживающее.
Переломы
Ключица
- Перелом ключицы является обычным явлением и проявляется явным параличом.
- При пальпации могут быть обнаружены крепитация, неровности костей и мышечный спазм.
- Заживает в течение 7-10 дней при иммобилизации руки.
- Подтвердите диагноз рентгеном.
- Ищите другие повреждения.
Кости руки и ноги
- Во время родов может быть слышен перелом.
- Проявляется отсутствием нормальных движений конечности с появлением опухоли, которая проявляется позже.
- Подтвердите рентгеновским снимком.
- Обработайте 8-10-дневным нарезанием шин или редукцией и литьем в случае смещения.
- Проверьте наличие повреждений лучевого нерва при переломах руки.
Брюшное кровотечение
- Это проявляется шоком, бледностью и вздутием живота, возможно, синеватого цвета.
- Проверить на анемию.
- Поставить диагноз с помощью парацентеза.
- Причины включают разрыв печени и разрыв селезенки.
Гипоксия
Факторы в родах сложны; однако такие процессы, как заболевание маточно-плацентарных сосудов, снижение перфузии матки, сепсис плода, снижение резервов плода и компрессия пуповины, могут быть вовлечены отдельно или в комбинации, вызывая дистресс плода. Гестационные и дородовые факторы изменяют реакцию плода на эти процессы.
Несмотря на то, что церебральный паралич тесно связан с низким баллом по шкале Апгар через пять минут после рождения, у большинства детей с низким баллом церебральный паралич не развивается. [14] В настоящее время считается, что большинство случаев являются следствием дородовых травм плода. Только у 13% детей с неонатальной энцефалопатией позже диагностируется церебральный паралич. [15]
Профилактика
Хороший уход за беременными снизит риск неблагоприятных исходов как для матери, так и для ребенка.
Кесарево сечение
Страх повреждения плода и огромные судебные издержки привели к увеличению частоты кесарева сечения, которая в настоящее время составляет от 20% до 25% в Великобритании в целом со значительными географическими вариациями. [16] В некоторых частях мира этот показатель выше.
В настоящее время ведутся споры относительно увеличения частоты кесарева сечения. Всемирная организация здравоохранения предложила, чтобы в развитых странах этот показатель не превышал 15%.Навыки использования щипцов Килланда и вспомогательного тазового предлежания теряются по мере того, как кесарево сечение проводится с большей готовностью.
Недоношенность
Недоношенность является основным фактором перинатальной смертности и заболеваемости. Одним из наиболее важных факторов риска преждевременных родов является социально-экономическая депривация матери и связанное с этим поведение и образ жизни. [1] Плоды с наибольшим риском недоношенности — это плоды с наименьшим весом для гестационного возраста из-за задержки роста плода. [17]
Родовая травма (у ребенка)
Рождение ребенка в Австралии очень безопасно, хотя, по оценкам, более 1000 младенцев получают травмы во время родов каждый год. Если ваш ребенок получил травму, это может быть очень неприятно, но большинство родовых травм носят временный характер. Эта статья может помочь вам понять, что произошло и чего ожидать, если ваш ребенок получил травму во время родов.
Что такое родовая травма?
Родовая травма новорожденного, также называемая «неонатальной родовой травмой», может включать множество факторов, от ушиба до повреждения нерва сломанной кости.Иногда травма возникает в результате спасательных процедур.
Около 49 из каждых 10 000 детей, рожденных в австралийских больницах, получают родовые травмы. Вот некоторые из видов родовых травм у младенцев.
Синяки и отеки
Иногда ребенок может родиться с легкими временными травмами головы или лица. К ним относятся синяки, отек (иногда называемый шиньоном ), уплотнения, вызванные кровотечением под кожей (головки и кефалогематомы) и кровь внутри глаза (субконъюнктивальное кровоизлияние).
Переломы
Переломы (разрывы) могут возникать, когда ребенку трудно вывести ребенка по родовым путям. Чаще всего ломается ключица (ключица), и это может произойти, когда плечо ребенка застревает (дистоция плеча) или если ребенок рождается в тазовом предлежании (сначала нижняя часть).
Повреждение нерва
Нервы могут быть повреждены во время родов, особенно на лице ребенка (что может привести к параличу лицевого нерва) и плече (что может привести к параличу плеча — потере подвижности рук).Обычно повреждение нервов у новорожденного носит временный характер.
Повреждение мозга
В очень редких случаях ребенок может получить травму головного мозга во время родов. Если ребенок не получает достаточно кислорода в течение длительного времени во время родов (перинатальная асфиксия), он может получить повреждение головного мозга. Детский церебральный паралич — это тип повреждения головного мозга, но лишь очень небольшой процент случаев церебрального паралича возникает из-за осложнений при рождении.
Кровотечение в мозгу
В редких случаях у ребенка может возникнуть кровотечение в головном мозге или вокруг него во время родов.Это чаще встречается у очень недоношенных детей, и у большинства младенцев с кровотечением симптомы отсутствуют. Другие могут быть вялыми, испытывать трудности с кормлением и / или иметь судороги.
Что вызывает родовые травмы?
Родовые травмы могут произойти просто из-за давления и сопротивления при естественных родах. Когда ребенок движется по родовым путям, на его череп и тело оказывается давление со стороны тазовых костей матери.
Большой вес при рождении (более 4 кг) может увеличить риск травмы во время родов.Также существует больший риск, если ребенок находится в трудном для родов и родов положении (например, в тазовом предлежании). Недоношенные дети, родившиеся до 37 недель, обычно более хрупкие и могут быть легче травмированы.
Другие причины родовой травмы ребенка включают тяжелые или продолжительные роды, дистоцию плеча и цефалопазу (если таз матери недостаточно велик или имеет форму, позволяющую роды через естественные родовые пути).
Младенцы, рожденные с помощью щипцов или вентхауса (вакуума), подвергаются более высокому риску образования синяков или отметин на голове или лице ребенка.
Недостаток кислорода для ребенка во время родов может быть вызван рядом причин, например проблемами с пуповиной, серьезными событиями у матери, такими как кровотечение или лихорадка во время родов, разрыв матки или отслойка плаценты (когда это происходит). от матки преждевременно).
Лечение родовых травм у младенцев
Большинство родовых травм у младенцев носит временный характер. Если повреждены мягкие ткани, то лечение обычно не требуется — медицинская бригада будет просто наблюдать за ребенком и может провести тесты, чтобы проверить наличие других повреждений.
Если был перелом, вашему ребенку может потребоваться рентген или другое обследование. Может потребоваться иммобилизация конечности, а некоторым детям может потребоваться операция.
Если у вашего ребенка повреждены нервы, медицинская бригада будет внимательно следить за ними, и выздоровление может занять несколько недель. При более серьезном повреждении нервов вашему ребенку может потребоваться особый уход.
Где получить помощь и поддержку
Родовая травма — Дуган, Бабидж, Толлей и Колер
В то время как значительное большинство младенцев в Соединенных Штатах рождается благополучно без травм, очень многие дети страдают от родовых травм того или иного рода.Причины могут быть разными — от небрежного акушерского ухода до ненадлежащего использования инструментов для оказания помощи при родах и неправильного ухода за новорожденным после родов. Независимо от причины, удар может длиться всю жизнь.
Для любой матери успешная беременность и роды требуют невероятных финансовых, эмоциональных и физических усилий. Мать естественным образом формирует сильную эмоциональную связь со своим ребенком задолго до его рождения. Эта приверженность и эмоциональная связь делают мысль о том, что ее ребенок страдает любой родовой травмой, которую иначе можно было бы избежать, просто пугающей.Родители безнадежно травмированного ребенка по понятным причинам обеспокоены, обезумели и не уверены в том, что ждет в будущем. Узнав, что их ребенок теперь должен терпеть боль, страдания и потенциально изменяющие жизнь, необратимые травмы и повреждения, они хотят знать, почему их ребенок был травмирован, и что ответственные стороны будут привлечены к ответственности.
Если у вашего ребенка возникли осложнения при родах, которые привели к серьезным травмам не по вашей вине, Bruce Babij и его команда юристов Dugan, Babij, Tolley & Kohler преданы вашему делу.Брюс и его команда сосредоточены на защите законных прав всех детей, получивших родовые травмы или ставших жертвами акушерских или неонатальных врачебных ошибок.Судебные иски в связи с родовыми травмами
Иски о родовых травмах являются уникальным типом судебных исков и требуют особого рассмотрения со стороны знающего, опытного адвоката по медицинской халатности, который хорошо знаком с типами и причинами родовых травм и с юридическими аргументами, необходимыми для успешного рассмотрения таких исков в суде .
Брюс и его команда в Dugan Babij Tolley & Kohler добились значительных успехов в детальной оценке, тщательной подготовке и последующем активном преследовании исков о родовых травмах в судебных разбирательствах против тех медицинских работников, которые участвовали в акушерском ведении, рождении и уходе за новорожденным. — акушеры, акушерки, акушерские медсестры, практикующие медсестры, фельдшеры, семейные врачи, неонатологи и педиатры. Как и любой родитель, мы твердо убеждены в том, что любой, кто оказал некачественный или небрежный уход матери или ее ребенку, который привел к травмам или ущербу, должен быть привлечен к ответственности в максимальной степени, разрешенной законом.
Родовые травмы быстро истощают ресурсы семьи
Серьезные родовые травмы, несомненно, истощат физические, эмоциональные и финансовые ресурсы семьи. Младенцы, страдающие осложнениями или травмами, связанными с родами, в результате халатных действий или бездействия медицинских работников и больниц, часто нуждаются в тщательном квалифицированном уходе или уходе. Во многих случаях травмированному ребенку потребуется операция, даже несколько операций или другие дорогостоящие инвазивные методы лечения и терапии.Несмотря на такие медицинские, хирургические и терапевтические вмешательства, многие младенцы, страдающие родовыми травмами, по-прежнему имеют серьезные постоянные инвалидности, требующие пожизненного ухода, лечения и наблюдения.
Брюс и его команда в Dugan Babij Tolley & Kohler будут бороться за получение справедливой компенсации за вашего травмированного ребенка, позволяя вам предоставить то, что необходимо и может потребоваться для ухода за вашим ребенком, и давая вам душевное спокойствие, зная, что ваш ребенок будет быть защищенным.
Типичные вердикты о родовых травмах и возмещение ущерба
Когда ребенок получает травму, связанную с родами, как ребенок, индивидуально, так и / или вы, родитель ребенка, можете иметь право требовать возмещения различных видов ущерба, включая, например, компенсацию прошлых и будущих медицинских расходов, в связи с потеря заработка и способности зарабатывать, а также из-за физической и эмоциональной боли и страданий.
Брюс и его команда в Dugan Babij Tolley & Kohler обладают знаниями и опытом для судебного преследования даже самых сложных случаев родовых травм в любой точке США. Мы помогли семьям с разным происхождением и разным уровнем дохода, проживающим в географических точках по всей стране, с одной всеобъемлющей целью: бороться, чтобы помочь своему ребенку защитить свои законные права сейчас и в будущем.
Типичные вердикты о родовых травмах и возмещения, полученные Dugan Babij Tolley & Kohler , включают :
- Восстановление более 16 миллионов долларов для ребенка, получившего травму в результате неонатального менингита, вызванного E-coli.
- Восстановление более 44 миллионов долларов для ребенка, получившего травму в результате геморрагического предлежания плаценты.
- Восстановление более 30 миллионов долларов для ребенка, получившего травму в результате родоразрешения с помощью вакуум-экстракции.
- Восстановление более 25 миллионов долларов для ребенка, получившего травму во время родов в результате гиперстимуляции матки с помощью Cytotec / Misoprostol.
- Восстановление более 24 миллионов долларов для ребенка, получившего травму в результате отслойки плаценты.
- Восстановление более 27 миллионов долларов для ребенка, получившего травму в результате неонатального стрептококкового менингита группы B.
Подача своевременного иска
Хотя родовая травма у ребенка иногда может быть заметна сразу, причина травмы может быть неясной и неясной для родителей ребенка. В других случаях последствия родовых травм могут быть полностью очевидны лишь на более поздних этапах развития ребенка. В любом случае для родителей, которые учатся справляться с непосредственными последствиями ухода за ребенком, получившим неожиданную травму во время родов, часто откладывается мысль об обращении за юридической консультацией и помощью.Поскольку различные сроки исковой давности (и / или срока давности) в каждом штате устанавливают жесткие сроки для того, когда и как могут быть поданы и поддержаны судебные разбирательства, время всегда имеет существенное значение. Обеспокоенные родители должны как можно скорее составить планы, чтобы получить компетентное юридическое руководство для защиты своих законных прав и законных прав своего ребенка до того, как эти права будут потеряны. Что и когда делать, может привести к принятию множества запутанных и сбивающих с толку решений. Мы можем помочь вам решить, когда и как действовать для защиты законных интересов вашего ребенка.
Как скоро мне нужно будет подать иск?
Срок подачи иска о родовой травме варьируется от штата к штату. Например, во многих штатах иск должен быть подан в течение одного года с даты возникновения причины иска, которая может быть уже в день рождения. В других штатах срок давности для требований, которые должны быть поданы родителем от имени травмированного ребенка, отличается от срока давности для требований, которые могут быть поданы непосредственно ребенком.Применимые сроки подачи претензий, установленные законом об исковой давности штата, часто меняются, что приводит к дальнейшей потенциальной путанице и неопределенности. Но по истечении срока исковой давности может оказаться невозможным поддержание успешного иска, независимо от его потенциальной действительности.
Если вы знаете или даже подозреваете, что ваш ребенок мог быть травмирован при рождении, очень важно, чтобы вы как можно скорее получили компетентные юридические консультации и помощь для защиты ваших законных прав и прав вашего ребенка, прежде чем они будут потеряны навсегда.Немедленно свяжитесь с нами, чтобы определить, есть ли у вас обоснованные претензии.
Типы родовых травм
Различия между врожденными аномалиями, врожденными дефектами и родовыми травмами могут иметь ключевое значение для того, существует ли обоснованное юридическое требование. Врожденные дефекты обычно вызваны ранее существовавшим генетическим или метаболическим заболеванием, синдромом или состоянием. Врожденные аномалии могут быть связаны с пороками развития головного мозга или других основных органов. Но для юристов родовых травмы — это травмы и осложнения, которых можно было избежать иным образом, которые понесет ребенок и вызваны халатностью медицинских работников.Родовые травмы могут быть вызваны или возникли в результате профессиональной халатности во время дородового ухода матери, во время родов, во время родов или во время ухода за ребенком сразу после рождения.
Во многих случаях родовых травм можно избежать, если ответственные члены медицинской бригады разумно предвидят, распознают и вмешиваются в ответ на факторы риска для здоровья матери и плода во время беременности, родов и родоразрешения, а также те, которые возникают непосредственно во время беременности. послеродовой уход.Разумный мониторинг здоровья и благополучия матери и ребенка во время беременности и родов обычно включает медицинский осмотр, мониторинг сердца плода, лабораторные исследования и акушерское ультразвуковое исследование.
Распространенной причиной предотвратимой родовой травмы является гипоксия плода, недостаток кислорода или ишемия плода, снижение кровотока, которое происходит во время родов и до родов. Часто ребенок, подверженный риску травмы, рождается, а затем его реанимируют по небрежности после рождения, что приводит к гипоксической травме головного мозга, которую можно было бы избежать.Эти два события могут быть связаны, но оба могут привести к осложнениям, которые иногда называют «асфиксией», «гипоксией» или «кислородным голоданием». Тяжелая гипоксия или ишемия при рождении могут привести к целому ряду серьезных травм и, как следствие, к инвалидности, многие из которых являются постоянными, включая церебральный паралич (более подробно поясняется ниже).
Родовые травмы Медицинские диагнозы
Возможно, одна из самых пугающих вещей для родителей — это сообщение о том, что у вашего ребенка «неблагоприятный исход» после родов и что его срочно отправляют в отделение интенсивной терапии новорожденных или срочно отправляют в другую больницу для оказания интенсивной терапии.Спектр медицинских осложнений и связанных с ними диагнозов, которые можно описать как наличие у вашего ребенка, часто сбивает с толку и усложняется использованием расплывчатых и незнакомых медицинских терминов. Ниже описаны некоторые из наиболее частых типов родовых травм, о которых сообщается в Соединенных Штатах, а также их типичные причины и методы лечения.
Caput Succedaneum — это состояние, характеризующееся отеком кожи головы, обычно возникающим во время или вскоре после вагинальных родов или родов с помощью инструмента.Обычно это не повод для беспокойства, и обычно оно проходит в течение нескольких дней или недель. Если это не так, то, возможно, есть повод для беспокойства. Причиной этого состояния могут быть длительные тяжелые роды с длительным толканием, а также использование вакуумного экстрактора или щипцов во время родов. Наличие caput Succedaneum не обязательно указывает на повреждение головного мозга ребенка или костей черепа, но может привести к другим осложнениям, таким как желтуха, особенно если это связано с некоторой степенью кровотечения.Хотя это может быть вызвано схожими факторами, caput Succedaneum не следует путать с кефалогематомой, которая обычно относится к кровотечению под волосистой части головы.
Кефалогематома — это скопление крови под защитной оболочкой, покрывающей череп ребенка. Кефалогематома может проявляться в виде увеличения или даже в виде «шишек» на голове или коже черепа ребенка, иногда через несколько часов после родов. Кефалогематома может казаться мягкой и может увеличиваться в размерах в первые часы ребенка, если кровотечение и отек продолжаются.В большинстве случаев состояние не требует особой медицинской помощи и проходит через несколько недель или месяцев без каких-либо осложнений. Однако в некоторых случаях, если кефалогематома связана со значительным кровотечением, могут развиться потенциально серьезные осложнения, которые необходимо своевременно диагностировать и лечить.
Травма плечевого сплетения, или паралич Эрба, является распространенным осложнением, связанным с трудными родами с помощью вагинальных или инструментальных вспомогательных средств, особенно когда плечи ребенка застревают или повреждаются во время родов, состояние, известное как дистоция плеча.Если акушер или акушерка по неосторожности потянет за голову ребенка или повернет его, чтобы сместить пораженное плечо, это может привести к травме плечевого сплетения. Плечевое сплетение — это сеть нервов, соединяющая спинной мозг с ручками ребенка. Когда нервы плечевого сплетения растягиваются, частично разрываются или даже отделяются от спинного мозга (отрыв), функция руки и кисти ребенка может быть серьезно и необратимо нарушена. Распространенным признаком травмы плечевого сплетения является то, что ребенок не может нормально двигаться или не может сгибать или вращать пораженную руку или кисть.Тяжесть травмы плечевого сплетения будет зависеть от того, какие нервы были повреждены, и от степени повреждения нервов. Если нервы плечевого сплетения разорваны или оторваны, это часто приводит к необратимому повреждению нервов и развитию паралича Эрба и подобных состояний. В серьезных случаях паралича Эрба обычно требуются дорогостоящие и болезненные операции, лечение и реабилитация. Несмотря на эти вмешательства, инвалидность, связанная с травмами плечевого сплетения и параличом Эрба, часто носит постоянный характер.
Сломанные кости и переломы черепа могут быть вызваны халатностью врача. Такие травмы могут возникнуть в результате:
- Неправильное использование вспомогательных инструментов и приспособлений, таких как вакуумный экстрактор или щипцы.
- Использование чрезмерной силы для поворота или извлечения ребенка, находящегося в неправильном положении в родовых путях. Обычно это связано с попыткой вагинальных родов, когда у ребенка нет нормального предлежания. Например, когда ребенок находится «солнечной стороной вверх» или в тазовом предлежании.
Ключица ребенка особенно подвержена переломам во время тазовых предлежаний и препятствует движению на пораженной стороне. К счастью, переломы ключицы и лучевой кости обычно заживают без осложнений. С другой стороны, переломы черепа могут быть связаны с основной травмой головного мозга и могут быть вызваны небрежным использованием щипцов во время родов. В редких случаях медицинский персонал может уронить новорожденного после родов, что приведет к травмам.
Синяки на лице, голове и / или других частях тела ребенка могут быть вызваны прохождением ребенка по родовым путям или контактом с костями и тканями в тазу матери. Обширные синяки и связанные с ними травмы лица и кожи головы ребенка могут быть результатом сложной попытки вагинальных родов, часто связанной с неправильным предлежанием плода, или неправильного или чрезмерно сильного использования щипцов во время родов. Щипцы могут оставлять следы на голове или лице ребенка, которые, хотя и не являются повреждающими, могут отражать неправильное применение щипцов до родов.Кроме того, вакуумная экстракция может вызвать порезы, синяки на коже черепа ребенка или даже более серьезные осложнения, в том числе опасное для жизни осложнение, известное как подгалевидное кровоизлияние.
Гипоксия или кислородное голодание до, во время или даже после рождения может привести к неонатальной энцефалопатии, церебральному параличу и / или другим серьезным проблемам со здоровьем новорожденного. Наиболее частые причины гипоксии и кислородного голодания ребенка включают состояния и осложнения, которые нарушают нормальную функцию плаценты матери и плода, нормальный поток хорошо насыщенной кислородом крови к ребенку и от него через пуповину или другие события, которые вызывают прямую травму или нанесение вреда матери или ребенку до родов.К счастью, развитие гипоксии плода и кислородное голодание часто можно обнаружить до того, как ребенок получит серьезную или необратимую травму, что дает достаточно времени для принятия соответствующих мер по защите ребенка. Однако во многих случаях гипоксия и кислородное голодание до родов вызывают серьезные травмы головного мозга, когда медицинские работники не могут тщательно контролировать, оценивать и своевременно лечить развивающуюся гипоксию плода.
Гипоксия и кислородное голодание могут быстро разрушать клетки мозга, вызывая судороги, кому и необратимые нарушения, включая церебральный паралич, нарушение коркового зрения, связанное с частичной или полной слепотой, а также серьезные когнитивные нарушения и нарушения обучаемости.Если ребенка, лишенного кислорода при рождении, быстро и надлежащим образом не реанимировать, это может привести к еще большим травмам или даже к смерти.
Детский церебральный паралич представляет собой группу нервно-мышечных нарушений, которые могут повлиять на способность ребенка контролировать движения, осанку, рефлексы и мышечный тонус. Официальный диагноз церебрального паралича обычно не ставится до тех пор, пока ребенку не исполнится несколько лет. Детский церебральный паралич — частое осложнение, связанное с тяжелой гипоксией или ишемией плода, вызывающее повреждение тех участков мозга ребенка, которые отвечают за движения и контроль моторики.
Повреждение мозга, вызванное снижением кровотока, известное как ишемия ; аномально низким артериальным давлением или гипотонией; или, из-за гипоксии, низкий уровень кислорода во время родов или незадолго до них считается ведущей предотвратимой родовой травмой .
Полная степень повреждения головного мозга ребенка может быть не очевидна при рождении или даже в ближайшем неонатальном периоде. Все родители должны следить за развитием ребенка в следующих трех областях.
- Темперамент и поведение : Хотя родители ожидают, что их ребенок будет плакать после рождения, чрезмерный плач и пронзительный вой в сочетании с другим ненормальным поведением, таким как отказ от еды или чрезмерная суетливость, могут быть признаками повреждения мозга.Неправильное питание и ненормальный режим сна также могут быть симптомами основной травмы головного мозга.
- Внешний вид : Младенец с повреждением головного мозга может выглядеть хорошо физически, но во многих случаях ненормальный внешний вид является признаком повреждения мозга. Например, у младенца может в конечном итоге развиться необычно маленькая окружность головы, состояние, известное как микроцефалия, или у него могут возникнуть трудности с фокусировкой глаз или появятся другие офтальмологические осложнения.Всем младенцам рекомендуется раннее посещение педиатра, и врач должен иметь возможность подтвердить диагноз, если внешний вид, развитие или поведение ребенка не кажутся нормальными.
- Развитие : Часто повреждение головного мозга ребенка полностью не определяется, пока не будет подтверждена задержка в развитии. Хотя этапы развития различаются для каждого ребенка, если ваш ребенок не переворачивается, не ползает, не держит предметы, не вокализирует, не улыбается или не реагирует на других в соответствии с диапазоном развития для своего возраста, такие задержки в развитии могут быть красными флажками для основной травмы мозга. .
Брюс Бабидж и его команда из Dugan Babij Tolley & Kohler готовы помочь. Помните, каждый день, когда вы откладываете поиск компетентного юридического совета для вас и вашего ребенка, — это еще один день, когда ваш ребенок не будет получать юридические услуги, необходимые для защиты его или ее законных прав. Мы будем работать с вами, чтобы гарантировать, что ваш ребенок получит справедливую и справедливую компенсацию, которую он заслуживает за любые родовые травмы, возникшие в результате медицинской халатности и халатности. Мы предлагаем сострадательную помощь и агрессивные юридические консультации во всех случаях подозрения на родовую травму и родовую травму.Позвоните в нашу бесплатную справочную линию по травмам и травмам, чтобы поговорить с адвокатом по телефону (800) 408-2080.
В то время как значительное большинство младенцев в Соединенных Штатах рождается благополучно без травм, очень многие дети страдают от родовых травм того или иного рода. Причины могут быть разными — от небрежного акушерского ухода до ненадлежащего использования инструментов для оказания помощи при родах и неправильного ухода за новорожденным после родов. Независимо от причины, удар может длиться всю жизнь.
Для любой матери успешная беременность и роды требуют невероятных финансовых, эмоциональных и физических усилий. Мать естественным образом формирует сильную эмоциональную связь со своим ребенком задолго до его рождения. Эта приверженность и эмоциональная связь делают мысль о том, что ее ребенок страдает любой родовой травмой, которую иначе можно было бы избежать, просто пугающей. Родители безнадежно травмированного ребенка по понятным причинам обеспокоены, обезумели и не уверены в том, что ждет в будущем. Узнав, что их ребенок теперь должен терпеть боль, страдания и потенциально изменяющие жизнь, необратимые травмы и повреждения, они хотят знать, почему их ребенок был травмирован, и что ответственные стороны будут привлечены к ответственности.
Если у вашего ребенка возникли осложнения при родах, которые привели к серьезным травмам не по вашей вине, Bruce Babij и его команда юристов Dugan, Babij, Tolley & Kohler преданы вашему делу. Брюс и его команда сосредоточены на защите законных прав всех детей, получивших родовые травмы или ставших жертвами акушерских или неонатальных врачебных ошибок.
Судебные иски в связи с родовыми травмами
Иски о родовых травмах являются уникальным типом судебных исков и требуют особого рассмотрения со стороны знающего, опытного адвоката по медицинской халатности, который хорошо знаком с типами и причинами родовых травм и с юридическими аргументами, необходимыми для успешного рассмотрения таких исков в суде .
Брюс и его команда в Dugan Babij Tolley & Kohler добились значительных успехов в детальной оценке, тщательной подготовке и последующем активном преследовании исков о родовых травмах в судебных разбирательствах против тех медицинских работников, которые участвовали в акушерском ведении, рождении и уходе за новорожденным. — акушеры, акушерки, акушерские медсестры, практикующие медсестры, фельдшеры, семейные врачи, неонатологи и педиатры. Как и любой родитель, мы твердо убеждены в том, что любой, кто оказал некачественный или небрежный уход матери или ее ребенку, который привел к травмам или ущербу, должен быть привлечен к ответственности в максимальной степени, разрешенной законом.
Родовые травмы быстро истощают ресурсы семьи
Серьезные родовые травмы, несомненно, истощат физические, эмоциональные и финансовые ресурсы семьи. Младенцы, страдающие осложнениями или травмами, связанными с родами, в результате халатных действий или бездействия медицинских работников и больниц, часто нуждаются в тщательном квалифицированном уходе или уходе. Во многих случаях травмированному ребенку потребуется операция, даже несколько операций или другие дорогостоящие инвазивные методы лечения и терапии.Несмотря на такие медицинские, хирургические и терапевтические вмешательства, многие младенцы, страдающие родовыми травмами, по-прежнему имеют серьезные постоянные инвалидности, требующие пожизненного ухода, лечения и наблюдения.
Брюс и его команда в Dugan Babij Tolley & Kohler будут бороться за получение справедливой компенсации за вашего травмированного ребенка, позволяя вам предоставить то, что необходимо и может потребоваться для ухода за вашим ребенком, и давая вам душевное спокойствие, зная, что ваш ребенок будет быть защищенным.
Типичные вердикты о родовых травмах и возмещение ущерба
Когда ребенок получает травму, связанную с родами, как ребенок, индивидуально, так и / или вы, родитель ребенка, можете иметь право требовать возмещения различных видов ущерба, включая, например, компенсацию прошлых и будущих медицинских расходов, в связи с потеря заработка и способности зарабатывать, а также из-за физической и эмоциональной боли и страданий.
Брюс и его команда в Dugan Babij Tolley & Kohler обладают знаниями и опытом для судебного преследования даже самых сложных случаев родовых травм в любой точке США. Мы помогли семьям с разным происхождением и разным уровнем дохода, проживающим в географических точках по всей стране, с одной всеобъемлющей целью: бороться, чтобы помочь своему ребенку защитить свои законные права сейчас и в будущем.
Типичные вердикты о родовых травмах и возмещения, полученные Dugan Babij Tolley & Kohler , включают :
- Восстановление более 16 миллионов долларов для ребенка, получившего травму в результате неонатального менингита, вызванного E-coli.
- Восстановление более 44 миллионов долларов для ребенка, получившего травму в результате геморрагического предлежания плаценты.
- Восстановление более 30 миллионов долларов для ребенка, получившего травму в результате родоразрешения с помощью вакуум-экстракции.
- Восстановление более 25 миллионов долларов для ребенка, получившего травму во время родов в результате гиперстимуляции матки с помощью Cytotec / Misoprostol.
- Восстановление более 24 миллионов долларов для ребенка, получившего травму в результате отслойки плаценты.
- Восстановление более 27 миллионов долларов для ребенка, получившего травму в результате неонатального стрептококкового менингита группы B.
Подача своевременного иска
Хотя родовая травма у ребенка иногда может быть заметна сразу, причина травмы может быть неясной и неясной для родителей ребенка. В других случаях последствия родовых травм могут быть полностью очевидны лишь на более поздних этапах развития ребенка. В любом случае для родителей, которые учатся справляться с непосредственными последствиями ухода за ребенком, получившим неожиданную травму во время родов, часто откладывается мысль об обращении за юридической консультацией и помощью.Поскольку различные сроки исковой давности (и / или срока давности) в каждом штате устанавливают жесткие сроки для того, когда и как могут быть поданы и поддержаны судебные разбирательства, время всегда имеет существенное значение. Обеспокоенные родители должны как можно скорее составить планы, чтобы получить компетентное юридическое руководство для защиты своих законных прав и законных прав своего ребенка до того, как эти права будут потеряны. Что и когда делать, может привести к принятию множества запутанных и сбивающих с толку решений. Мы можем помочь вам решить, когда и как действовать для защиты законных интересов вашего ребенка.
Как скоро мне нужно будет подать иск?
Срок подачи иска о родовой травме варьируется от штата к штату. Например, во многих штатах иск должен быть подан в течение одного года с даты возникновения причины иска, которая может быть уже в день рождения. В других штатах срок давности для требований, которые должны быть поданы родителем от имени травмированного ребенка, отличается от срока давности для требований, которые могут быть поданы непосредственно ребенком.Применимые сроки подачи претензий, установленные законом об исковой давности штата, часто меняются, что приводит к дальнейшей потенциальной путанице и неопределенности. Но по истечении срока исковой давности может оказаться невозможным поддержание успешного иска, независимо от его потенциальной действительности.
Если вы знаете или даже подозреваете, что ваш ребенок мог быть травмирован при рождении, очень важно, чтобы вы как можно скорее получили компетентные юридические консультации и помощь для защиты ваших законных прав и прав вашего ребенка, прежде чем они будут потеряны навсегда.Немедленно свяжитесь с нами, чтобы определить, есть ли у вас обоснованные претензии.
Типы родовых травм
Различия между врожденными аномалиями, врожденными дефектами и родовыми травмами могут иметь ключевое значение для того, существует ли обоснованное юридическое требование. Врожденные дефекты обычно вызваны ранее существовавшим генетическим или метаболическим заболеванием, синдромом или состоянием. Врожденные аномалии могут быть связаны с пороками развития головного мозга или других основных органов. Но для юристов родовых травмы — это травмы и осложнения, которых можно было избежать иным образом, которые понесет ребенок и вызваны халатностью медицинских работников.Родовые травмы могут быть вызваны или возникли в результате профессиональной халатности во время дородового ухода матери, во время родов, во время родов или во время ухода за ребенком сразу после рождения.
Во многих случаях родовых травм можно избежать, если ответственные члены медицинской бригады разумно предвидят, распознают и вмешиваются в ответ на факторы риска для здоровья матери и плода во время беременности, родов и родоразрешения, а также те, которые возникают непосредственно во время беременности. послеродовой уход.Разумный мониторинг здоровья и благополучия матери и ребенка во время беременности и родов обычно включает медицинский осмотр, мониторинг сердца плода, лабораторные исследования и акушерское ультразвуковое исследование.
Распространенной причиной предотвратимой родовой травмы является гипоксия плода, недостаток кислорода или ишемия плода, снижение кровотока, которое происходит во время родов и до родов. Часто ребенок, подверженный риску травмы, рождается, а затем его реанимируют по небрежности после рождения, что приводит к гипоксической травме головного мозга, которую можно было бы избежать.Эти два события могут быть связаны, но оба могут привести к осложнениям, которые иногда называют «асфиксией», «гипоксией» или «кислородным голоданием». Тяжелая гипоксия или ишемия при рождении могут привести к целому ряду серьезных травм и, как следствие, к инвалидности, многие из которых являются постоянными, включая церебральный паралич (более подробно поясняется ниже).
Родовые травмы Медицинские диагнозы
Возможно, одна из самых пугающих вещей для родителей — это сообщение о том, что у вашего ребенка «неблагоприятный исход» после родов и что его срочно отправляют в отделение интенсивной терапии новорожденных или срочно отправляют в другую больницу для оказания интенсивной терапии.Спектр медицинских осложнений и связанных с ними диагнозов, которые можно описать как наличие у вашего ребенка, часто сбивает с толку и усложняется использованием расплывчатых и незнакомых медицинских терминов. Ниже описаны некоторые из наиболее частых типов родовых травм, о которых сообщается в Соединенных Штатах, а также их типичные причины и методы лечения.
Caput Succedaneum — это состояние, характеризующееся отеком кожи головы, обычно возникающим во время или вскоре после вагинальных родов или родов с помощью инструмента.Обычно это не повод для беспокойства, и обычно оно проходит в течение нескольких дней или недель. Если это не так, то, возможно, есть повод для беспокойства. Причиной этого состояния могут быть длительные тяжелые роды с длительным толканием, а также использование вакуумного экстрактора или щипцов во время родов. Наличие caput Succedaneum не обязательно указывает на повреждение головного мозга ребенка или костей черепа, но может привести к другим осложнениям, таким как желтуха, особенно если это связано с некоторой степенью кровотечения.Хотя это может быть вызвано схожими факторами, caput Succedaneum не следует путать с кефалогематомой, которая обычно относится к кровотечению под волосистой части головы.
Кефалогематома — это скопление крови под защитной оболочкой, покрывающей череп ребенка. Кефалогематома может проявляться в виде увеличения или даже в виде «шишек» на голове или коже черепа ребенка, иногда через несколько часов после родов. Кефалогематома может казаться мягкой и может увеличиваться в размерах в первые часы ребенка, если кровотечение и отек продолжаются.В большинстве случаев состояние не требует особой медицинской помощи и проходит через несколько недель или месяцев без каких-либо осложнений. Однако в некоторых случаях, если кефалогематома связана со значительным кровотечением, могут развиться потенциально серьезные осложнения, которые необходимо своевременно диагностировать и лечить.
Травма плечевого сплетения, или паралич Эрба, является распространенным осложнением, связанным с трудными родами с помощью вагинальных или инструментальных вспомогательных средств, особенно когда плечи ребенка застревают или повреждаются во время родов, состояние, известное как дистоция плеча.Если акушер или акушерка по неосторожности потянет за голову ребенка или повернет его, чтобы сместить пораженное плечо, это может привести к травме плечевого сплетения. Плечевое сплетение — это сеть нервов, соединяющая спинной мозг с ручками ребенка. Когда нервы плечевого сплетения растягиваются, частично разрываются или даже отделяются от спинного мозга (отрыв), функция руки и кисти ребенка может быть серьезно и необратимо нарушена. Распространенным признаком травмы плечевого сплетения является то, что ребенок не может нормально двигаться или не может сгибать или вращать пораженную руку или кисть.Тяжесть травмы плечевого сплетения будет зависеть от того, какие нервы были повреждены, и от степени повреждения нервов. Если нервы плечевого сплетения разорваны или оторваны, это часто приводит к необратимому повреждению нервов и развитию паралича Эрба и подобных состояний. В серьезных случаях паралича Эрба обычно требуются дорогостоящие и болезненные операции, лечение и реабилитация. Несмотря на эти вмешательства, инвалидность, связанная с травмами плечевого сплетения и параличом Эрба, часто носит постоянный характер.
Сломанные кости и переломы черепа могут быть вызваны халатностью врача. Такие травмы могут возникнуть в результате:
- Неправильное использование вспомогательных инструментов и приспособлений, таких как вакуумный экстрактор или щипцы.
- Использование чрезмерной силы для поворота или извлечения ребенка, находящегося в неправильном положении в родовых путях. Обычно это связано с попыткой вагинальных родов, когда у ребенка нет нормального предлежания. Например, когда ребенок находится «солнечной стороной вверх» или в тазовом предлежании.
Ключица ребенка особенно подвержена переломам во время тазовых предлежаний и препятствует движению на пораженной стороне. К счастью, переломы ключицы и лучевой кости обычно заживают без осложнений. С другой стороны, переломы черепа могут быть связаны с основной травмой головного мозга и могут быть вызваны небрежным использованием щипцов во время родов. В редких случаях медицинский персонал может уронить новорожденного после родов, что приведет к травмам.
Синяки на лице, голове и / или других частях тела ребенка могут быть вызваны прохождением ребенка по родовым путям или контактом с костями и тканями в тазу матери. Обширные синяки и связанные с ними травмы лица и кожи головы ребенка могут быть результатом сложной попытки вагинальных родов, часто связанной с неправильным предлежанием плода, или неправильного или чрезмерно сильного использования щипцов во время родов. Щипцы могут оставлять следы на голове или лице ребенка, которые, хотя и не являются повреждающими, могут отражать неправильное применение щипцов до родов.Кроме того, вакуумная экстракция может вызвать порезы, синяки на коже черепа ребенка или даже более серьезные осложнения, в том числе опасное для жизни осложнение, известное как подгалевидное кровоизлияние.
Гипоксия или кислородное голодание до, во время или даже после рождения может привести к неонатальной энцефалопатии, церебральному параличу и / или другим серьезным проблемам со здоровьем новорожденного. Наиболее частые причины гипоксии и кислородного голодания ребенка включают состояния и осложнения, которые нарушают нормальную функцию плаценты матери и плода, нормальный поток хорошо насыщенной кислородом крови к ребенку и от него через пуповину или другие события, которые вызывают прямую травму или нанесение вреда матери или ребенку до родов.К счастью, развитие гипоксии плода и кислородное голодание часто можно обнаружить до того, как ребенок получит серьезную или необратимую травму, что дает достаточно времени для принятия соответствующих мер по защите ребенка. Однако во многих случаях гипоксия и кислородное голодание до родов вызывают серьезные травмы головного мозга, когда медицинские работники не могут тщательно контролировать, оценивать и своевременно лечить развивающуюся гипоксию плода.
Гипоксия и кислородное голодание могут быстро разрушать клетки мозга, вызывая судороги, кому и необратимые нарушения, включая церебральный паралич, нарушение коркового зрения, связанное с частичной или полной слепотой, а также серьезные когнитивные нарушения и нарушения обучаемости.Если ребенка, лишенного кислорода при рождении, быстро и надлежащим образом не реанимировать, это может привести к еще большим травмам или даже к смерти.
Детский церебральный паралич представляет собой группу нервно-мышечных нарушений, которые могут повлиять на способность ребенка контролировать движения, осанку, рефлексы и мышечный тонус. Официальный диагноз церебрального паралича обычно не ставится до тех пор, пока ребенку не исполнится несколько лет. Детский церебральный паралич — частое осложнение, связанное с тяжелой гипоксией или ишемией плода, вызывающее повреждение тех участков мозга ребенка, которые отвечают за движения и контроль моторики.
Повреждение мозга, вызванное снижением кровотока, известное как ишемия ; аномально низким артериальным давлением или гипотонией; или, из-за гипоксии, низкий уровень кислорода во время родов или незадолго до них считается ведущей предотвратимой родовой травмой .
Полная степень повреждения головного мозга ребенка может быть не очевидна при рождении или даже в ближайшем неонатальном периоде. Все родители должны следить за развитием ребенка в следующих трех областях.
- Темперамент и поведение : Хотя родители ожидают, что их ребенок будет плакать после рождения, чрезмерный плач и пронзительный вой в сочетании с другим ненормальным поведением, таким как отказ от еды или чрезмерная суетливость, могут быть признаками повреждения мозга.Неправильное питание и ненормальный режим сна также могут быть симптомами основной травмы головного мозга.
- Внешний вид : Младенец с повреждением головного мозга может выглядеть хорошо физически, но во многих случаях ненормальный внешний вид является признаком повреждения мозга. Например, у младенца может в конечном итоге развиться необычно маленькая окружность головы, состояние, известное как микроцефалия, или у него могут возникнуть трудности с фокусировкой глаз или появятся другие офтальмологические осложнения.Всем младенцам рекомендуется раннее посещение педиатра, и врач должен иметь возможность подтвердить диагноз, если внешний вид, развитие или поведение ребенка не кажутся нормальными.
- Развитие : Часто повреждение головного мозга ребенка полностью не определяется, пока не будет подтверждена задержка в развитии. Хотя этапы развития различаются для каждого ребенка, если ваш ребенок не переворачивается, не ползает, не держит предметы, не вокализирует, не улыбается или не реагирует на других в соответствии с диапазоном развития для своего возраста, такие задержки в развитии могут быть красными флажками для основной травмы мозга. .
Брюс Бабидж и его команда из Dugan Babij Tolley & Kohler готовы помочь. Помните, каждый день, когда вы откладываете поиск компетентного юридического совета для вас и вашего ребенка, — это еще один день, когда ваш ребенок не будет получать юридические услуги, необходимые для защиты его или ее законных прав. Мы будем работать с вами, чтобы гарантировать, что ваш ребенок получит справедливую и справедливую компенсацию, которую он заслуживает за любые родовые травмы, возникшие в результате медицинской халатности и халатности. Мы предлагаем сострадательную помощь и агрессивные юридические консультации во всех случаях подозрения на родовую травму и родовую травму.Позвоните в нашу бесплатную справочную линию по травмам и травмам, чтобы поговорить с адвокатом по телефону (800) 408-2080.
Детская кефалогематома, Мичиган | Caput Succedaneum вызывает
СОТНИ МИЛЛИОНОВ ДОЛЛАРОВ, ВЫИГРАННЫХ КЛИЕНТАМ С 1964 ГОДА
Fieger Law известна по всей стране как фирма, занимающаяся делами о родовых травмах. Наша команда опытных юристов во главе с бесстрашным Джеффри Фигером выиграла сотни миллионов долларов для семей, пострадавших от родовой травмы.Мы знаем, что деньги не могут стереть ущерб, нанесенный вашему ребенку из-за халатности врача и / или больницы, но они могут помочь вашей семье покрыть астрономические расходы на уход за травмированным ребенком.
Позвольте нам помочь вам. Fieger Law — одна из самых успешных фирм в США, занимающихся исследованиями родовых травм. В нашей фирме есть юристы, которые специализируются на детской кефалогематоме и знают, как помочь вам и вашему ребенку. Ниже мы изложили информацию, которая отвечает на основные вопросы о младенческих кефалогематомах и о том, как определить, что вы столкнулись с длительной травмой.
ЧТО ТАКОЕ ЦЕФАЛОГЕМАТОМА МЛАДЕНЦА?
Кефалогематома — это скопление крови между черепом новорожденного и надкостницей или слизистой оболочкой костей. Кефалогематомы обычно возникают во время травматических родов и родоразрешения, иногда из-за использования инструментов для оказания помощи при родах, которые потенциально могут сломать кости на боковой стороне головы новорожденного. Часто кровеносные сосуды в надкостнице разрываются, что еще больше осложняет кровоизлияние в мозг.
ЧТО МОЖЕТ ВЫЗВАТЬ ЦЕФАЛОГЕМАТОМУ МЛАДЕНЦА?
Использование щипцов и / или вакуума во время родов может вызвать кефалогематому.Эти хирургические инструменты часто используются для ускорения родов в следующих случаях:
- Затяжные роды, беременность с высоким риском или многоплодная беременность.
- Младенцы, чьи головы больше родовых путей.
- Младенцы в неестественном или неблагополучном положении при рождении.
Кефалогематома обычно рассасывается естественным путем, без повреждения клеток мозга или длительных негативных последствий. Однако это может свидетельствовать о более серьезном повреждении головного мозга. Если вы подозреваете, что возможно более серьезное повреждение, крайне важно, чтобы вы связались с Законом Фигера и юристом, специализирующимся на детской кефалогематоме.
КАК Я МОГУ УЗНАТЬ, ЧТО ЦЕФАЛОГЕМАТОМА МОЯ РЕБЕНКА УКАЗЫВАЕТ НА СЕРЬЕЗНУЮ ТРАВМУ МОЗГА?
- Есть ли симптомы анемии?
- Есть ли симптомы инфекции?
- Была ли у вашего ребенка диагностирована желтуха?
- Есть ли на голове вашего ребенка какие-нибудь неестественные выпуклости?
- Есть ли синяк на голове вашего ребенка?
- Есть ли у вашего ребенка признаки задержки в развитии?
- Есть ли у вашего ребенка признаки нарушения моторики?
- Продолжается ли кефалогематома более трех месяцев или дольше, чем ожидалось?
Если какое-либо из этих состояний произошло, ваш ребенок мог получить более серьезную черепно-мозговую травму, которая может вызвать церебральный паралич и другие проблемы развития.Закон Фигера поможет вам получить нужные ответы. Мы не просто улаживаем дела как можно быстрее, чего вы можете ожидать от многих других юридических фирм. Мы всегда готовы к суду и не боимся выиграть .
ОБЕСПЕЧЕНИЕ КРУПНЕЙШИХ ПРИГОВОРОВ НАЦИИ ОТ ЖЕРТВ, ПОЛУЧЕННЫХ ТРАВМАМИ РОЖДЕНИЯ С 1983 г.
Более 30 лет эксперты по детской кефалогематоме и признанные на национальном уровне юристы по врачебной халатности в Fieger Law боролись за права жертв. Если вы или член вашей семьи пострадали от медицинской ошибки, Джеффри Фигер и опытные поверенные Fieger Law могут помочь.Свяжитесь с ведущей юридической фирмой Мичигана, специализирующейся на случаях детской кефалогематомы.
Позвоните по номеру 1-800-A-WINNER или расскажите нам о своем случае, используя нашу простую онлайн-форму.
.